2020 年 69 巻 3 号 p. 317-322
2020 年 69 巻 3 号 p. 317-322
近年,喫煙と嗅覚障害の関連について様々な研究がされており,喫煙が嗅覚を悪化させる原因の一つであるとの報告も多くされている。今回,当院で2009年4月から2016年3月までにT&Tオルファクトメーター(T&T olfactometer; T&T)を用いて基準嗅力検査を行い,1年以上経過が追え,かつ2回以上嗅力検査が施行できた208名の患者を対象に,嗅覚障害の程度と嗅覚の改善度について,喫煙患者と非喫煙患者に分類して比較検討を行ったので報告する。208名のうち,喫煙者と非喫煙者の内訳は,喫煙者が51名,非喫煙者が157名であった。疾患の内訳は,感冒後が32.7%,慢性副鼻腔炎が28.4%,特発性が19.2%,外傷性が11.1%であった。喫煙頻度は,全疾患で24.5%であり,感冒後が17.6%,慢性副鼻腔炎が28.8%,外傷性が30.4%であった。重症度は,喫煙者で高度・脱失群が84.3%であり,有意に低下していた(p < 0.05)。また,感冒後における改善度は,喫煙者で不変・悪化群が66.7%(12名中8名)であり,有意に改善しない患者が多かった(p < 0.05)。嗅覚障害は喫煙により,重症化する可能性が示唆された。さらに,喫煙者において感冒後嗅覚障害の改善が乏しい結果となった。喫煙は嗅覚障害のみならず,人体に様々な影響を与えるため,禁煙指導は積極的に行うことが望ましい。
In recent years, various studies have been conducted on the relationship between smoking and olfactory dysfunction. There are many reports showing that smoking is one of the causes of olfactory dysfunction. In this study, we reviewed the cases of 208 patients whose olfaction was examined with a T&T olfactometer, and we compared smokers (n = 51) and non-smokers (n = 157) in terms of the degree of olfactory dysfunction and the improvement in olfaction. The most common diseases of these patients were post-infectious olfactory dysfunction (32.7%), chronic rhinosinusitis (28.4%), idiopathic olfactory dysfunction (19.2%), and head trauma (11.1%). In this study, there were 24.5% smokers over all, 17.6% for post-infectious olfactory dysfunction, 28.8% for chronic rhinosinusitis, and 30.4% for head trauma. Smokers had significantly severe olfactory dysfunction in all diseases (84.3%; p < 0.05). Moreover, 66.7% of the smokers in post-infectious olfactory dysfunction group significantly showed “no improvement or worsening” (p < 0.05). Our results suggest that olfactory dysfunction can be worsened by smoking. In addition, the smokers in post-infectious group significantly showed not much improvement of olfactory dysfunction. Since smoking affects not only olfactory function but also the human body in various ways, smoking cessation had better to be considered seriously.
喫煙による人体への影響は多岐に渡り,様々な健康障害や疾病をもたらす。嗅覚障害もその一つである。近年,喫煙と嗅覚障害の関連について様々な研究がなされており,喫煙が嗅覚を悪化させる原因の一つであるとの報告も多くされている1),2)。しかし,喫煙と嗅覚障害の改善度の関係について言及している研究は少ない。
今回,当院で2009年4月から2016年3月までにT&Tオルファクトメーター(T&T olfactometer; T&T)(第一薬品産業株式会社)を用いて基準嗅力検査を行った患者について,喫煙患者と非喫煙患者に分類し,それぞれの嗅覚障害の程度と,嗅覚の改善度に対し,比較検討を行ったので報告する。
2009年4月から2016年3月までの7年間に当院で嗅覚障害を主訴に来院され,T&Tを行った患者1,472名の中で,初診から1年以上の経過を追い,初診時と再診時に,嗅覚の評価ができた208名(14.1%)を対象とした。男性が66名(31.7%),女性が142名(68.3%)であった。平均年齢は58.0 ± 26.8歳(男性56.5歳,女性58.7歳)であった。
2. 方法噴射式基準嗅力検査(永島医科器械株式会社)を用いて,ガイドラインに準じて検査を行った(Figure 1)3)。嗅覚測定用基準臭であるA,B,C,D,Eの一般名,においの性質は表の通りで,こちらを記入したにおい語表を適宜提示して検査を施行している(Table 1)。それぞれのにおいは5を最も濃い濃度とし,順次10倍単位に5,4,3,2,1,0,−1,−2の8段階で濃度を設定したものである。Bのみ溶解度の点で5濃度が調整不可であるため,4までの7段階である。

当院で使用している基準嗅力検査の機器
| 嗅素符号 | 一般名 | においの性質 |
|---|---|---|
| A | β-Phenylethyl alcohol | バラの花,軽くて甘い |
| B | Methyl cyclopentenolone | 焦げた,カラメル |
| C | Isovaleric acid | 腐敗臭,古靴下,汗くさい |
| D | γ-Undecalactone | 桃の缶詰,甘くて重い |
| E | Skatole | 糞臭,野菜くず,いやな |
検査は,一側の鼻腔を指で下方から鼻孔が変形しないよう被検者により軽く閉鎖してもらい,他側の鼻腔内にノズルを挿入した状態で刺激ボタンを2回押して刺激を行う。A,B,C,D,Eそれぞれのにおいを−2の濃度から段階的に上げていき,においを感じ始めた濃度を検知域値,正しい答えが得られた濃度を認知域値とした。検査は左右交互ににおいの種類を変えながら両側行い,左右の域値が良い側を結果として平均を算出した。また,認知域値を求める際に,患者がにおいの表現に悩んでいる時や,正答に近い回答を得た時などにはにおい語表を提示し,正答を得た。統計学的検討においては,認知域値を採用した。
嗅覚障害の程度と改善度については,日本鼻科学会嗅覚検討委員会が制定した評価法を用いた(Table 2, 3)4)。それぞれ,嗅覚障害の程度は正常~中等度群と高度・脱失群,改善度は治癒・軽快群と不変・悪化群に分類し,喫煙者群と非喫煙者群に分けて比較検討を行った。また,改善度は初回検査時と最終検査時の比較とした。
| 平均嗅力損失 | 嗅覚度 | 嗅覚障害の程度 |
|---|---|---|
| ~1.0 | 1度 | 正常 |
| 1.2~2.4 | 2度 | 軽度 |
| 2.6~4.0 | 3度 | 中等度 |
| 4.2~5.4 | 4度 | 高度 |
| 5.6~ | 5度 | 脱失 |
| 改善度 | 平均認知域値 |
|---|---|
| 治癒 | 2.0以下に改善 |
| 軽快 | 1.0以上改善 |
| 悪化 | 1.0以上悪化 |
| 不変 | 上記以外 |
喫煙者,非喫煙者の判別は,カルテ記載を参照とし,過去に喫煙歴のある患者も喫煙者として検討した。
また,嗅覚障害の診断には,耳鼻咽喉科医による問診・鼻咽腔内視鏡所見・副鼻腔computed tomography(CT)と血液検査(アレルギー性鼻炎・鉄欠乏症・亜鉛欠乏症の有無)を行った。複数疾患の合併例においては,嗅覚障害の主疾患と考えられるものを集計した。
なお,治療法としては,感冒後嗅覚障害,外傷性嗅覚障害と特発性嗅覚障害については,傷害後早期(1ヶ月以内)は1週間のステロイド内服加療に加え,vitamin B12(メコバラミン)・当帰芍薬散・滴下式点鼻ステロイド薬を施行し,傷害後1ヶ月を超えた場合にはステロイド内服と噴霧式点鼻ステロイド薬を除いて内服加療を行った。慢性副鼻腔炎については,保存的加療としてマクロライド少量長期投与に加え,アレルギー性鼻炎合併症例には,抗ロイコトリエン薬と抗ヒスタミン薬と噴霧式点鼻ステロイド薬を使用した。保存的加療に効果がない場合には,内視鏡下鼻副鼻腔手術の適応としている。治療効果の判定は,初期治療開始後,約3ヶ月後,9ヶ月後,15ヶ月以後は半年~1年おき,ないしは,変化時に施行した。
3. 解析方法対象者の内訳,罹患疾患,疾患ごとの喫煙頻度については単純集計を行った。
また,全疾患と疾患頻度の多かったものを対象に,喫煙者と非喫煙者の初回認知域値の程度についてはMann-Whitney検定を,認知域値の改善度についてはχ2検定を用いて比較した。
対象の208名についての喫煙者と非喫煙者の内訳は,喫煙者が51名(男性33名,女性18名),非喫煙者が157名(男性33名,女性124名)であった。平均年齢は喫煙者が55.7 ± 22.4歳,非喫煙者が58.8 ± 27.9歳であった(Table 4)。
| 喫煙者 | 非喫煙者 | |
|---|---|---|
| 対象人数(男性:女性) | 51名(33名:18名) | 157名(33名:124名) |
| 平均年齢(Min~Max) | 55.7 ± 22.4歳(32~79歳) | 58.8 ± 27.9歳(21~87歳) |
罹患疾患の内訳を以下に示す。感冒後で68名(32.7%,男性13名,女性55名,平均年齢59.3 ± 23.7歳),次いで慢性副鼻腔炎が59名(28.4%,男性24名,女性35名,平均年齢52.0 ± 24.7歳),外傷性が23名(11.1%,男性6名,女性17名,平均年齢56.7 ± 28.5歳)の順で続いた。特発性は40名(19.2%,男性12名,女性28名,平均年齢66.1 ± 26.8歳)であった(Figure 2)。疾患毎の喫煙頻度は,全疾患で24.5%であり,疾患別では感冒後が17.6%,慢性副鼻腔炎が28.8%,外傷性が30.4%であった(Figure 3)。
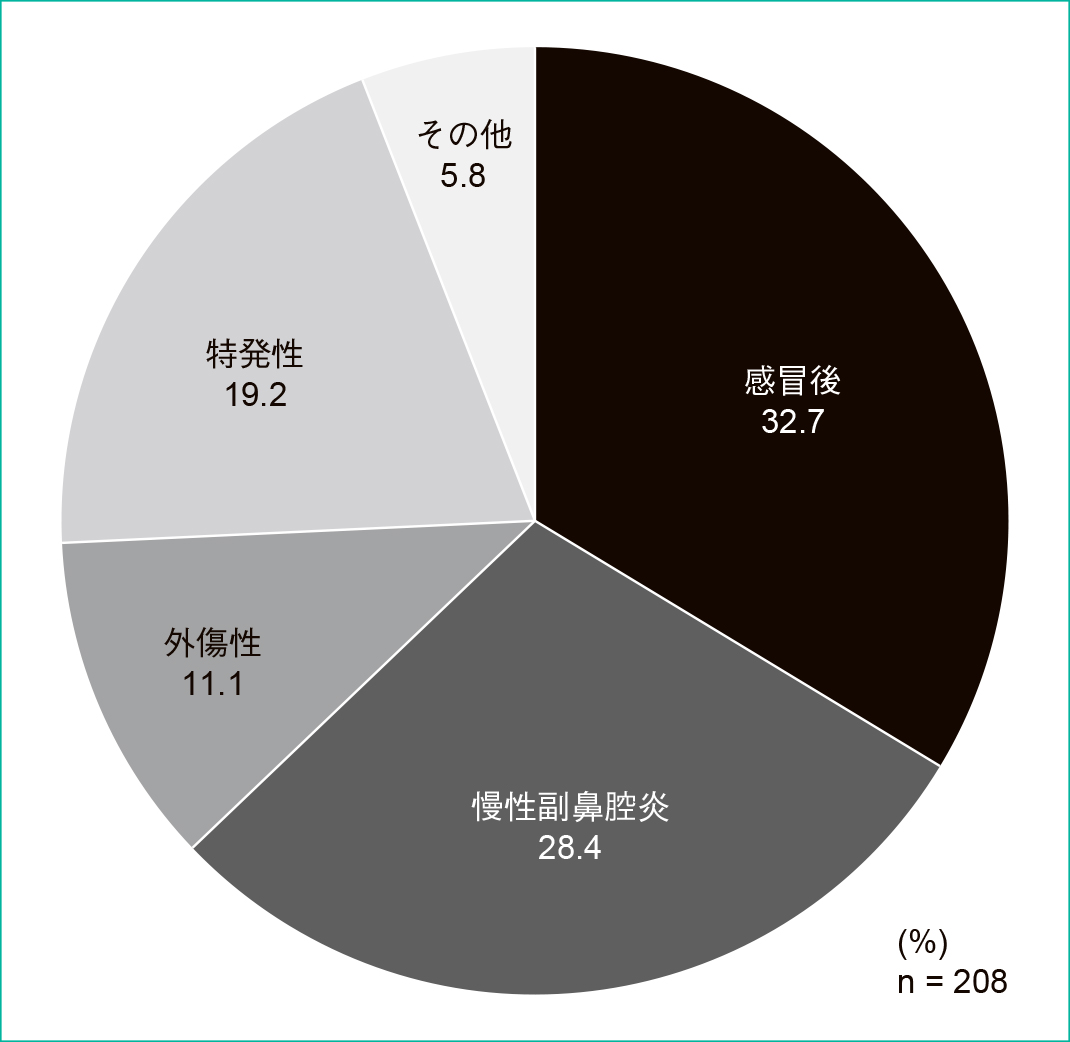
対象者の罹患疾患をカルテ記載より集計した。
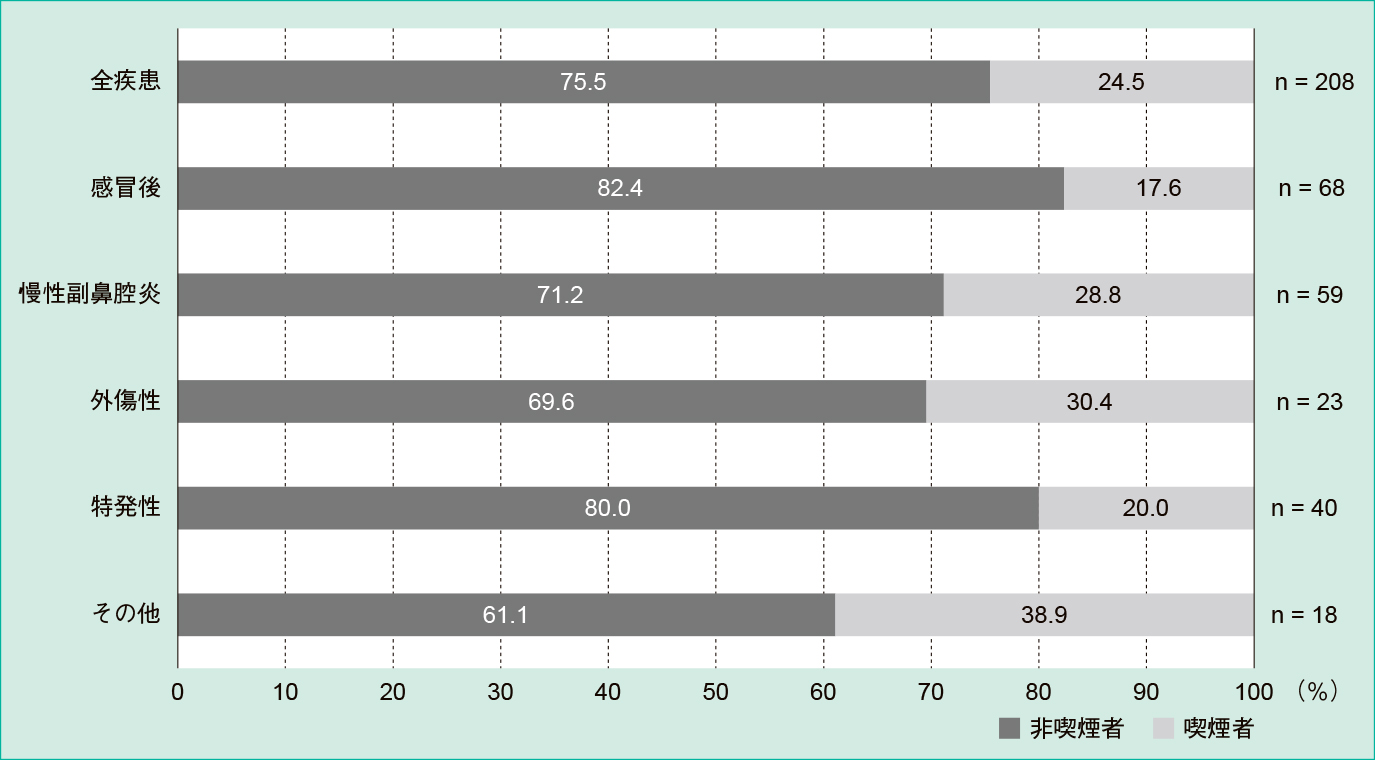
喫煙の有無について,疾患毎に頻度を示した。
また,疾患毎の初回の平均認知域値について,喫煙者と非喫煙者においてMann-Whitney検定にて比較検討した。全疾患において,喫煙者で有意に域値は上昇していた(p < 0.05)。疾患毎においては,外傷性と特発性において喫煙者で有意に域値が上昇していた(p < 0.05)(Table 5)。改善度については,感冒後において,喫煙者では,不変・悪化群が66.7%(12名中8名)であり,χ2検定では有意に改善しない患者が多かった(p < 0.05)(Table 6)。他の疾患においては,有意差は認めなかった。
| 喫煙者(n = 51) | 非喫煙者(n = 157) | p値 | |
|---|---|---|---|
| 全疾患 | 5.00 ± 1.23 | 4.58 ± 1.61 | < 0.05 |
| 感冒後 | 4.60 ± 1.32 | 4.41 ± 1.41 | = 0.918 |
| 慢性副鼻腔炎 | 4.66 ± 1.39 | 4.77 ± 1.72 | = 0.748 |
| 外傷性 | 4.57 ± 1.68 | 5.57 ± 0.29 | < 0.05 |
| 特発性 | 4.61 ± 1.48 | 5.07 ± 0.66 | < 0.05 |
Mann-Whitney検定
| 喫煙者 | 非喫煙者 | p値 | |||
|---|---|---|---|---|---|
| 治癒・改善(%) | 不変・悪化(%) | 治癒・改善(%) | 不変・悪化(%) | ||
| 全疾患 | 29/51(56.9) | 22/51(43.1) | 89/157(57.7) | 68/157(43.3) | = 0.983 |
| 感冒後 | 4/12(33.3) | 8/12(66.7) | 39/56(69.6) | 17/56(30.4) | < 0.05 |
| 慢性副鼻腔炎 | 13/17(76.5) | 4/17(23.5) | 25/42(59.5) | 17/42(40.5) | = 0.218 |
| 外傷性 | 3/7(42.9) | 4/7(57.1) | 6/16(37.5) | 10/16(62.5) | = 0.809 |
| 特発性 | 6/8(75.0) | 2/8(25.0) | 12/32(37.5) | 20/32(62.5) | = 0.057 |
χ2検定
本研究より,過去の報告と同様1),2),嗅覚障害は喫煙により,重症化する可能性が示唆された。特に喫煙者では,外傷性,特発性において平均認知域値がより上昇していた。さらに,喫煙者で感冒後嗅覚障害の改善が乏しい結果となった。
喫煙者では,嗅上皮が扁平上皮へ可逆的に置換される5),6)。また,嗅覚前駆細胞が傷害され,嗅覚障害を引き起こす。感冒後嗅覚障害は,ウイルスの感染により嗅粘膜および嗅伝導路において組織が傷害されて発症する7)。今回,感冒後嗅覚障害において嗅覚障害の改善が乏しい結果となったが,感冒により傷害される嗅粘膜が,喫煙によりさらに重度の傷害を受け,嗅覚障害の重症化を促す結果となったと考えられる。
慢性副鼻腔炎においても,喫煙により重度の嗅覚障害をきたすとの報告は多く存在する8)~10)。しかし,今回の検討では初回認知域値,改善度共に有意差はなかった。この理由として以下の点が挙げられる。
①本研究では,慢性副鼻腔炎の治療法については,保存加療と手術加療を合わせての検討であり,治療法が統一されていない。
②嗅覚障害が重症であることが問題である好酸球性副鼻腔炎と,非好酸球性副鼻腔炎の病態別に調査を行っていない10)。
③今回の検討においては,対象を1年以上経過が追えたものと限定した。元来同期間の当院での疾患頻度は慢性副鼻腔炎が829例,感冒後嗅覚障害が205例と慢性副鼻腔炎の頻度が最も多い11)。しかし,慢性副鼻腔炎は保存的加療に効果が見られない場合,手術適応となり,術後は3ヶ月後,半年後の比較的早期の評価となっており,慢性副鼻腔炎については治療後経過が1年以上追えていない症例が多く存在する。それに対し,感冒後・外傷性・特発性嗅覚障害は嗅神経性嗅覚障害であり,比較的長期間の治療が必要となるケースが多い12),13)。
以上のことから,本結果のみでは慢性副鼻腔炎における嗅覚障害の重症度や改善が,喫煙と関係はないとは言えない。
外傷性嗅覚障害では喫煙者,非喫煙者共に改善が乏しい結果となった。外傷性嗅覚障害のメカニズムは,鼻骨骨折による通気障害,嗅神経の裂傷,脳挫傷や脳出血によるものであり,嗅粘膜の障害ではない。また,元来障害程度は重症となることが多く,改善も乏しい14),15)。そのため,喫煙の有無による影響を受けなかったと考えられる。
特発性嗅覚障害の疾患頻度は,久保ら16)は17.4%,小林17)は11%としており,他施設においても一定数を認める。特発性嗅覚障害について言及した研究は多くはないが,特発性嗅覚障害の患者の中には,経過を追うと神経変性疾患を発症する症例もあり,注意が必要である18)。しかし,初期症状として嗅覚障害を発症するとされているアルツハイマー病やパーキンソン病などの神経疾患が喫煙により症状が改善されるという研究もあるため19),長期経過による判断必要がある。
さらに喫煙者のうち,喫煙歴の詳細が分かる患者について,禁煙者と現在の喫煙者との比較検討を行った(喫煙者51名中35名,68.6%;禁煙者22名,現在の喫煙者13名)。しかし,初回認知域値においても,改善度においても有意な差は見られなかった(p = 0.886, p = 0.256)。喫煙の有無や喫煙期間は,初回問診票からの情報であるが,全ての患者についての詳細は得られなかった。今後は問診において,いつ禁煙したかも含め喫煙歴についての詳細な聴取を行い,症例数を増やした上での検討が必要であると考える。今回は禁煙による嗅覚の改善は見られなかったが,置換された扁平上皮が減少し,嗅上皮が再生することで嗅覚障害も軽減されるという報告もある6)。また,喫煙は嗅覚障害のみならず,人体に様々な影響を与えるため,禁煙指導を積極的に行うことが望ましい。
T&Tを行う上で,疾患毎の重症度や改善度,喫煙による嗅覚障害への影響を把握しておくことは,検査開始時の嗅素濃度の選択をする際の参考となる。患者がにおいを全く感じない場合には,比較的濃い嗅素から検査を始めることで,患者の負担を減らすと共に,検査時間の短縮にも繋がる。T&Tは治療コンプライアンスを向上させるためにも重要な検査であるが,手技が煩雑であり,さらににおいによる空気汚染の問題もあるため,医育機関でも行っている施設は50%以下という現状がある20)。今後,T&Tを行うことへの抵抗が減り,より多くの施設で施行されることを期待する。
嗅覚障害は喫煙により,重症化する可能性が示唆された。さらに,喫煙者において感冒後嗅覚障害の改善が乏しい結果となった。喫煙は嗅覚障害のみならず,人体に様々な影響を与えるため,禁煙指導を積極的に行うことが望ましい。
本論文要旨は,第67回日本医学検査学会(2018年5月,静岡県)において一般演題として発表した。
本論文に関連し,開示すべきCOI 状態にある企業等はありません。