2013 年 46 巻 3 号 p. 196-202
2013 年 46 巻 3 号 p. 196-202
症例は47歳女性で,糖尿病にて当院内科フォロー中であった.スクリーニング目的の腹部USで膵頭部にmassを認め,PET-CTで同部位にSUV max 3.8の集積を認めた.また,MRCPでは膵頭部において主膵管は途絶しており,その末梢で主膵管の拡張を認めた.膵臓癌cT1N0M0 Stage Iの診断で膵頭十二指腸切除術を施行した.術後の病理組織学的診断はintraductal tubulopapillary neoplasm(以下,ITPNと略記)であった.術後合併症もなく,2年6か月経過した現在,再発は認めていない.ITPNは膵管内腫瘍に分類される新しい疾患概念で,非常にまれであり,通常型膵臓癌やその他の膵管内腫瘍との鑑別が重要である.
Intraductal tubulopapillary neoplasm(以下,ITPNと略記)は非常にまれであり,膵菅内腫瘍における割合は3%と報告されている1).Intraductal papillary mucinous neoplasm(以下,IPMNと略記),pancreatic intraepithelial neoplasia(以下,PanINと略記)といったその他の膵管内腫瘍や通常型膵癌との鑑別が重要である.今回,我々は術前診断が困難であったITPNの1切除例を経験したので,若干の文献的考察も加えて報告する.
症例:47歳,女性
主訴:なし
既往歴:糖尿病(30歳~),特発性急性膵炎(46歳),扁桃腺炎手術(4歳),虫垂炎手術(10歳).
現病歴:急性膵炎,糖尿病にて当院内科フォロー中,スクリーニング目的にて腹部USを施行したところ,膵頭部にmassを認めた.腹部CTにて同部位にlow density area(以下,LDAと略記)を認め,FDG-PETで集積を認めたため(SUV max 3.8),膵癌の疑いにて当科へ紹介受診となった.
入院時現症:身長151.8 cm 体重52.0 kg
入院時血液検査所見:生化学検査で,T-Bilは1.4 mg/dlと上昇しているが,その他の胆道系酵素などは異常なく,腫瘍マーカーの上昇も認めなかった.また,糖尿病のためHbA1cが9.5%と上昇していた.
腹部超音波検査所見:膵体部から尾部にかけて実質は菲薄化しており,主膵管は8.0 mmと拡張していた.頭部では主膵管の拡張は消失し,同部に13.5×17.9×12.5 mmの腫瘤影を認めた(Fig. 1).
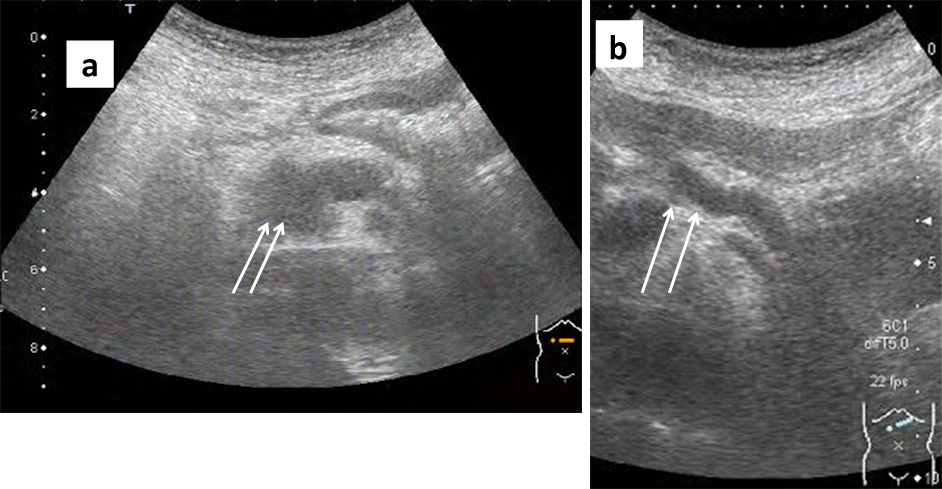
Abdominal ultrasonography shows a solid mass measuring 13.5×17.9×12.5 mm in size in the head of the pancreas (a). The diameter of the dilated main pancreatic duct is 8 mm (b).
腹部CT所見:造影CTで膵頭部にLDAがあり,膵体尾部では,膵実質の萎縮を認めた.リンパ節の腫大は認めなかった(Fig. 2).

Abdominal CT shows a 20×12-mm low density area in the head of the pancreas and atrophy in the body and tail of the pancreas.
MRCP所見:主膵管は4.2 mmと拡張しており,主膵管の途絶を認めたため,膵癌による主膵管浸潤が疑われた(Fig. 3).
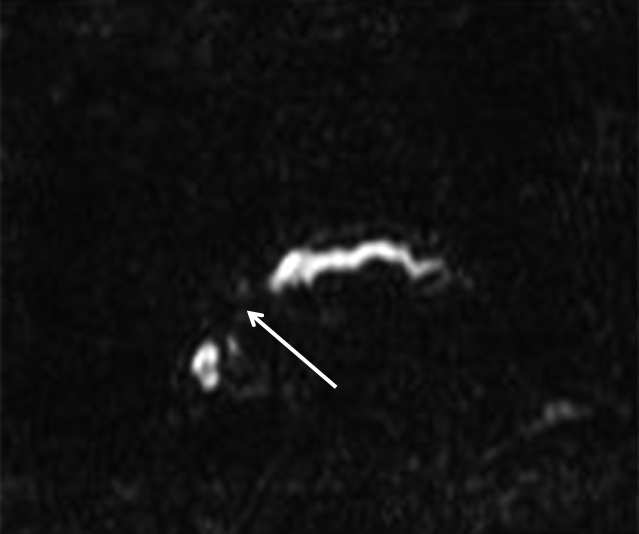
Magnetic resonance cholangiopancreatography shows dilatation of the main pancreatic duct which measuring 4.2 mm in a diameter and obstruction of the main pancreatic duct in the pancreatic head.
PET-CT所見:膵頭部にFDGの集積を認めた(SUV max 3.8).膵癌が疑われた(Fig. 4).
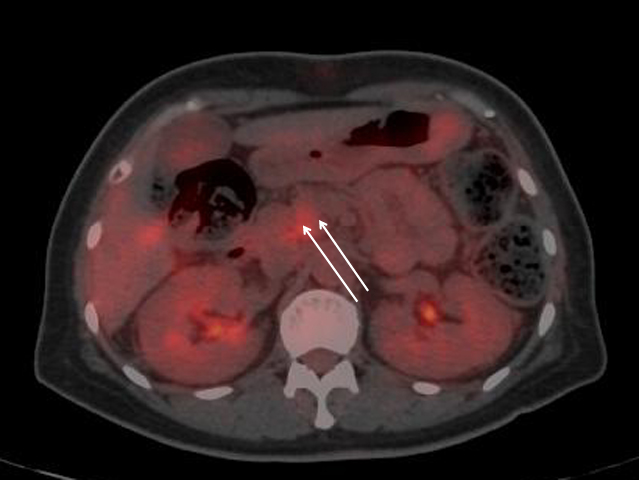
The maximum standardized uptake values (SUVmax) on PET imaging is 3.8.
ERCP所見:十二指腸下行脚に粘膜下腫瘍様の隆起を認め,乳頭からは自然出血があった.膵管へのカニュレーションを試みるも,腫瘍による膵管の圧排の影響でできなかった(Fig. 5).
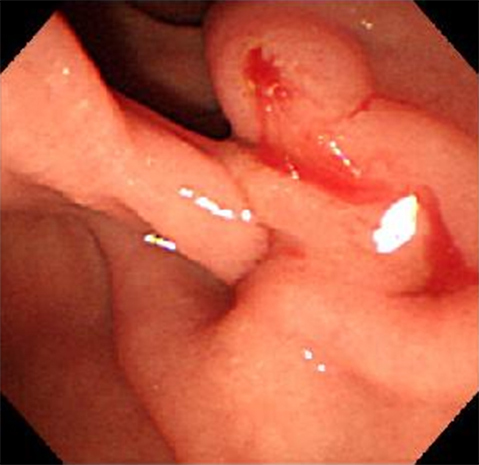
Endoscopic retrograde cholangiopancreatography shows an elevated lesion suspected of being a submucosal tumor at the second portion of the duodenum and a blood oozing from the papilla of Vater.
手術所見:膵癌(cT1NOMO Stage I)の診断にて,膵頭十二指腸切除術,Child変法再建術を施行した.手術時間416分,出血量490 ml,輸血は行わなかった.
切除標本肉眼所見:腫瘍は膵管内に管状乳頭状に増殖していた(Fig. 6).

Macroscopic appearance of the resected specimen shows the tumor is tubulopapillary, growing in the pancreatic duct.
病理組織学的検査所見:主膵管を中心に異型を有する膵管上皮が乳頭状に充満性に増殖しており,一部に微小浸潤を認めた.ムチンの産生は認めず,時にnecrotic fociを認めた.病変は十二指腸乳頭近くまで進展しているが,膵切除断端は陰性であった(Fig. 7).免疫組織化学染色検査ではMUC1陽性,MUC2,MUC5AC陰性,cytokeratin 7,19はともに陽性であった(Fig. 8).
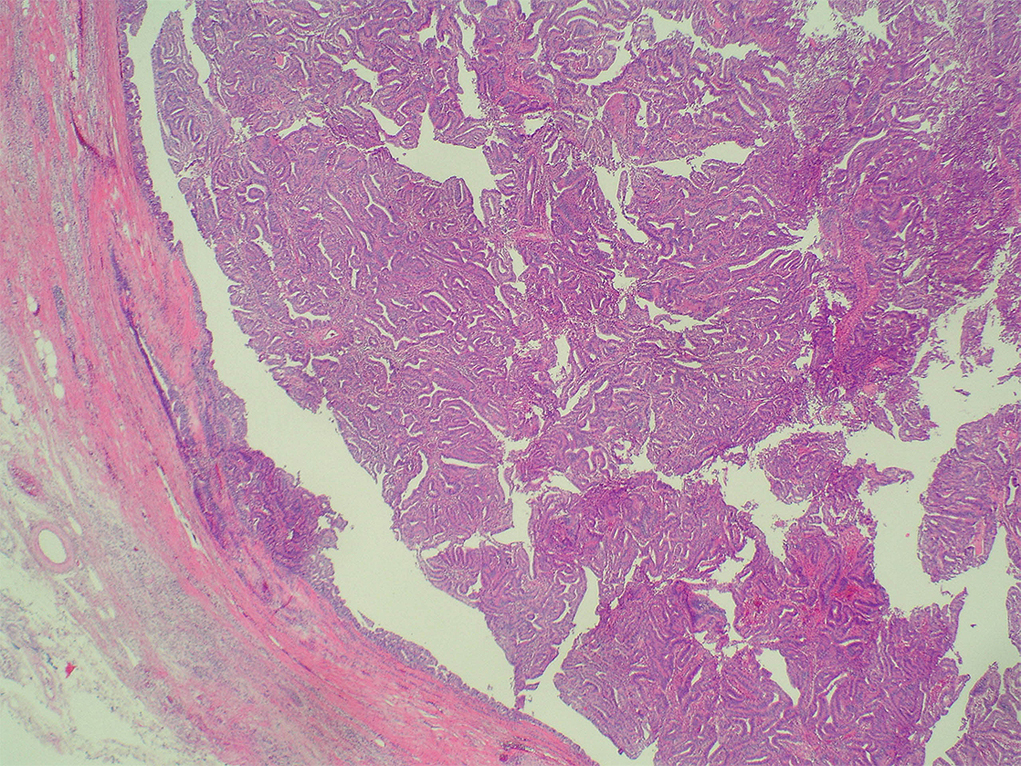
Histopathological findings of the tumor. The epithelium of the uniform atypia of the pancreatic duct is tubulopapillary. It does not contain any mucin.

The tumor is immunohistochemically positive for MUC1 (a). Negative for MUC2 (b), MUC5AC (c), and positive for cytokeratin 7 (d) and 19 (e).
術後経過:術後3日目に胆管空腸ドレーンを抜去し,4日目から食事を開始した.2週間で膵管チューブを抜去し,経過良好であり,術後16日で退院となった.
ITPNは膵管内腫瘍に分類され,2009年にYamaguchiら1)によって提唱された疾患概念であり,新しいWHO分類にも取り上げられている2).PubMedにおいて使用キーワードを「ITPN of the pancreas」として1950年から2011年まで文献検索した結果,本邦報告例は自験例を含めて12例のみであった1)3).IPMNやPanINといったその他の膵管内腫瘍と異なり,膵管内を管状乳頭状に増殖し,非粘液産生である点が特徴である4).ITPNの症状として腹痛,黄疸などがあるが,無症状のこともある1).本症例でも糖尿病のフォロー中にスクリーニング目的の腹部超音波検査で偶然発見されているように臨床所見は非特異的であるために診断面では画像所見が重要になる.ITPNの画像所見として,MRIのT1強調画像で低信号,T2強調画像で高信号を呈し,造影CTでは腫瘍の尾側膵管の拡張や尾側膵実質の萎縮を認めることが多いが5),これは通常型膵癌にも見られる所見であり,実際に本症例でもこれらの所見を認め,MRIでは膵頭部にて膵管の途絶もあり,術前は通常型膵癌と診断していた.MRCPで主膵管内に腫瘍が突出するワインのコルク栓様の所見が高頻度で見られるといった報告があるが5),本症例では,そのような所見は認めておらず,病変の大きさや進展度合いで画像所見は変化するものと思われた.ITPNの特徴を表している所見として免疫組織化学染色検査があり,ITPNはムチン蛋白の内,MUC1陽性,MUC2陰性,MUC5AC陰性,MUC6が時に陽性となり,cytokeratin 7,19は陽性となることが多い4).本症例ではMUC1陽性,MUC2,MUC5AC陰性,cytokeratin 7,19はともに陽性であり,これまでの報告と一致していた.
前述したようにITPNは2009年に提唱された比較的新しい疾患概念であるが,このような粘液産生性に乏しい膵管内腫瘍は以前から報告があり,多くはITCとして報告されている.ITCは非常にまれな膵管内腫瘍であるが,Yamaguchiら1)が述べているようにITPNはITCを包括した疾患であり,ITPNの中で完全に管状増殖を示すものがITCである.ITPNは症例数が少ないこともあり,発生学的機序に関して確定的なことはわかっていないが,ITCの発育形態などを考察することがITPNの性質を考える上で重要になると思われる.Tajiriら6)7)はITCの発生分化について,膵管内乳頭粘液性腺癌の周囲組織にしばしば認められる過形成→腺腫→腺癌の経路は認められず,増殖形態や腫瘍が産生する粘液の性質が膵管内乳頭粘液性腺癌とは異なると報告している.Itatsuら8)はITC周囲にITAが併存した1例を報告し,腺腫→腺癌の経路の可能性を指摘しており,また花田ら9)は出血性膵囊胞に併発したITCを報告しており,囊胞内に浸潤する腫瘍はadenomaからcarcinomaのsequenceが認められたと報告している.これらの報告はITPNの概念ができる以前の報告であるが,ITCはadenoma→carcinoma sequenceを経て発生するという説と膵管上皮からde novoで発生する説とがあることがわかる.ITPNを提唱したYamaguchiら1)は自験例の中でITPN周囲にはITA様の病変は存在しなかったことを報告しており,ITAがITPNの前身でない可能性を指摘している.本症例においてもITPN周囲にITA様の病変は認めておらず,Yamaguchiら1)の報告と合致する.これまでの報告からITPNは癌化の経路としてadenoma→carcinomaのsequenceとde novoの経路の二つがあると思われる.ただ,症例数が少ないため今後多数例の検討から増殖形態と癌化の経路との関連性などについて解明していく必要性があると思われる.
ITPNの予後については,Yamaguchiら1)によれば,ITPNと診断された10例のうち,浸潤癌は3例であり,非浸潤癌は7例であったと報告されている4).IPMNでは浸潤所見が認められるのは主膵管型で42%,分枝型では11%との報告があり10),浸潤癌の割合だけを見ると主膵管型でITPNより少し高い程度である.しかし,IPMNでは,膵内多発,残膵再発の問題11)12)や,通常型膵癌の合併を2.5~9.2%に認めること13),他臓器癌の合併を18.8%に認める14)などの報告もある.症例数が少ないこともあるが,ITPNでは他臓器癌の合併については報告例が少なく,リンパ節転移を来しにくい1)ことも報告されている.実際本症例でも術後2年6か月が経つが再発や他臓器癌の併発やリンパ節転移などの所見は認めていない.ITPNがリンパ節転移を来しにくい理由として浸潤速度が遅いことなどが考えられる.ITCは通常型膵癌と比べて予後が長い傾向にあるとする報告があるが15),症例数が非常に少ないためITPNの予後については今後多数の症例での比較検討が必要と思われる.
利益相反:なし