2013 年 46 巻 4 号 p. 260-267
2013 年 46 巻 4 号 p. 260-267
症例は76歳の男性で,前日の夕食後に出現した腹痛が増強し,救急外来を受診した.腹部CTおよびMRCPにて胆囊の腫大を認め,肝臓と脾臓の周囲に少量の腹水が貯留していた.急性胆囊炎の診断にて腹腔鏡下胆囊摘出術を行った.腹腔全体に胆汁の貯留を認めたが,胆囊からの明らかな胆汁の流出はなかった.術中胆道造影では主膵管が造影され,潜在的膵液胆道逆流現象の存在が示唆された.肉眼所見で胆囊粘膜は発赤を呈して顆粒状で粗造であったが,明らかな穿孔はなかった.病理組織学的検査では体部から底部の広い範囲に腺管とRokitansky-Aschoff sinus(以下,RASと略記)の上皮に強い異型が生じていた.間質への浸潤はなく,早期胆囊癌の診断となった.本症例は漏出性胆汁性腹膜炎の1例であり,漿膜下層までの進展にしたRASによる壁の菲薄化に逆流膵液の組織障害が加わることで壁構造が破綻して胆汁が漏出したと考えられた.
漏出性胆汁性腹膜炎は,胆囊に明らかな穿孔を認めず,胆汁の漏出により生じた腹膜炎である.明らかな穿孔を認める特発性胆囊穿孔と区別されており,非常にまれな疾患である1)2).今回,我々は早期胆囊癌を合併した漏出性胆汁性腹膜炎の症例を経験したので報告する.
患者:76歳,男性
主訴:腹痛
既往歴:特記事項なし.
現病歴:2007年10月に夕食後より腹痛が出現した.翌日の朝方より腹痛が急に増強したため当院救急外来を受診した.精査加療目的に入院となった.
入院時現症:血圧は140/80 mmHg,脈拍68回/分.腹部は平坦であったが,全体的に硬い印象があった.右季肋部に強い圧痛と反跳痛を認めた.腫瘤は触知しなかった.
入院時検査所見:白血球数10,780/μl,CRP 0.19 mg/dl,GOT 22 U/l,GPT 21 U/l,LDH 132 U/l,膵アミラーゼ471 U/l,リパーゼ318 U/lであった.Room airでの動脈血液ガス分析では,PCO2 46.1 mmHg,PO2 90.0 mmHg,BE 0.0 mmol/mlであり,アシドーシスは認めなかった.
胸部単純X線検査所見:CTRは正常範囲であり,腹腔内遊離ガス像は認めなかった.
腹部単純X線検査所見:異常ガス像および異常陰影は認めなかった.
腹部造影CT所見:胆囊は腫大し,胆囊床は浮腫状で,造影効果のある胆囊壁の肥厚を認めた.胆囊内に結石を疑う所見はなかった.総胆管はφ約10 mmと拡張していた.総胆管内に腫瘤および結石を示す所見はなかった.膵臓の腫大や主膵管の拡張は認めなかった.肝臓周囲に少量の腹水貯留を認めた(Fig. 1).

Abdominal CT showed slight wall-thickening and swelling of gallbladder. Fluid collection was observed around the gallbladder. Gallstones and free air were not found.
MRCP所見:胆囊の腫大と総胆管の軽度拡張を認めた.肝下面の胆囊周囲と脾臓周囲に液体貯留を認めた.膵胆管合流異常は認めなかった(Fig. 2).
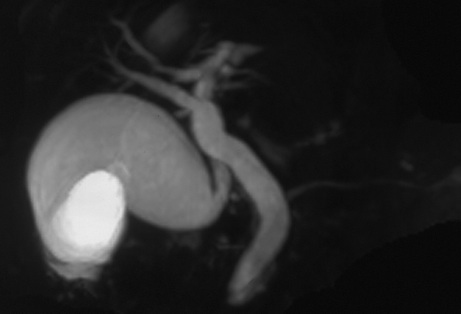
MRCP showed slight dilatation of common bile duct. It did not admit a defect in the gallbladder and common bile duct. Pancreaticobiliary maljunction was not observed.
以上より,急性膵炎と判断して保存的治療を開始するも腹部所見の増悪を認めたため急性胆囊炎を考慮して手術の方針となった.腹腔鏡で腹腔を観察し,状況に応じた治療を行うこととした.結果的に腹腔鏡下胆囊摘出術と腹腔ドレナージを行った.
手術所見:腹腔鏡で観察したところ腹腔全体に胆汁が貯留していた.胆汁の細菌培養検査や細胞診は施行しなかった.胆囊は著明に腫大しており,胆囊床右側で炎症所見が強く,胆囊と肝臓の間に血腫を形成していた.腹腔鏡下で胆囊を摘出し,腹腔全体を生食4,000 mlにて洗浄した.途中,胆囊管より術中胆道造影を行った.総胆管に軽度拡張を認めたが,造影剤の漏出や陰影欠損は認めなかった.造影剤の十二指腸への流出は良好であった(Fig. 3a).明らかな共通管はなかった主膵管が造影された(Fig. 3b).胆囊はエンドバッグ(Covidien Japan,東京)に回収して腹腔外に取り出した.

Intraoperative cholangiography. a: The arrowhead showed outflow of contrast medium to the duodenum. b: The arrow shows the main pancreatic duct.
切除標本肉眼的所見:粘膜は発赤を呈し,顆粒状・粗造であった.壁は浮腫状に肥厚していた.明らかな穿孔はなく,結石や腫瘍性病変はなかった(Fig. 4).

Resected specimen of the gallbladder. a: Diffuse granular mucosal change was seen in fundus and body of the gallbaladder. b: Diagram of the fixed specimen. The green-colored area represents extent of severe dysplasia/carcinoma in situ.
病理組織学的検査所見:炎症の主体は漿膜側にあり,脂肪壊死を認めた.粘膜上皮はびらん状に欠落していたが,腺管とRokitansky-Aschoff sinus(以下,RASと略記)の上皮に強い異型が生じていた(Fig. 5a).病変は胆囊体部から底部の全域にびまん性に分布していた.異型上皮のあるRASの一部は固有筋層を越えて漿膜下層まで達していた(Fig. 5b).間質浸潤のない粘膜内癌であった.脈管侵襲はなく,胆囊管断端は陰性であった.胆道癌取扱い規約では,severe dysplasia/CIS Gb~Gf m ly0 v0 pn0 hinf0 binf0 bm0 hm0 em0であった.粘膜から固有筋層までの壁構造が壊れ,出血と炎症細胞の浸潤がある部位を認めた(Fig. 5c).出血は漿膜下層まで進展していたが,漿膜の破綻は認めず,明らかな穿孔はなかった.過形成性変化は認めなかった.癌部と正常粘膜をp53で免疫染色検査をしたが,いずれも陰性であった.

Histopathological finding of the resected gallbladder a: The resected specimen composed of carcinoma in situ (H.E. stain, ×200). b: Carcinoma in situ infiltrated Rokitansky-Aschoff sinus (arrows, H.E. stain, ×20). c: Disruption from the mucosa to muscularis propria was observed with hemorrhage and inflammatory cell infiltration. The serosa was intact (arrowheads). (H.E. stain, ×40)
術後経過:合併症なく経過良好にて術後第7病日に退院した.術後の病理組織学的検査にて胆囊癌の診断となったが,根治術ができたと判断して追加の治療は行わなかった.術後4年が経過したが,腹膜播種や肝転移は認めていない.
特発性胆囊穿孔は,明らかな基礎疾患なしに胆囊に穿孔を起こし,胆汁が無菌で結石がなく,胆囊炎がないかあってもごく軽度のものと定義される2)3).検索したかぎり本邦では35例の報告を認めた(医学中央雑誌で1983年から2011年まで「特発性胆囊穿孔」で検索,会議録を除く)4).一方,特発性胆囊穿孔に臨床経過が類似するが,明らかな穿孔を認めない胆汁性腹膜炎がある.中島ら6)が1990年に漏出性胆汁性腹膜炎としてはじめて報告して以来,本邦で13例の報告を認めるのみで非常にまれな疾患である(Table 1)1)5)~16).特発性胆囊穿孔は,胆囊動脈本幹の血栓・動脈硬化性病変による梗塞,膵胆管合流異常による膵液の逆流,膠原病などの全身性疾患という基礎疾患が特定できない胆囊穿孔のことをいうが,今までの報告例を見るかぎり,漏出性胆汁性腹膜炎の定義には基礎疾患の有無は含まれていない.
| Case | Author | Year | Age/Sex | Abdominocentesis | Bacteriological culture | Preoperative diagnosis | Operation | Intraoperative cholangiography | Pathological findings |
|---|---|---|---|---|---|---|---|---|---|
| 1 | Nakajima6) | 1990 | 60/F | — | negative | ileus | OC+EBF | ○ | RAS |
| 2 | Chida7) | 1997 | 66/F | — | N.A. | peritonitis | OC | — | unknown |
| 3 | Nishina5) | 1999 | 63/M | — | negative | biliary peritonitis | OC | ○ | unknown |
| 4 | Maeno8) | 2002 | 58/F | — | negative | peritonitis | OC | — | unknown |
| 5 | Shuto9) | 2004 | 83/M | — | negative | perforation of GI | OC+EBF | — | RAS |
| 6 | Okada10) | 2006 | 75/M | biliary ascites | negative | gallbladder perforation | OC | — | necrosis |
| 7 | Sakai12) | 2007 | 89/M | biliary ascites | negative | gallbladder perforation | OC | necrosis | |
| 8 | Fujimoto11) | 2007 | 86/F | — | negative | gallbladder perforation | OC | ○ (PBM) | nonspecific inflamation |
| 9 | Hayano13) | 2008 | 81/F | biliary ascites | negative | gallbladder perforation | OC | — | thrombus |
| 10 | Tokumo1) | 2008 | 65/M | biliary ascites | — | gallbladder perforation | OC | ○ | venous thrombus |
| 11 | Enomoto14) | 2010 | 39/M | — | negative | gallbladder perforation | OC | — | necrosis |
| 12 | Oku15) | 2011 | 85/F | biliary ascites | negative | gallbladder perforation | LC | — | venous thrombus |
| 13 | Ohashi16) | 2011 | 75/F | — | negative | gallbladder perforation | LC | — | mild mucosa inflammation |
| 14 | Our case | 76/M | — | — | cholecystitis | LC | ○ (OPBR) | dysplasia/CIS |
○: performed, N.A.: not available, OC: open cholecystectomy, EBF: external biliary fistula, LC: laparoscopic cholecystectomy, PBM: pancreaticobiliary maljunction, OPBR: occlut pancratobiliary reflux, RAS: Rokitansky-Aschoff sinus, CIS: carcinoma in situ
穿孔がないのに胆汁が漏出する原因として,①RASが固有筋層を越えて漿膜下に達することによる胆囊壁の菲薄化17),②動脈硬化などによる胆囊壁の虚血性変化や静脈血栓18),③膵胆管合流異常による膵液の胆囊内への逆流によって生じる粘膜への化学的刺激19),などの報告がある.体部や底部は血管分布が粗であるため虚血性変化を呈しやすい.本症例では粘膜から固有筋層までの壁構造が壊れて出血と炎症性細胞の浸潤を認める部位があり,出血が漿膜下層まで進展しており,ここから胆汁が漏出したと考えられた.近年,画像診断的に正常な膵胆管合流部をもつ症例においても,膵液の胆道内逆流が起こるという報告があり,この現象を潜在的膵液胆道逆流現象(occult pancreatobiliary reflux;以下,OPBRと略記)という20).本症例は術中胆道造影で共通管を認めず,膵胆管合流異常ではないと判断したが,造影剤が逆行性に主膵管へ流入して描出された.松村ら21)は,良性胆道疾患で術中胆道造影を施行した膵胆管合流異常が認められない症例の36.4%に,造影剤の膵管内逆流を認め,そのうちの39.4%に総胆管内胆汁のアミラーゼ値が1,000 IU/l以上の高値を認め,膵胆管合流異常が明らかでなくても,膵液と胆汁の相互移行の起こりやすい状態があることを報告している.また,和泉ら22)は,画像上膵胆管合流異常を認めない25例に対してC-tubeを用いて胆汁中アミラーゼ値測定と胆道造影を行った.アミラーゼ値で分類を行ったところ間歇的逆流(5例,空腹時は比較的低いものの食後に約5倍以上に上昇する)と常時逆流群(5例,空腹時,食後で常に高い)では全例で造影剤の膵管内逆流を認め,一方非逆流群(常に正常値上限以下)では全例で造影剤の膵管内逆流は認めなかったと報告している.本症例では胆囊内や胆管内のアミラーゼ値を測定せず不明であるが,胆囊管からの術中胆道造影にて造影剤の膵管内への逆流を認めることよりOPBRの存在が推察された.OPBRは胆管非拡張型の膵胆管合流異常と同様に胆囊癌の高度危険群と考えられている23).本症例のような体部から底部にかけての広い範囲に発生した粘膜にとどまる平坦型の早期癌は,腺腫を母地として発癌する腺腫内癌や胆石を高率に併発し腸上皮化生を高頻度に有する通常型の癌と肉眼型が大きく異なっており,逆流膵液の胆囊内貯留によって広い範囲に同時性に癌が発生したことが示唆された.胆汁が漏出することになった粘膜から固有筋層までの破綻は,異型上皮に置換されて漿膜下層まで進展したRASによる壁の菲薄化に加えて逆流膵液による組織障害がその一因になっていると考えられた.胆囊穿孔の術前診断として有用性が高いのは腹部超音波検査と腹部CTである.超音波検査所見にて胆囊に穿孔があれば,胆囊壁の欠損像を認め,胆囊内外での腹水の交通を示すhole signが認められる場合もある24)が,胆汁の漏出のみの場合は特徴的な所見は認めにくい.肝臓と胆囊の周囲に腹水を認め,かつ遊離ガスを認めない腹膜炎の場合は特発性胆囊穿孔とともに本疾患を念頭に置く必要がある.可能であれば腹腔穿刺を施行し,胆汁性腹水を認めれば,胆汁性腹膜炎との診断が可能である.腹腔穿刺を行った症例は,全例で胆汁性腹水を認め,胆囊穿孔による胆汁性腹膜炎と診断して手術を施行していた.上部消化管穿孔との鑑別は腹水の生化学検査を追加することで可能という報告もある13).本症例では腹部CTおよび腹部超音波検査にて肝臓・脾臓周囲に腹水を認めていたが,安全に穿刺できないと判断して施行しなかった.腹腔穿刺ができない場合,胆汁性腹膜炎の診断に至るのは困難と考えられる.
本疾患は,腹膜炎あるいは胆汁性腹膜炎の診断の下,緊急手術が施行されることが多い.腹部所見で漏出性胆汁性腹膜炎の診断となり,一般的に術式は胆囊摘出術と腹腔洗浄ドレナージが行われている.肝外胆管の穿孔を否定するために術中胆道造影を行う必要があると考えられるが,施行したのは13例中5例であった.全体では開腹術が施行される症例が多いが,本症例も含めて最近の症例では腹腔鏡下で胆囊摘出術が行われている15)16).本症例は開腹移行も念頭に置いて腹腔鏡下で手術を開始し,術中所見より漏出性胆汁性腹膜炎の診断となった.腹腔鏡下で直腸膀胱窩まで広がった胆汁を洗浄・吸引でき,低侵襲でかつ十分な治療ができた.胆囊炎によって生じた胆囊穿孔の死亡率は約30%と高率であるが,漏出性胆汁性腹膜炎では死亡例はなく,特発性胆囊穿孔と同様に予後は良好である25).漏出性胆汁性腹膜炎は胆汁性腹膜炎であるが,予後良好であることが症例の集積により周知するところとなり,より低侵襲な腹腔鏡下手術が選択されるようになると考えられる.漏出性胆汁性腹膜炎の報告症例のほとんどが発症後24時間前後で手術を施行しており,その中で細菌培養検査を行った症例では全て検査結果が陰性であった.本疾患は胆汁性腹膜炎であるが,非感染性胆汁であることが予後良好の要因と考えられる12).
本症例は早期胆囊癌を合併した胆汁性腹膜炎であった.肉眼的に胆囊に明らかな穿孔がなく,病理組織学的には粘膜から固有筋層までの構造の破綻はあるが,漿膜は保たれており,癌細胞の腹腔への流出の可能性はないと考えられた.しかし,胆道造影の操作では胆囊管からの胆汁流出があり,腹膜再発の可能性を考慮しなければならなかった.腹腔鏡下胆囊摘出術を施行した胆囊上皮内癌でport site recurrence(以下,PSRと略記)を来した症例の報告もあり26),PSRも危惧された.PSRの発症率を開腹胆囊摘出術の創再発の発生頻度と比較したところ高い頻度で腹腔鏡下手術に発症すると報告されている27)28).PSRの発症には術中の胆汁漏出以外に腫瘍の生物学的性質や病期,手術手技さらには気腹圧や炭酸ガスの生体や腫瘍細胞に対する影響などが関与していると考えられる29).現在,腹部CTや腫瘍マーカーに異常所見はなく,腹膜再発やPSRは認めていない.今回,我々が経験した早期胆囊癌を合併した漏出性胆汁性腹膜炎は本邦での報告はなく,初めての症例報告である.
利益相反:なし