2016 年 49 巻 12 号 p. 1229-1236
2016 年 49 巻 12 号 p. 1229-1236
症例は68歳の男性で,右背部痛を主訴に当院受診,CTで膵頭部に60 mm大の腫瘤を認めた.上部消化管内視鏡検査では下十二指腸角に粘膜下腫瘤を認め,針吸引細胞診にてgastrointestinal stromal tumor(GIST)と診断し,膵頭十二指腸切除術(pancreatoduodenectomy;PD)を施行した.上腸間膜動脈(superior mesenteric artery;以下,SMAと略記)の背側を走行する膵頭部の灌流静脈を認めたため,SMA周囲操作での深部出血を危惧しartery first approachを回避した.SMA背側を走行する膵頭部灌流静脈が解剖亜型として存在する可能性があり,近年普及しつつあるartery first approachを施行する際には,動脈走行のみならず灌流静脈の存在を意識すべきである.
膵頭十二指腸切除術(pancreatoduodenectomy;以下,PDと略記)におけるartery first approachは,膵頭部切除に伴う鬱血性の組織出血を軽減するなどの目的から近年普及しつつある1).膵頭部血流を胃十二指腸動脈と下膵十二指腸動脈(inferior pancreatoduodenal artery;以下,IPDAと略記)の先行切離により遮断することで鬱血を防止するが,上腸間膜動脈(superior mesenteric artery;以下,SMAと略記)背側より分岐するIPDA処理が解剖学的に困難である場合が多い.今回我々が経験したPD施行例では,SMA背側を走行する膵頭部灌流静脈を認めたため,IPDA先行処理による深部出血を危惧しartery first approachを回避した.本症例は,膵頭部の静脈解剖学に関して新たな知見を提示しうる症例と考えたため,若干の文献的考察を加えて報告する.
症例:68歳,男性
主訴:右背部痛
現病歴:1年前より右背部痛の存在を自覚,経過観察するも改善なく徐々に増悪したため当院内科受診した.CTにて膵頭部に60 mm大の腫瘤を認め,上部消化管内視鏡検査では十二指腸に粘膜下腫瘤を認めた.針吸引細胞診を施行し免疫染色検査にて十二指腸gastrointestinal stromal tumor(以下,GISTと略記)と確定診断,手術目的に当科紹介となった.
既往歴:高血圧,前立腺肥大症
入院時現症:身長167 cm,体重58 kg.体温35.6°C,血圧108/62 mmHg,心拍数61回/分・洞調律.眼瞼結膜に貧血なし,眼球結膜に黄染なし,腹部は平坦・軟で圧痛なく,腫瘤を触知しなかった.
血液検査所見:異常所見なく,CEAやCA19-9など腫瘍マーカーの上昇も認めなかった.
腹部CT所見:膵頭部,下十二指腸角に十二指腸壁と連続し壁外へと突出する60×50 mm大の腫瘤を認めた(Fig. 1).腫瘤は造影早期相で濃染され,膵実質との境界は不明瞭で浸潤を疑った.大動脈やSMAなどの周囲血管浸潤はなく,明らかな肝転移や腹膜播種,リンパ節転移も認めなかった.
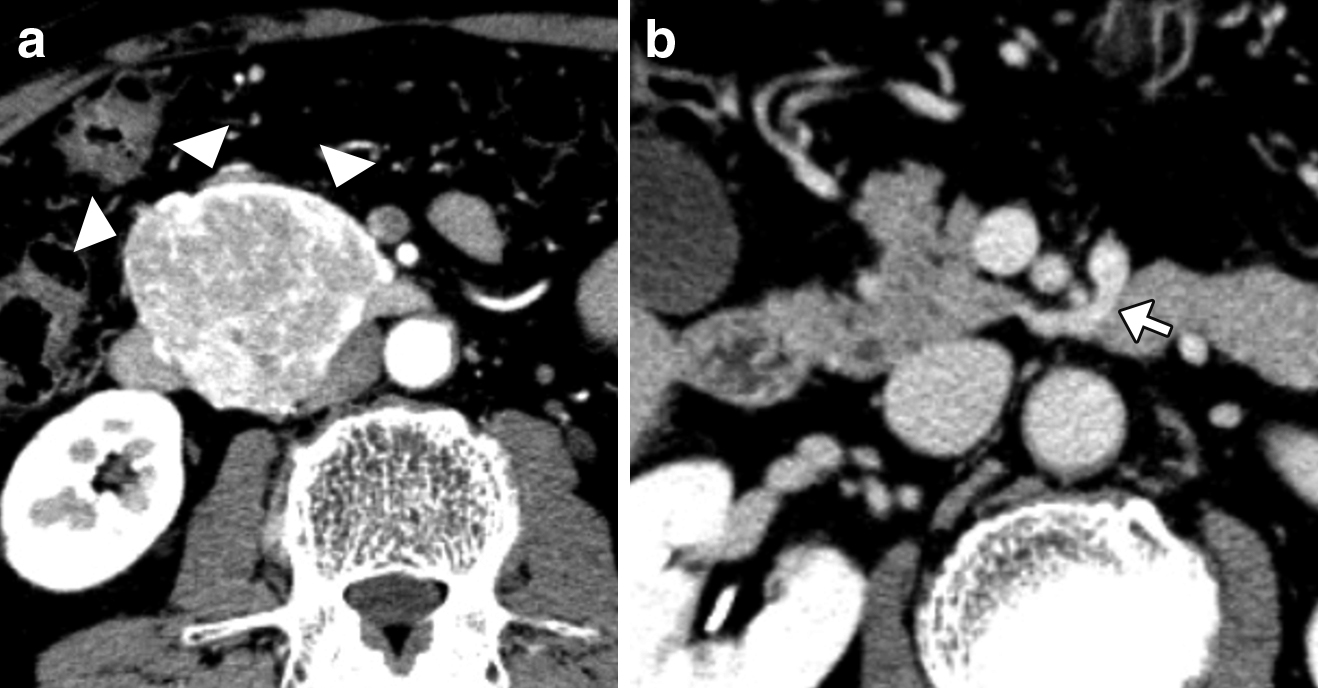
CT. a) Tumor at inferior duodenal angles (arrowheads). b) The vein draining the pancreas head (arrow).
CT-angiography所見:下腸間膜静脈(inferior mesenteric vein;以下,IMVと略記)は,第一空腸静脈を含む小腸由来の静脈とともに共通幹を形成し上腸間膜静脈(superior mesenteric vein;以下,SMVと略記)に流入していた.また,膵頭部を灌流する静脈の中で最大のものは径4 mmで,膵頭部背側よりSMAの背側を走行してこの共通幹に流入していた.SMVに流入する下膵十二指腸静脈は別に認めた(Fig. 2).
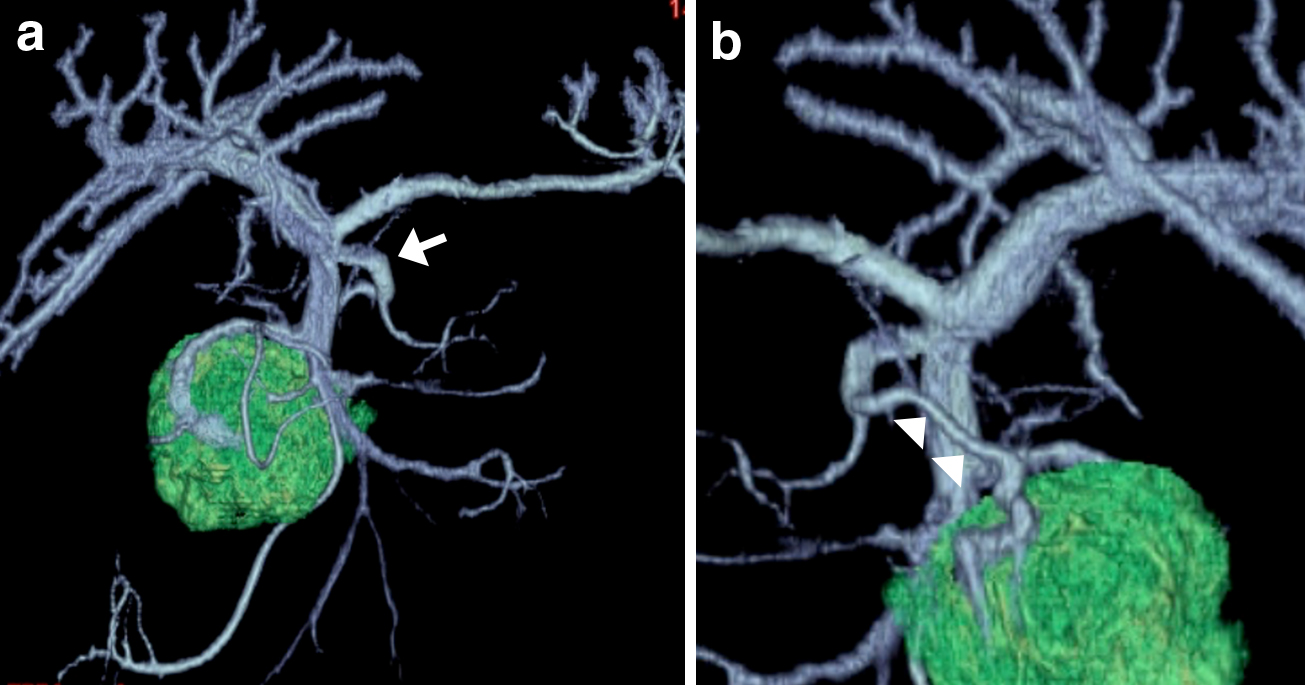
CT angiography. a) Left trunk (arrow). b) Image from the back side. The drainage vein joins to left trunk (arrowheads).
上部消化管内視鏡検査所見:十二指腸下行脚のVater乳頭よりも肛門側に,潰瘍を伴わない粘膜下腫瘤様の隆起性病変を認めた.内視鏡超音波検査では筋層内に境界明瞭で内部均一な類円形腫瘤を認めた.病変の大部分は十二指腸壁外へ突出していた.針吸引細胞診にて検体採取,免疫染色検査ではKIT陽性,CD34陽性だった.以上より,壁外発育型の十二指腸GISTと診断し,手術を施行した.
手術所見:明らかな肝転移や腹膜播種はなく,周囲リンパ節腫大も認めなかった.腫瘍は十二指腸下行脚〜水平脚に位置し,大きさは60 mmほどで被膜破裂は認めなかった.腫瘍と膵頭部との境界は不明瞭で膵浸潤が疑われた.さらに,腫瘍の上縁は幽門に近接し浸潤が否定できなかったためPDを選択した(Fig. 3).当院ではPD症例に対し前方到達法2)によるartery first approachを基本術式としているが,自験例ではIPDA処理の際にSMA背側を走行する灌流静脈を損傷する可能性があり回避した.手順を以下に記載する.a)網囊腔開放しSMVをテーピング,IPDA処理を先行せず,b)胆摘ならびに総肝管を切離した.c)胃十二指腸動脈切離の後に胃を切離し,膵頭上部の血行遮断を完了した.d)胃結腸静脈幹切離の後に膵臓を切離し,e)膵頭部を門脈とSMVより剥離,下膵十二指腸静脈を含むSMVへの流入静脈を切離した.f)Treitz靭帯切離と空腸切離を行った.第一空腸動脈はIPDAと共通幹の可能性があり,灌流静脈損傷を防ぐためSMAから少し離して静脈とともに切離した.g)十二指腸水平脚から上行脚を剥離し空腸を右側へ引き出して,膵頭部が,灌流静脈,IPDA,SMA周囲神経叢のみで体腔内と連続した状態とした.灌流静脈はSMA背側かつIPDAの尾側に確認された(Fig. 4).IPDAと第一空腸動脈は別分岐だった.h)灌流静脈をテーピング,i)SMAをテーピングした後に,灌流静脈を安全に切離した.j)IPDA切離と神経叢切離を行い標本摘出した.再建はChild法にて行った.手術時間は9時間30分,出血量は530 mlだった.
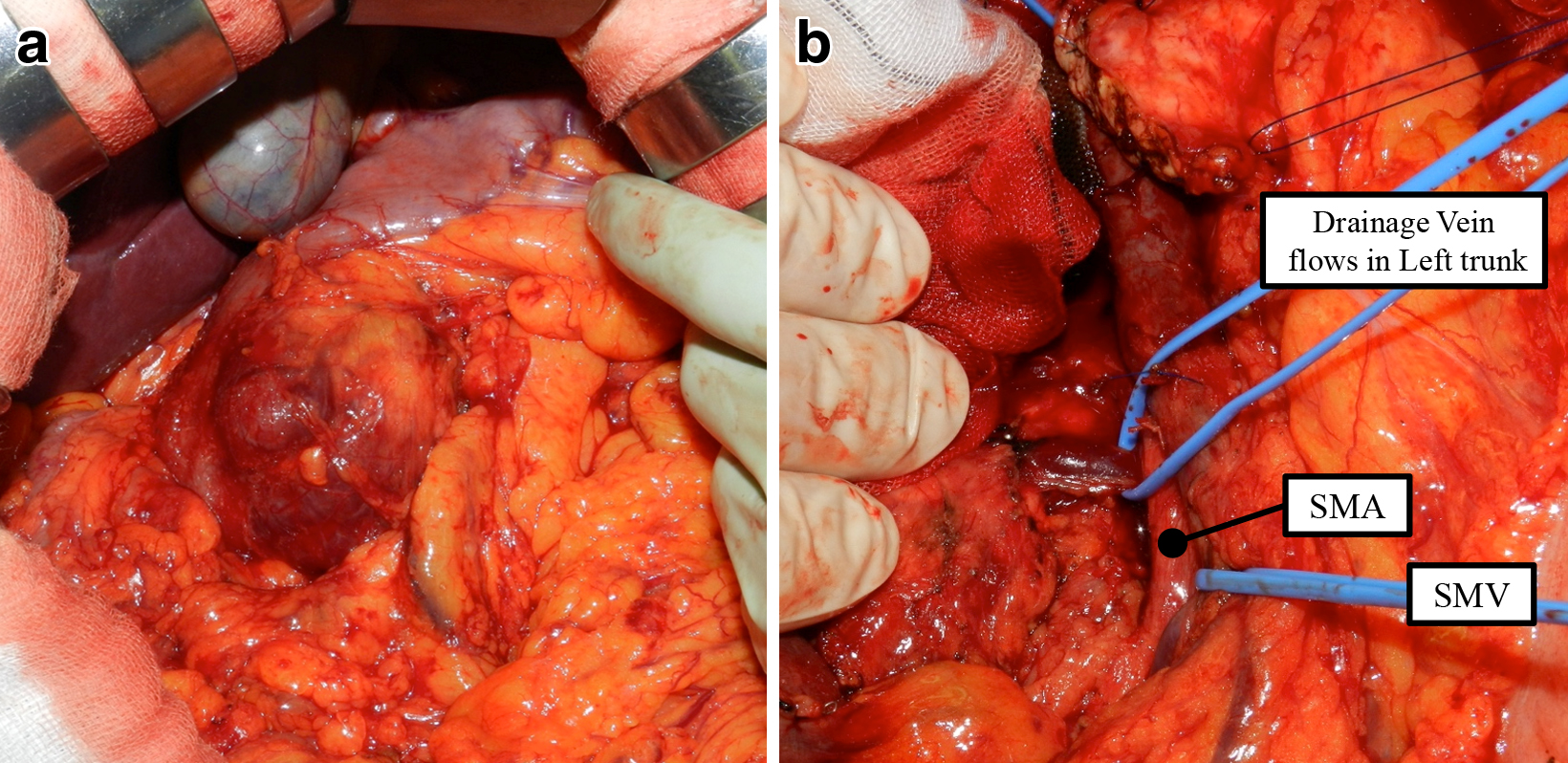
Intraoperative findings. a) Duodenal tumor. b) After dissection of pancreas body, the drainage vein was found under the SMA.

Schematizing of intraoperative findings. The drainage vein is under the SMA and at the caudal side of IPDA (arrowheads).
摘出標本・病理組織学的検査所見:十二指腸乳頭部から膵頭部にかけて60×50×40 mm大の壁外発育型腫瘍を認めた.脈管侵襲や神経周囲浸潤はなく断端陰性,組織学的には紡錘形細胞の束状増殖を認め,核分裂像は1/50HPF以下,MIB-1 indexは1%以下だった.免疫染色検査では,KIT陽性,CD34陽性,α平滑筋アクチン陰性,S-100蛋白陰性であり十二指腸GISTと診断した.Fletcher分類は中リスク,Modified-Fletcher分類は高リスク,Contour mapsでの術後10年間の再発リスクは10~20%と推定された(Fig. 5).
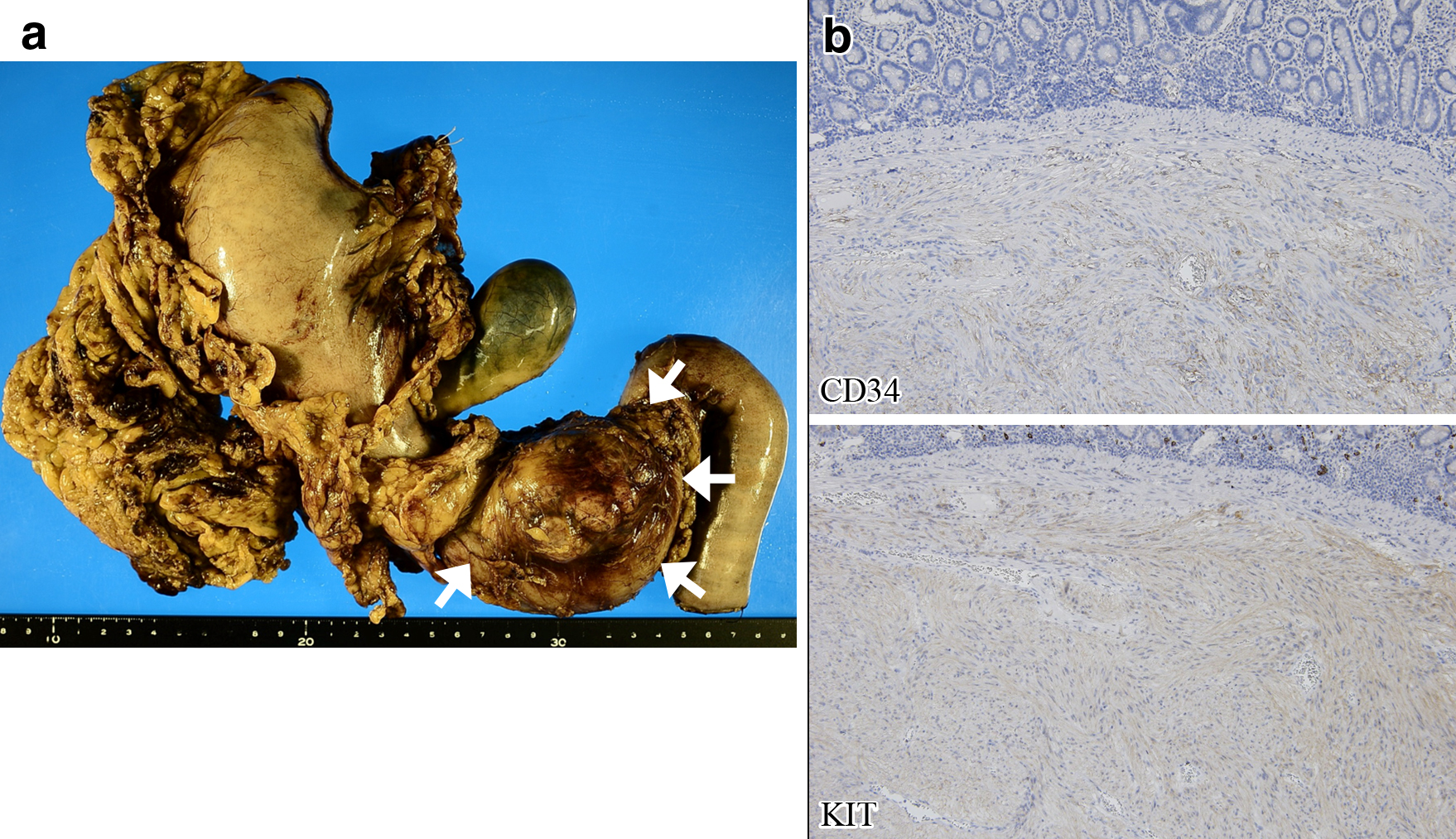
Histopathological findings. a) The tumor (arrows) was 60×50×40 mm at the pancreas head, and with outside growth type. b) Immunohistochemical staining. The tumor cells were positive for KIT and CD34, and negative for SMα and S-100. The MIB-1 index was under 1%.
術後経過:術後経過は良好で合併症なく退院となった.
GIST診療ガイドライン3)によれば,病理学的診断のついた切除可能な原発GISTに対する治療の第一選択は外科的切除術である.原則として,1)偽被膜を損傷することなく外科的に安全なマージンを確保し,肉眼的断端陰性とする,2)臓器機能温存を考慮した部分切除が推奨される,3)予防的あるいは系統的リンパ節郭清術は不要である,などが示されており,十二指腸GISTについても十二指腸部分切除術が第一選択である.しかし,実際には,十二指腸GISTは発見時に腫瘍が大きく進行例が多いため4),周囲臓器,特に膵臓に浸潤していることが多く,PDが選択される場合も少なくない.自験例においても,術前にGISTの確定診断はついていたが,術中所見で周囲浸潤を認め部分切除術は不可能だった.近年では術前化学療法により腫瘍を縮小した後,部分切除にて根治に至った症例5)も報告されている.
PDを施行するうえで膵頭部血管の解剖把握が重要であり,近年では,飛躍的な解像力を得たCTを利用した静脈系解剖の報告も散見されるようになった6).膵頭部の灌流静脈はSMVへと流入するものが一般的で,上膵十二指腸静脈や下膵十二指腸静脈などが例に挙げられるが,自験例ではこれらとは別に,SMVへと流入しないものを認めた.この静脈は,太さや部位などから膵頭部の主灌流静脈と考えられたが,SMAの背側を通り,IMVと小腸由来の静脈より成る共通幹へと流入する特徴的な走行をしていた.坂口ら7)はIMVと小腸由来の静脈より成る共通幹をleft trunkと呼称し,IMV流入形態を,I)脾静脈型(50%),II)SMV型(30%),III)left trunk型(12%),IV)SMV-脾静脈合流部型(8%),に大別して報告している(Fig. 6).以上より,自験例の膵頭部静脈解剖をまとめると,IMVは小腸由来の静脈とleft trunkを形成し,膵頭部の主灌流静脈はSMA背側を走行してleft trunkへと流入する形態と考えられた(Fig. 7).我々が医学中央雑誌を用いて,1977年から2015年12月までの間に,「膵」と「静脈解剖」をキーワードに検索しえたかぎりでは,SMA背側を走行する膵頭部灌流静脈に関する報告は認めなかったため,当院における過去10年間(2004~14年)のPD施行105症例に関してCTを再検討したところ,通常のaxial断においても画像上明らかにSMAの背側を走行する膵頭部灌流静脈を,自験例を除く4例に認めた(Table 1).2例は自験例と同様にleft trunkへと流入し,残りの2例はIMVへと直接流入していた.4例中3例の原疾患は膵頭部癌だったが最大で径25 mmと巨大なものではなかった.1例は平坦浸潤型の中部胆管癌であり腫瘤形成による膵頭部圧迫は認めず,病変と膵頭部は離れていた.以上から,腫瘍の膵頭部圧迫や浸潤による側副血行路として新規静脈が形成されたというよりも,膵頭部静脈解剖の亜型として先天的に,膵頭部からSMA背側を走行し,SMVではなくleft trunkもしくはIMVへと流入する灌流静脈の存在が示唆された.
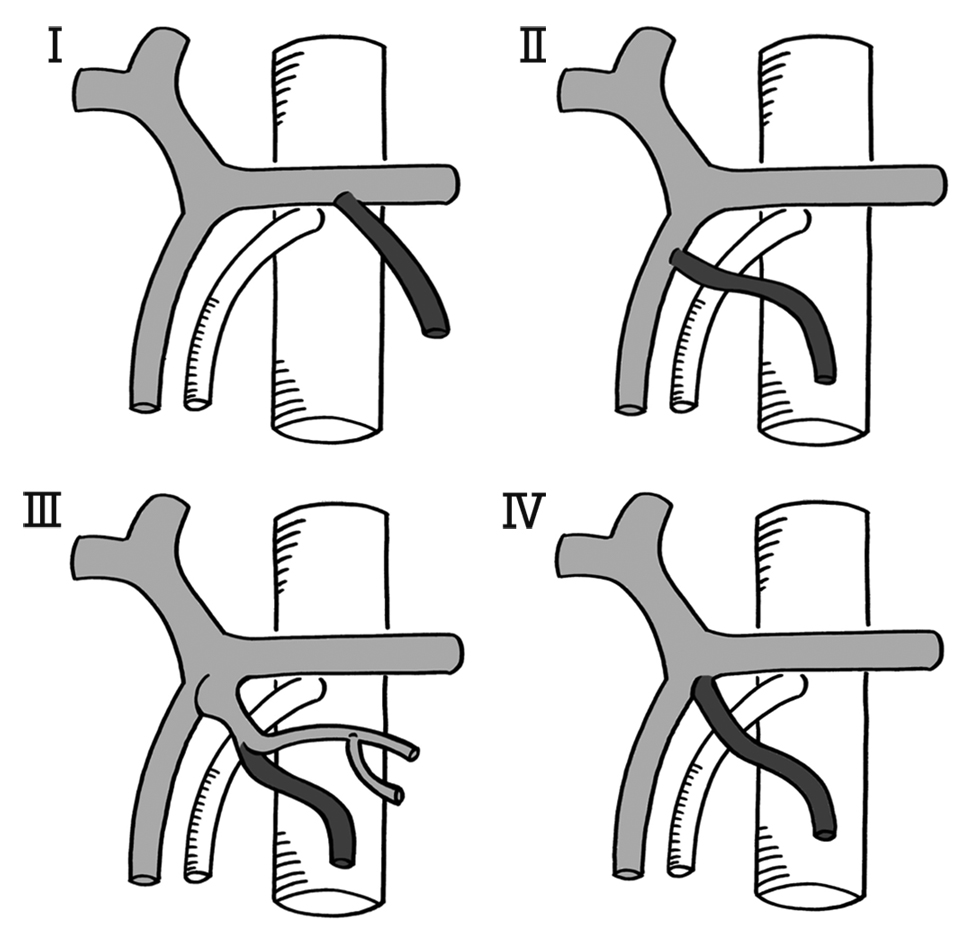
Types of IMV flowing in. I) Splenic vein type (50%). II) SMV type (30%). III) Left trunk type (12%). IV) Confluence of splenic vein and SMV type (8%).
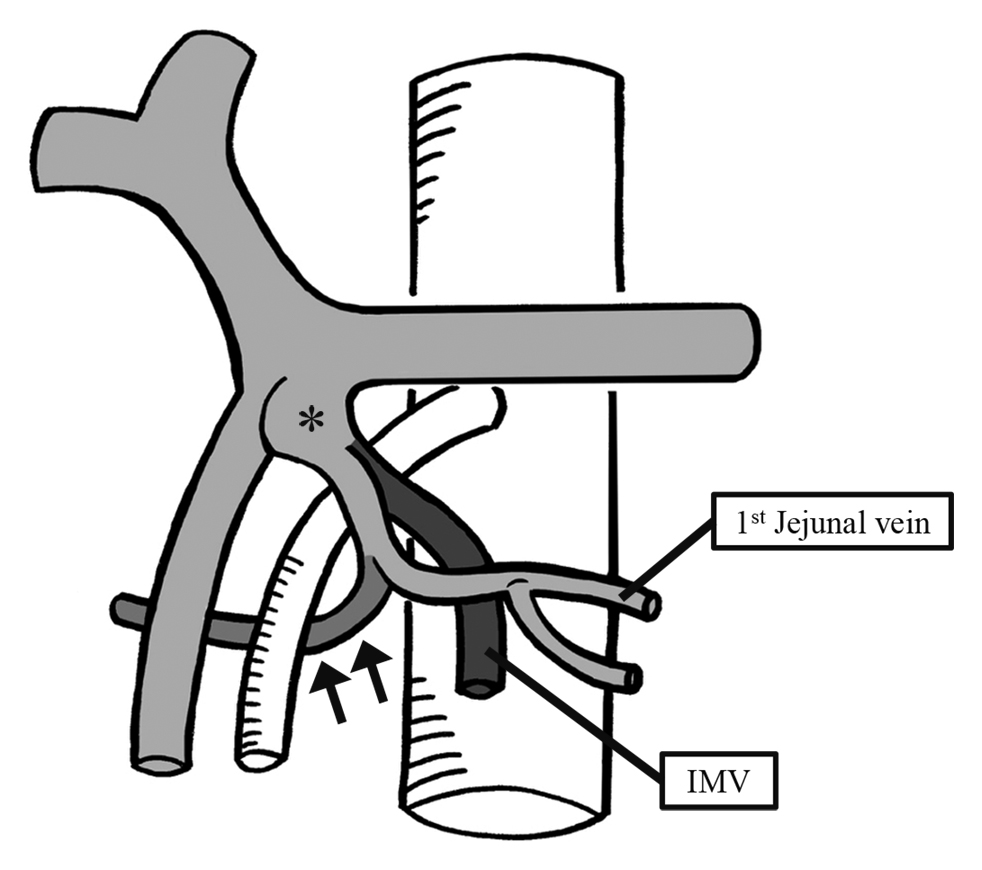
The drainage vein in our case. The drainage vein (arrows) passes under SMA and flows in left trunk (*).
| IMV-type | Age/Sex | Disease | Tumor | Drainage vein | CT slice (mm) | ||||
|---|---|---|---|---|---|---|---|---|---|
| Location | Diameter (mm) | Flow into | Travelling | Diameter (mm) | |||||
| SMV | 70/M | Pancreatic head cancer | Uncus | 18 | IMV | From uncus to dorsal of SMA | 2 | 2 | |
| SMV-Splenic vein | 75/F | Pancreatic head cancer | Uncus | 25 | IMV | Same as above | 2.5 | 0.5 | |
| Left trunk | 68/M | Pancreatic head cancer | Uncus | 20 | Left trunk | Same as above | 2 | 1 | |
| 81/M | Middle bile duct cancer | Middle bile duct | 10 | Left trunk | Same as above | 3 | 2 | ||
| 68/M (Our case) |
Duodenum GIST | Uncus | 60 | Left trunk | Same as above | 4 | 2 | ||
PDは高難度手術であり症例に応じて重要な手順は異なるが,腫瘍学的にも重要な共通点はSMA周囲操作である.近年ではIPDA切離とSMA周囲郭清を先行させるartery first approachが普及しつつあり,その利点は,1)流入動脈を先行処理することで鬱血を防ぎ出血を軽減する,2)SMA浸潤の程度を確認し手術序盤に切除可否の判断が可能である,3)確実かつ正確なSMA周囲神経叢郭清が可能である,とされている8).Sanjayら9)はapproachの方法を6通りに分類しているが,その中で本邦において一般的な方法をmesenteric approachとして紹介している.我々の採用する前方到達法もmesenteric approachの系譜に当たり,前述の利点に加えて,十二指腸を授動せずに膵頭部血行遮断を先行させ,膵切離とSMA周囲神経叢切離を施行し,膵頭部剥離を内側から外側に向かい行うことで癌病巣を把持することなく切除を行う,no-touch isolation techniqueを意識している.自験例ではSMA背側を走行する灌流静脈の存在から,IPDA先行処理による灌流静脈損傷の可能性がありartery first approachを回避した.膵頭部が,灌流静脈,IPDA,SMA周囲神経叢のみで体腔内と連続している状態ならば,SMA右側に良好な術野を確保できるうえ,灌流静脈処理の過程で深部出血を来しても,IPDAと神経叢処理は容易であり,標本摘出することで深部の止血も安全に実行できると考えたので,IPDAとSMA周囲神経叢の処理を最後に行うことにして,胆摘・総肝管切離,胃切離,膵切離,空腸切離を先行した.完全な膵頭部血行遮断は不可能だが,胃十二指腸動脈切離の後に胃結腸静脈幹を切離し,鬱血による出血をできるかぎり防止した.また,no-touch isolation techniqueの観点からKocher授動術は行わなかった.以上の操作で灌流静脈の同定は容易となり,SMAテーピングの後に安全に切離することができた.
膵頭部からSMA背側を走行し,SMVではなくleft trunkもしくはIMVへと流入する灌流静脈が解剖亜型として存在するならば,本症例のようにartery first approachを回避すべき症例も少なからず存在すると考える.対策としてどのような手順を選択すべきか回答はさまざまだろうが,自験例においては,artery first approachで最初の手順となるIPDAとSMA周囲神経叢の処理を,意図的に最後に行うことで良好な結果を得た.PDを施行する際には,動脈走行のみならず膵頭部灌流静脈の走行を十分に意識し,場合によってはartery first approachを回避することも,安全に手術を進行する手段の一つとして認識された.
利益相反:なし