2016 年 49 巻 2 号 p. 108-114
2016 年 49 巻 2 号 p. 108-114
症例は56歳の男性で,総胆管結石を伴った総胆管瘤と診断された.ERCPと内視鏡的乳頭切開術(endoscopic sphinc terotomy;以下,ESTと略記)による採石と開窓を試みるも総胆管瘤から胆管へのカニュレーションが困難であった.開腹下に総胆管切石と,術中ERCPによるランデブー法を用いたESTにより瘤の開窓を行った.総胆管瘤の治療は,本症例のように内視鏡的治療が困難な症例では,開腹下に術中内視鏡を併用したESTを行うことも有用であると考えられた.
総胆管瘤はまれな疾患であり1),先天性胆道拡張症のAlonso-Lej分類・戸谷分類ではIII型に分類される2)3).治療方針は内視鏡的開窓術が行われる.今回,我々は内視鏡的治療が困難な総胆管瘤症例に対して,術中内視鏡にて開窓しえた1例を経験したので,若干の文献的考察を加えて報告する.
患者:56歳,男性
主訴:繰り返す腹痛
既往歴:生下時;水頭症,精神発達遅滞,53歳;腰部脊柱管狭窄症,55歳;下肢静脈血栓症
家族歴:特記事項なし.
現病歴:53歳頃より,1年に1回程度,急性膵炎にて他院で入院加療を繰り返していた.56歳時に重症急性膵炎(予後因子3点,造影CT Grade 3)の診断で,当院肝胆膵センターにて入院加療された.繰り返す膵炎原因検索として上部消化管内視鏡検査・超音波内視鏡検査を施行したところ,十二指腸乳頭部に囊胞性病変と下部胆管に総胆管結石を認め,繰り返す膵炎の原因と考えられた.ERCPにて囊胞性病変から造影を行ったところ,総胆管と主膵管が造影されたため,囊胞性病変は総胆管瘤であると診断した.内視鏡的乳頭筋切開術(endoscopic sphinc terotomy;以下,ESTと略記)にて採石を試みるも,総胆管瘤から総胆管へのdeep cannulationができず,採石はできなかったため,外科的加療目的に当科紹介となった.
身体所見:身長161 cm,体重59 kg,貧血や黄疸を認めず,腹部所見では心窩部に軽度圧痛を認めるのみであった.
血液検査所見:貧血や炎症所見を認めず,生化学検査に異常なく,腫瘍マーカーの上昇を認めなかった.
腹部CT所見:胆囊内に胆泥・結石の貯留を認めるが,明らかな総胆管と肝内胆管の拡張は認めず,CTでは総胆管瘤は指摘できなかった(Fig. 1A).

CT scan showed a dilated gallbladder (white arrowhead) but the intrahepatic bile ducts were not dilated (A). MRCP showed a 15 mm cystic lesion at the papilla (white arrowhead) and the intrahepatic bile ducts were not dilated (B). ERCP showed a submucosal tumor-like lesion (white arrowheads) in the oral side of the papilla (black arrowhead) (C). Contrast study revealed a cystic lesion (yellow arrowhead) in the wall of the duodenum followed by the bile duct (green arrowhead) and the pancreatic duct (blue arrowhead) (D).
MRCP所見:十二指腸乳頭部に約15 mm大の囊胞性病変を認めた.胆囊内・下部胆管に結石を疑う陰影欠損を認めた.肝内胆管と主膵管の拡張は認めなかった(Fig. 1B).
ERCP所見:十二指腸乳頭からその口側にかけて2 cm大の粘膜下腫瘍様の隆起を認めた(Fig. 1C).乳頭部よりカニュレーションし造影したところ,乳頭部口側に2 cm大の瘤状に造影される構造を認め,瘤を介して主膵管とやや拡張した総胆管が造影された(Fig. 1D).下部胆管は結石による透亮像を認めたが,ガイドワイヤーを瘤内から総胆管まで進めることができず,ERCPによる総胆管結石の採石は不可能であると判断された.
内視鏡的に開窓できない総胆管瘤,内視鏡的に採石できない総胆管結石に対し,開腹手術による総胆管切石術,術中内視鏡併用下の総胆管瘤開窓を計画した.
手術所見:上腹部正中切開にて開腹した.まず,型通り胆囊を摘出した.次に中部胆管に1 cmの縦切開を加え,下部胆管の結石を可及的に摘出した.胆道鏡を用いてその他に総胆管内に結石がないことを確認した.胆道鏡にて下部胆管を観察したところ,瘤への流入孔は狭小化していた.Cアームを用いた術中透視下に胆管内に造影剤を注入し,瘤の形態と総胆管・十二指腸との位置関係を確認した(Fig. 2A).0.035 mmのガイドワイヤーを中部胆管から挿入し,瘤を通して十二指腸内までガイドワイヤーを進めた.術中内視鏡にてガイドワイヤーを把持し,ガイドワイヤーに沿って十二指腸側から総胆管内までカニュレーションすることに成功した(ランデブー法,Fig. 2B).電気メスを用いて,ESTにより総胆管瘤と胆管開口部の開窓を行った(Fig. 3).開窓後に総胆管側から造影剤を注入したところ,瘤の流入出路の狭小化は解消され,スムーズに十二指腸まで造影された(Fig. 4).

Intraoperative cholangiography revealed the positional relationship among the choledochocele, the bile duct, and the pancreatic duct (A). A guide wire was inserted from the bile duct and passed into the duodenum through the choledochocele, and caught by intraoperative endoscopy (B).

The “rendezvous” endoscopic sphincterotomy of the papilla and concomitant fenestration of the choledochocele were performed.
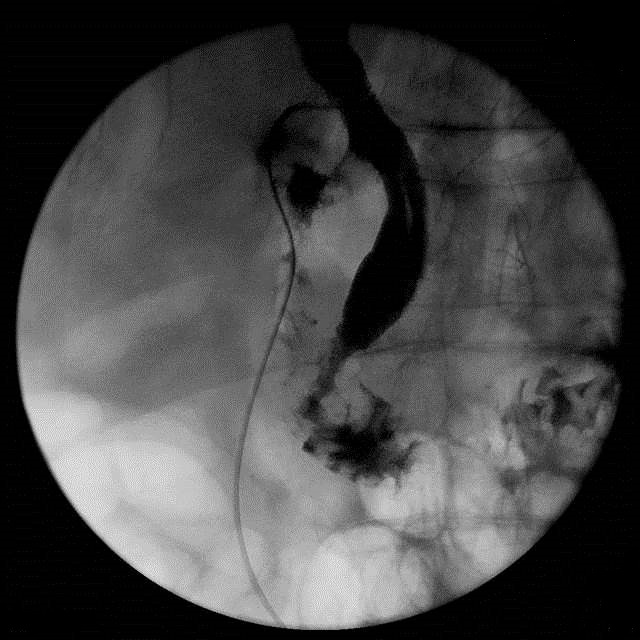
The choledochocele disappeared and there was no biliary stricture in the intraoperative cholangiography.
術後にgrade 1の創感染を認めたものの,経過良好で術後28日目に退院となった.術後1年6か月の時点で,結石の再発や膵炎の再燃は認めず経過している.
総胆管瘤は十二指腸壁内の囊状の拡張とされ,発症年齢が高く,膵胆管合流異常を有さないなど,他の胆道拡張症とはやや異なった特徴を示す4).その成因は解明されていないが,先天性の囊腫または憩室が下部胆管に形成されたとする説5)や,Oddi括約筋機能不全のために胆管末端部の壁の脆弱な部分が囊状に拡張したとする説6)が有力視されている.本症例は,年齢から考察するに後者である可能性が示唆される.
Scholzら5)は瘤と総胆管,主膵管の関係からAとBの二つに分類したが(Fig. 5),この分類では分類できない総胆管瘤の報告も見られるようになったため,鍵山ら7)は3分類を加えて,A~Eの5型の分類を報告した(Fig. 5).また,神澤ら8)は瘤の位置や共通管の形成の有無から,共通管拡張型,胆管末端部拡張・共通管形成型,胆管末端部拡張・共通管非形成型の三つに分類し(Fig. 6),さらに,Horaguchiら9)は膵液の胆管への逆流の有無から,膵管が総胆管瘤とは独立して十二指腸に開口するI型(Fig. 7A, B)と,瘤に開口するII型とに分類した(Fig. 7C).本症例は,共通管の部分に瘤を形成し,十二指腸へは単孔で開口しており,ScholzのA型,鍵山のA型,神澤の共通管拡張型,HoraguchiのII型に相当する.このタイプの総胆管瘤では,Oddi括約筋が圧排,脆弱化していると考えられ,膵胆管合流異常に類似した胆汁と膵液の停滞や逆流が起こりうるといわれている8).本症例においても,胆泥などによる瘤内の膵液うっ滞や膵管への胆汁の逆流により膵炎を繰り返し,胆管への膵液の逆流が胆石症の原因であったと考えられた.
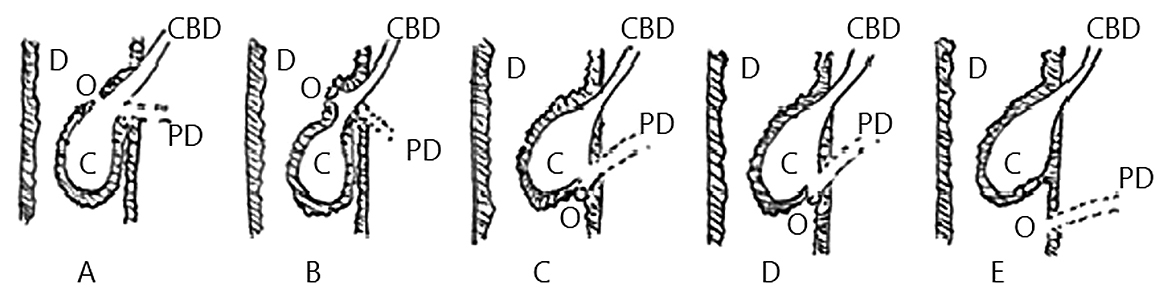
Classification of choledochocele reported by Scholz et al. (A, B) and Kagiyama et al. (A–E). C, choledochocele; CBD, common bile duct; D, duodenum; O, orifice; PD, pancreatic duct.
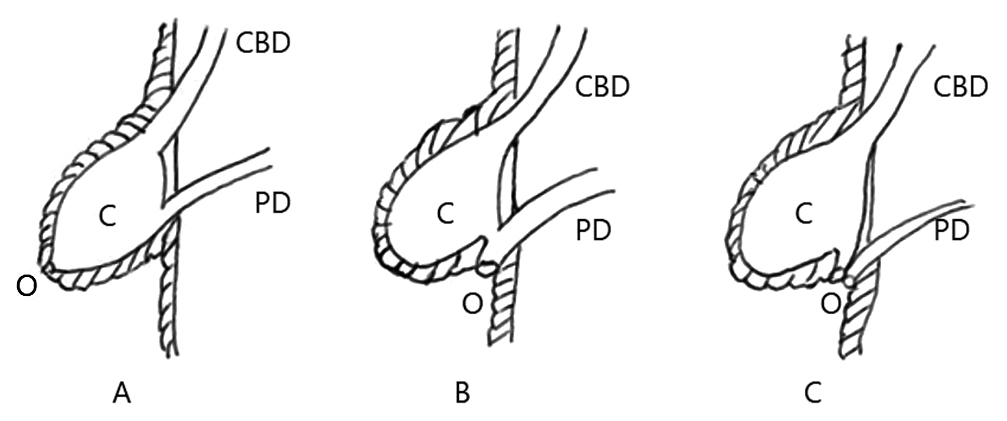
Classification of choledochocele reported by Kamizawa et al. (A–C). C, choledochocele; CBD, common bile duct; PD, pancreatic duct.

Classification of choledochocele reported by Horaguchi et al. (A–C). C, choledochocele; CBD, common bile duct; PD, pancreatic duct.
総胆管瘤では瘤内の胆汁鬱滞が胆管炎や膵炎の原因と考えられ,瘤の開窓がまず選択されるべき治療法と思われる10).治療法には内視鏡を用いたESTが第一選択であるが,本症例のように,総胆管へのカニュレーションが困難な症例も存在する.堤ら11)は,総胆管結石を合併した総胆管へのカニュレーションが困難な総胆管瘤に対し,瘤をプレカットすることで開放しカニュレーションを可能にした症例を報告した.本症例に対しては,瘤が15 mmと大きめであったため,内視鏡による瘤のプレカットは行わず外科紹介となった.内視鏡的治療が不可能な症例に対しては外科的な治療が必要となる.外科的治療には経十二指腸的乳頭形成術などが考えられる.
本症例では,下部胆管に結石を伴っており,採石と総胆管に対するESTが必要と考えられたが,瘤から胆管へのカニュレーションが困難であったため,開腹による総胆管切石術と術中内視鏡を併用したランデブー法によるESTを行うことで,安全かつ確実に瘤と胆管の開放を行うことができた.EST後に瘤は消失し,造影剤の流出も良好となり,術後も胆管炎や膵炎の再燃は認めていない.さらには,より低侵襲である腹腔鏡を用いた方法も考えられたが,現状では技術的にやや困難であり,今後の課題である.
先天性胆道拡張症では,膵胆管合流異常を有することにより,胆道癌の発生頻度が高くなることが知られているが9)12)13),総胆管瘤と発癌との関連は,症例数が少ないためいまだはっきりしていないのが現状である.小田ら10)の5例の報告ではEST後の長期経過観察後に胆道癌を発症した症例は認められなかった.同様に,Zieglerら14)が後ろ向きに総胆管瘤の症例を検討した報告では,28例の総胆管瘤のうち22例にESTが施行され,6例に外科的切除が施行されたが,術後に胆道癌が発症した症例は確認されなかった.一方,1950年から2014年12月までのPubMedで「choledochocele」と「cancer」,1977年から2014年12月までの医学中央雑誌で「総胆管瘤」と「癌」あるいは「choledochocele」と「癌」をキーワードとして文献検索をした結果,これまでに瘤内癌や胆囊癌,乳頭部癌を合併したという報告は22例であった.本症例のように共通管が拡張しているタイプでは,胆汁と膵液の鬱滞や,胆管への膵液の逆流が起きる可能性があり,それが癌化の原因と考えられる15)~19).瘤を開窓することで癌化のリスクは減少すると考えられるが,治療までの慢性的な刺激による癌化の可能性も否定できないため,EST後も長期の経過観察が必要と思われる10)20).
開腹し用手にてガイドすることで安全かつ確実にESTを行うことができ,ESTによる治療が不成功の場合は,治療選択肢の一つとして考慮すべき方法と考えられた.
利益相反:なし