Abstract
症例は81歳の男性で,77歳時に肝門部胆管癌に対して右葉切除+肝外胆管切除,胆道再建を施行した.病理結果は乳頭腺癌で,切除断端は陰性であった.術後3年のCTで,膵内胆管の内腔を占めるような乳頭状腫瘤を認め,生検結果は高分化腺癌であり,膵頭十二指腸切除術を施行した.病理結果は,乳頭腺癌,pTis,med,ly0,v0,ne0,pStage 0であり,2010年WHO分類ではhigh grade without invasionで,胆膵型の胆管内乳頭状腫瘍(intraductal papillary neoplasm of the bile duct;以下,IPNBと略記)と診断された.初回肝門部胆管癌の病理結果を再考すると,同様の組織型を示すIPNBであった.IPNBは根治手術により良好な予後が期待できるが,本症例のように遺残胆管に異時性再発することがある.厳重に経過観察を行い,全身状態が良ければ積極的に手術治療を行うべきと考えられた.
Translated Abstract
We report a case of an 81-year-old man who had undergone hemihepatectomy with caudate lobectomy for hilar cholangiocarcinoma at 77 years of age. The pathological diagnosis was papillary adenocarcinoma; the ductal margin was tumor-free. CT performed 3 years after surgery showed a papillary tumor in the remnant bile duct of the pancreas. A tumor biopsy revealed a well-differentiated adenocarcinoma. Following pancreatoduodenectomy, the tumor was diagnosed as a high-grade papillary adenocarcinoma, pTis, med, ly0, v0, ne0, Stage 0, without invasion; further, based on the WHO 2010 classification, it was diagnosed as a pancreatobiliary-type intraductal papillary neoplasm of the bile duct (IPNB). Re-examination of tissue specimens from the original hilar cholangiocarcinoma revealed that both original and recurrent tumors shared similar histopathological characteristics of IPNB. Generally, the curative resection of IPNB has a good prognosis; however, the present case shows that recurrence may occur at the remnant bile duct. Patients with IPNB should be followed-up closely after resection. Subsequent surgical procedures can be performed if the patient’s general condition is good.
はじめに
胆管内乳頭状腫瘍(intraductal papillary neoplasm of bile duct;以下,IPNBと略記)は,胆管内腔に乳頭状増殖を示す胆管上皮性腫瘍で,2010年のWHO消化器腫瘍分類に記載された1).以降IPNBに関する報告例は多数みられるが,その概念や定義は明確に定まっていない.特にIPNBと乳頭型胆管癌との区別がつきづらく,臨床学的にも病理学的にも混乱を伴う場合がある.
従来IPNBは多発することがあり,外科的切除後にも胆管内再発を来すことが知られている.今回,我々は肝門部胆管に発生し,根治切除後3年で膵内胆管に発生したIPNBの1例を経験したので,文献的考察を加えて報告する.
症例
患者:81歳,男性
主訴:特になし.
家族歴:特になし.
既往歴:75歳時,早期胃癌に対して腹腔鏡下幽門側胃切除術+Billroth I法再建を施行した.病理結果はpStage IAであった.
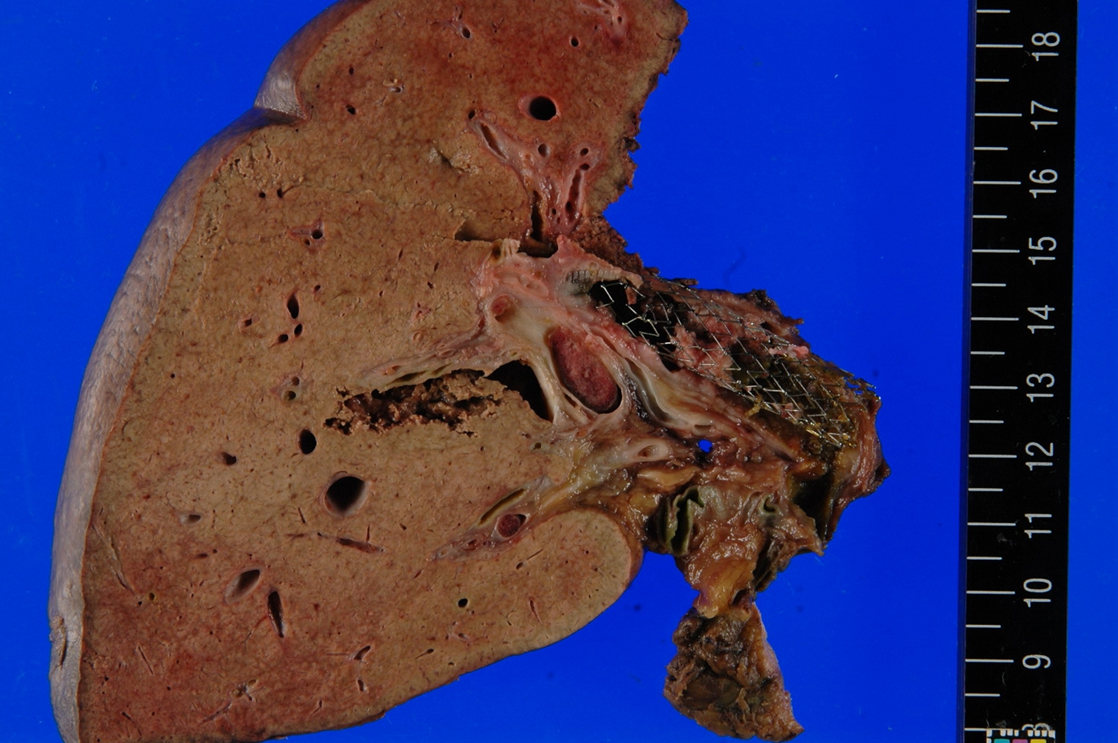
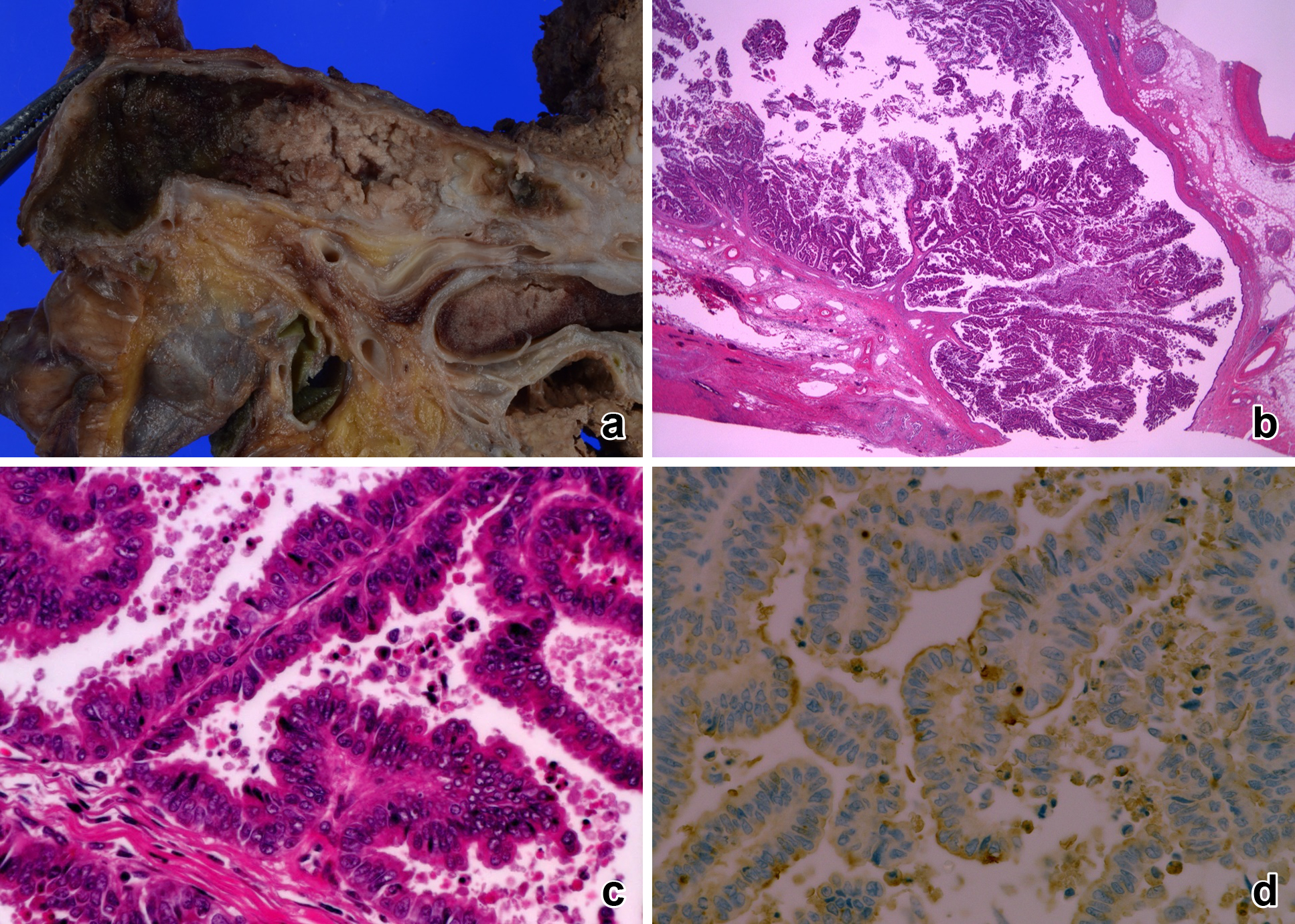
現病歴:77歳時に,右肝管を中心とした肝門部胆管癌の診断となった(Fig. 1).閉塞性黄疸があり,減黄目的で金属ステントが留置されたが,手術適応と判断し,肝拡大右葉切除+尾状葉切除+肝外胆管切除を施行した.術後合併症なく退院し,病理結果は,4.5 cm大で乳頭膨張型の胆道癌で,pap,Tis,ly0,v0,ne0,pStage 0で,亜型分類は胆膵型であった.切除断端は陰性(総胆管断端35 mm,左肝管断端3 mm)で,粘液産生は認めなかった.総胆管から肝内胆管にかけて金属ステントが留置されており,腫瘍は網目にからみついて崩れやすくなっていた(Fig. 2).
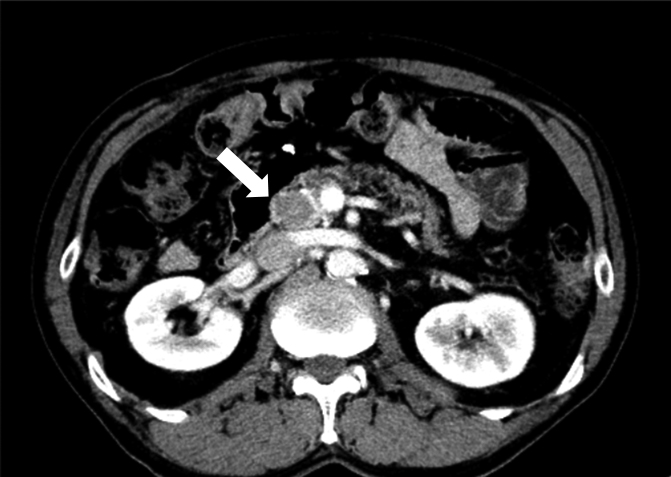
2017年11月,術後3年の腹部造影CTで,膵頭部に約2 cmの低濃度腫瘤を認め(Fig. 3),精査となった.
血液検査所見:ALP 419 IU/lと軽度高値であった.腫瘍マーカー(CEA,CA19-9,DUPAN-2,Span-1),IgG4は正常値であった.
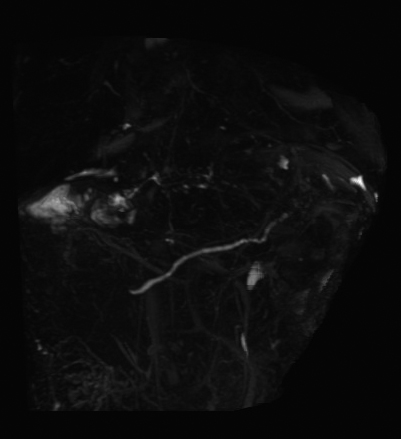
MRCP所見:主膵管の明らかな異常はなかった.膵内胆管は腫瘤のため描出されなかった(Fig. 4).
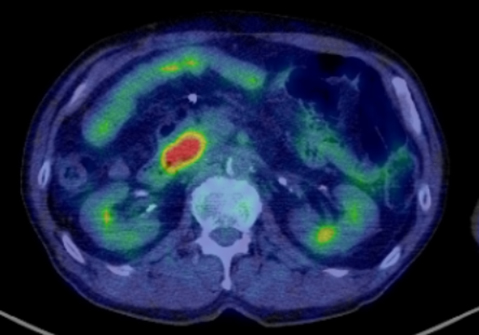
FDG-PET所見:膵頭部にSUV max 8.8の異常集積を認めた(Fig. 5).
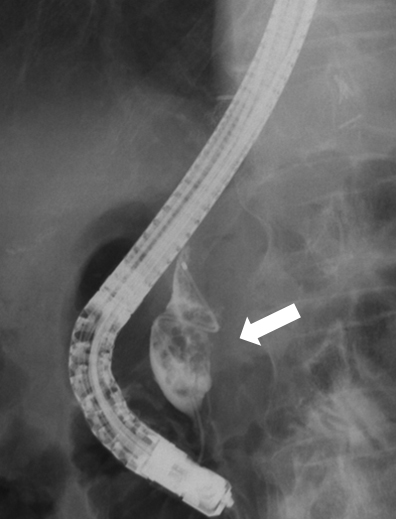
ERCP所見:胆管造影で,膵内胆管に充満する乳頭状の約2 cmの腫瘤影を認めた(Fig. 6).乳頭からの粘液の排出は見られなかった.腫瘤の生検では,高分化腺癌が検出された.
以上より,遺残した遠位胆管癌cT1N0M0 cStage Iの診断で,膵頭十二指腸切除術を施行した.
手術所見:胃癌,および肝門部胆管癌の術後であったため,腹腔内は広範囲に高度の癒着がみられたが,総肝動脈および胃十二指腸動脈周囲の剥離,テーピングが可能であったため,切除可能と判断し膵頭十二指腸切除術を行った.再建は,初回手術時の胆管空腸吻合部を温存し,Treitz靱帯からY吻合までの距離が約30 cmあったため,これを切離して後結腸経路で挙上し膵空腸吻合を行った.手術時間7時間41分,出血は770 mlであった.術後はGrade Bの膵液瘻を認めたが保存的に軽快し,術後28日目に退院となった.
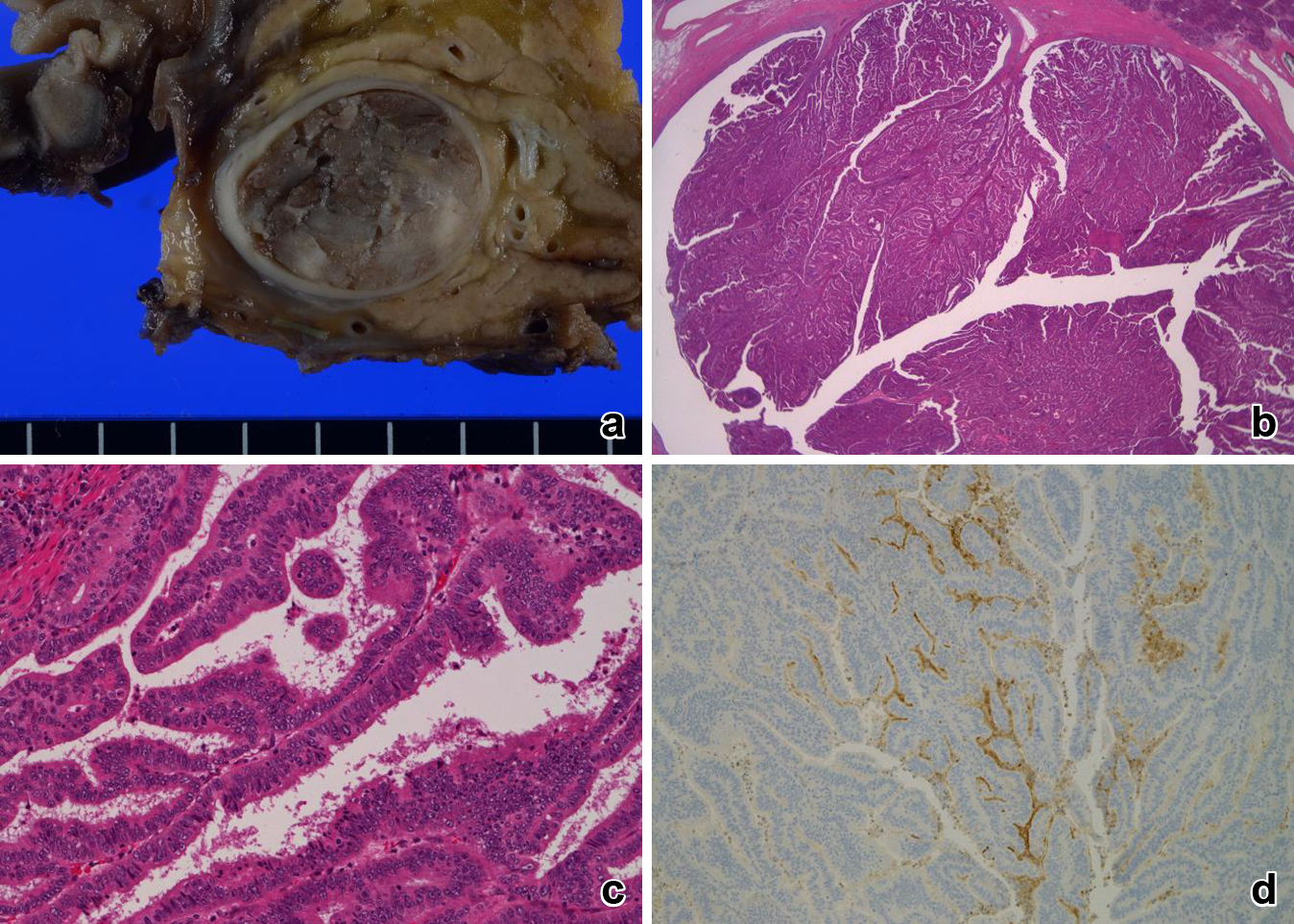
病理組織学的検査所見:肉眼的には,膵内胆管の内腔を埋めるように乳頭状に増殖する腫瘤を認めた(Fig. 7a).病理組織学的には,狭い線維血管性の間質を有する乳頭状の増殖を示しており(Fig. 7b, c),MUC1陽性(Fig. 7d),MUC5,6が陰性で,胆膵型の形質と考えられた.胆道癌取扱い規約第6版では,遠位胆管癌,乳頭膨張型,16×19 mm,pap,pTis,med,ly0,v0,ne0 pStage 0であり,2010年WHO分類ではhigh grade without invasionで胆膵型のIPNBと診断された.腫瘍の周辺に前癌病変は認めなかった.初回病変と比較すると,組織学的に類似したIPNBであり(Fig. 8b, c),MUC1陽性(Fig. 8d)およびMUC5,6陰性であることから胆膵型の同形質であった.
手術から20か月が経過するが,再発なく外来経過観察中である.
考察
IPNBは,2010年WHO消化器腫瘍分類によると,胆管内に有茎性のpapillary-villous growthを呈し,組織学的または肉眼的に粘液の産生があり,種々の程度の紡錘状または囊胞状胆管拡張を呈し,多胞性囊胞性変化を呈することもある前浸潤性病変と定義され,線維性血管芯を有することが特徴である1).
また,特にIPNBの疾患の多い日本と韓国で日韓合同研究が展開されており,IPNBの異型度,亜型分類と,膵IPMNへの類似性に基づく新分類がNakanumaら2)により提案されている.Type 1は膵IPMNと類似し,肝内胆管に多くしばしば粘液を過剰産生する特徴がある.一方Type 2 は乳頭状構築がやや複雑で充実性の部分や篩状の部分を含み,肝外胆管に発生することが多く,粘液産生はまれで,切除時に既に浸潤像を伴う症例が多い2).Type 2は非乳頭型胆管癌との共通点も多く,IPNBとは区別して乳頭型胆管癌ととらえる立場もある.
今回の切除標本および,初回切除標本を新分類に照らし合わせて検討すると,発生部位は遠位胆管と肝門部領域という違いはあるものの,乳頭状腫瘍で粘液産生はなく,細胞異型はhigh grade dysplasia相当で,胆膵型という共通した特徴から,いずれもType 2のIPNBと考えられた.
また,本症例は,幽門側胃切除後,肝門部胆管癌術後の膵頭十二指腸切除であったため,剥離に難渋することが予想されたが,実際は膵頭部や肝門周囲の剥離が可能であり,胆管空腸吻合部を損傷することなく切除できた.また,再建に関しても,十二指腸からY吻合までの空腸の長さに余裕があり膵空腸吻合に利用できたため,比較的短時間で,かつ大きな合併症なく手術を行うことができた.
医学中央雑誌(1964年~2018年8月)で「胆管癌」,「重複癌」をキーワードとして検索した中から(会議録を除く),肝門部胆管癌術後,膵内胆管癌の重複癌を調べると,12例の報告があり,これに本症例を合わせて13例の検討を行った(Table 1)3)~13).男女差はなく,年齢の中央値は68歳で,本症例の81歳が最高齢であった.初回手術の肝門部胆管癌の術式は,左葉切除または拡大左葉切除が8例と多くを占めた.13例中7例が初回にIPNBまたは乳頭型胆管癌と診断され,これらは全て,2回目の遠位胆管癌でも同様の組織型と診断されていた.IPNBや乳頭腺癌では深達度は初回と同じか,低いものが多かった.一方管状腺癌であったものは,2回目は初回より浸潤したものが多く見受けられた.初回と2回目の手術の間隔においては,5年以内に再発し手術を行っているものが10例と多くを占めた.
Table 1
Reported clinicopathological findings of 13 patients who underwent pancreatoduodenectomy for recurrence in the distal bile duct after surgery for hilar cholangiocarcinoma
| No |
Author |
Year |
Age |
Sex |
Operation |
Histology |
Depth |
Intervals between
1st to 2nd |
Prognosis |
| 1st |
2nd |
1st |
2nd |
1st |
2nd |
| 1 |
Hirano3) |
1996 |
55 |
F |
Ex.LH+BD |
PPPD |
pap |
pap |
T2b |
T3a |
3y5m |
Alive 4y9m |
| 2 |
Saiura4) |
1999 |
67 |
F |
Ex.LH |
PD |
tub1 |
tub2 |
T1 |
T3 |
7y |
Alive 3y |
| 3 |
Takakura5) |
2000 |
51 |
F |
Ex.RH+BD |
PD |
tub2 |
tub2 |
T2a |
T3b |
3y10m |
Alive 10m |
| 4 |
Muto6) |
2006 |
69 |
M |
Ex.LH+BD |
PD |
pap |
pap |
T1b |
T1a |
3y8m |
Dead 1y8m |
| 5 |
Fukuda7) |
2010 |
68 |
F |
LH |
PD |
pap (BP) |
pap (BP) |
— |
— |
2y |
Alive 1y3m |
| 6 |
Kobayashi8) |
2011 |
71 |
F |
LH |
SSPPD |
— |
pap |
T1a |
T1b |
6y |
Dead 6y9m |
| 7 |
Nakahira9) |
2012 |
74 |
M |
Ex.RH+BD |
PD |
tub2 |
tub2 |
T1 |
T3 |
1y8m |
Alive 1y |
| 8 |
Nakahira9) |
2012 |
68 |
F |
Ex.RH+BD |
PD |
tub2 |
tub2 |
T3 |
T4 |
1y2m |
Dead 6m |
| 9 |
Ito10) |
2013 |
76 |
F |
Ex.LH+BD |
SSPPD |
pap |
IPNB |
T1a |
— |
4y |
Alive 1y4m |
| 10 |
Kawahara11) |
2014 |
77 |
M |
Ex.LH+BD |
PPPD |
pap |
pap |
T2 |
T1a |
3y9m |
Alive 7m |
| 11 |
Oki12) |
2015 |
68 |
M |
Ex.RH+BD |
PD |
pap (IPNB) |
pap (IPNB) |
T2b |
T2 |
1y4m |
Alive 1y2m |
| 12 |
Sato13) |
2016 |
68 |
M |
Ex.LH+BD |
PD |
tub2 |
muc |
T2b |
T3 |
6y |
Dead 8m |
| 13 |
Our case |
|
81 |
M |
Ex.RH+BD |
PD |
pap (IPNB) |
pap (IPNB) |
Tis |
Tis |
3y |
Alive 20m |
Ex.LH: extended left hepatectomy, Ex.RH: extended right hepatectomy, LH: left hepatectomy, RH: right hepatectomy, BD: extrahepatic bile duct resection, PPPD: pylorus preserving pancreatoduodenectomy, PD: pancreatoduodenectomy, SSPPD: subtotal stomach preserving pancreatoduodenectomy, pap: papillary adenocarcinoma, tub1: well differentiated tubular adenocarcinoma, tub2: moderately differentiated tubular adenocarcinoma, BP: biliary papillomatosis, muc: mucinous adenocarcinoma
Kobayashiら8)は,胆道癌393例の検討で,重複癌は10例あり,乳頭腺癌が有意に多かったと報告しており,IPNBも重複癌が多いことは知られている.
今回の症例では,異時性の多発病変か,あるいは初回の癌の再発かが問題となった.一般に,膵IPMNは切除後の残膵に再発する多中心性発生があることは指摘されており14),膵IPMNに類似したType 1 IPNBは2),残胆管に多中心性発生が起こる可能性があると考えられる.一方Yokodeら15)は,多発IPNBを検討し,10例中8例は下流に新たな病変が発生していることより,胆管内播種の可能性があると指摘している.本症例では,2回目の病理結果は初回とほぼ同じ結果であり,2回目の腫瘍の周囲には前癌病変のような胆管上皮の変化は認められず,初回手術前に金属ステントを挿入していることから,腫瘍表面が崩れて下部胆管に播種した可能性も否定できない.
Leeら16)は,IPNBの58例について報告しているが,手術を行った24例のうち,根治切除を行った20例の5年生存率は81%であり,非常に予後は良好であることを示している.また,手術のできなかった症例でも平均で37か月生存しており,通常型の胆管癌より長く,原因としてIPNBがslow growingであることが挙げられている.Paikら17)による25例の検討でも,切除後の1年,2年,4年生存率は90.5%,84%,84%であった.今回集計した12例は,観察期間が短いものの,長期生存例も存在する.肝葉切除後の膵頭十二指腸切除は高齢者にとっては過大侵襲になる恐れがあるが,予後が比較的良好な疾患であることを考慮すると,適応を慎重に選べば手術に踏み切る価値は十分にあると思われる.
IPNBは新しい概念であり,どのような病変をIPNBとするのか,Type 1とType 2がどのように関係するかいまだ結論は得られていない18).本症例のような異時性発症は,異時性多発なのか,胆管内播種なのかは,APCやCTNNB1などの遺伝子検索19)を含めてさらに症例を重ねた検討が必要であると考える.
利益相反:なし
文献
- 1) Nakanuma Y, Curado MP, Franceschi S, Gores G, Paradis V, Sripa B, et al. Intrahepatic cholangiocarcinoma. In: Bosman FT, Camerio FC, Hruban RH, editors. World health organization classification of tumours of the digestive system. Lyon: International Agency for Research on Cancer; 2010. p. 217–224.
- 2) Nakanuma Y, Jang KT, Fukushima N, Furukawa T, Hong SM, Kim H, et al. A statement by the Japan-Korea expert pathologists for future clinicopathological and molecular analyses toward consensus building of intraductal papillary neoplasm of the bile duct through several opinions at the present stage. J Hepatobiliary Pancreat Sci. 2018;25:181–187.
- 3) 平野 宏, 中村 光司, 吉川 達也, 新井田 達雄, 吾妻 司, 太田 岳洋,ほか.粘液産生肝内胆管癌の術後3年を経て,遺残膵内胆管に発生した粘液産生胆管癌の1切除例.胆と膵.1996;17:497–502.
- 4) Saiura A, Takayama T, Sano K, Toyoda H, Abe H, Kubota K, et al. Metachronous bile duct cancer in a patient surviving for a decade and undergoing curative surgery twice. Jpn J Clin Oncol. 1999;29:353–355.
- 5) 高倉 範尚, 木村 臣一, 志摩 泰生, 青木 秀樹, 八木 孝仁, 田中 紀章,ほか.肝門部胆管癌術後再発例に対する膵頭十二指腸切除.手術.2000;54:704–708.
- 6) 武藤 俊博, 所 隆昌, 佐藤 榮作, 金子 哲也, 折原 明.肝門部胆管癌術後の膵内胆管再発に対し膵頭十二指腸切除術を施行した1例.日本消化器外科学会雑誌.2006;39:683–688.
- 7) 福田 三郎, 小出 圭, 向井 正一郎, 大石 幸一, 藤崎 成至, 有田 道典,ほか.異時性発生を認めた胆管乳頭腫症の1例.日本消化器外科学会雑誌.2010;43:815–821.
- 8) Kobayashi S, Konishi M, Kato Y, Gotohda N, Takahashi S, Kinoshita T, et al. Surgical outcomes of multicentric adenocarcinomas of the biliary tract. Jpn J Clin Oncol. 2011;41:1079–1085.
- 9) 中平 伸, 武田 裕, 革島 洋志, 向井 洋介, 濵中 美千子, 内山 千恵子,ほか.肝門部胆管癌術後の膵内胆管再発に対して膵頭十二指腸切除術を行った2例.癌と化学療法.2012;39:2119–2121.
- 10) 伊藤 英太郎, 渡邊 常太, 羽田野 雅英, 串畑 史樹, 高田 泰次.根治切除後4年で膵内胆管再発をきたした肝門部原発胆管IPNの1例.日本臨床外科学会雑誌.2013;74:791–796.
- 11) 川原 隆一, 谷川 雅彦, 堀内 彦之, 高橋 健二郎, 白濱 貴久, 名嘉眞 陽平,ほか.肝門部胆管癌術後に膵頭十二指腸切除術を施行した1例.癌と化学療法.2014;41:1518–1520.
- 12) 大木 克久, 杉浦 禎一, 金本 秀行, 岡村 行泰, 伊藤 貴明, 栗原 唯生,ほか.根治的肝切除後に下部胆管再発をきたした胆管内乳頭状腫瘍の1例.胆道.2015;29:271–278.
- 13) 佐藤 龍一郎, 林 洋毅, 元井 冬彦, 古川 徹, 海野 倫明.異時性多発肝外胆管癌の1例.日本臨床外科学会雑誌.2016;77:2531–2537.
- 14) Izawa T, Obara T, Tanno S, Mizukami Y, Yanagawa N, Kohgo Y, et al. Clonality and field cancerization in intraductal papillary-mucinous tumors of the pancreas. Cancer. 2001;92:1807–1817.
- 15) Yokode M, Yamashita Y, Zen Y. Biliary intraductal papillary neoplasm with metachronous multiple tumors—true multicentric tumors or intrabiliary dissemination: a case report and review of the literature. Mol Clin Oncol. 2017;6:315–320.
- 16) Lee SS, Kim M, Lee SK, Jang SJ, Song MH, Kim KP, et al. Clinicopathologic review of 58 patients with biliary papillomatosis. Cancer. 2004;100:783–793.
- 17) Paik KY, Heo JS, Choi SH, Choi DW. Intraductal papillary neoplasm of the bile ducts: the clinical features and surgical outcome of 25 cases. J Surg Oncol. 2009;97:508–512.
- 18) 全 陽.Intraductal papillary neoplasm of the bile duct(IPNB)をめぐる最近の議論.胆道.2016;30:212–219.
- 19) Fujikura K, Akita M, Ajiki T, Fukumoto T, Itoh T, Zen Y. Recurrent mutations in APC and CTNNB1 and activated Wnt/β-catenin signaling in intraductal papillary neoplasms of the bile duct: a whole exome sequencing study. Am J Surg Pathol. 2018;42:1674–1685.