2020 年 53 巻 4 号 p. 380-389
2020 年 53 巻 4 号 p. 380-389
手術記録作成に真摯に取り組むことは,診療録上に適切な記録を残すだけでなく,自身の成長にも繋がる.筆者は,入念な術前準備,および手術記録作成を中心とした術後の振り返りを習慣にしている.術前には,血管分岐形態のスケッチや3D画像を作成し,シミュレーションを行う.難度が高い,あるいは初めて取り組む手術に臨む際には,想定される手順について,イラストや文章で手術「前」記録を作成し,手術を具体的にイメージできるようにする.術後の手術記録作成においては,病変の状態,操作が困難であったところ,臓器・脈管の切離部位,切除・郭清の範囲,深度などを文章とイラストで明確に記す.イラストでは,切除前・後に加え,切除途中の臨場感のある図も描き,再建図やステント,ドレーンの位置を正確に記録する.さらに,自身のための手術記録として,術者,助手として気づいた点や課題,疑問点,アイデアを残し,以降の手術に活かせるようにしている.
手術記録は,手術に関する情報を記す診療録の一部であり,手術の所見,手順,要点などが具体的かつ正確に記される必要がある.手術記録作成を中心とした術前・術後の取り組みを真摯に行うことが,手術や業務の質を高め,また外科医としての自身の成長に繋がると考えている.
手術記録は,基本情報(患者名・ID,診断名,施行術式,術者・助手名,手術時間,出血量など),本文(手術所見・手順),イラスト,術中検査画像・写真,切除標本所見,各種癌取扱い規約の所見,などから構成される.また,参考情報として,術前画像を必要に応じて添付する.
手術記録本文では,まとまった手術操作や術野展開(開腹,臓器の授動,郭清操作,臓器・血管の切離,再建など)ごとに区切って順に記載する.腫瘍の状態や腹腔内の様子,腫瘍が近接するなど手術操作が困難であったところ,臓器・脈管の切離部位と周囲臓器との位置関係,切除・郭清の範囲,深度などの重要事項はイラストとともに明確に記す.使用器材や糸・針の種類は,具体的に記録する.
症例:60歳,女性
術前診断:膵頭部癌(Fig. 1,切除可能性分類:Resectable,術前補助化学療法としてゲムシタビン,S-1併用療法2コース施行)
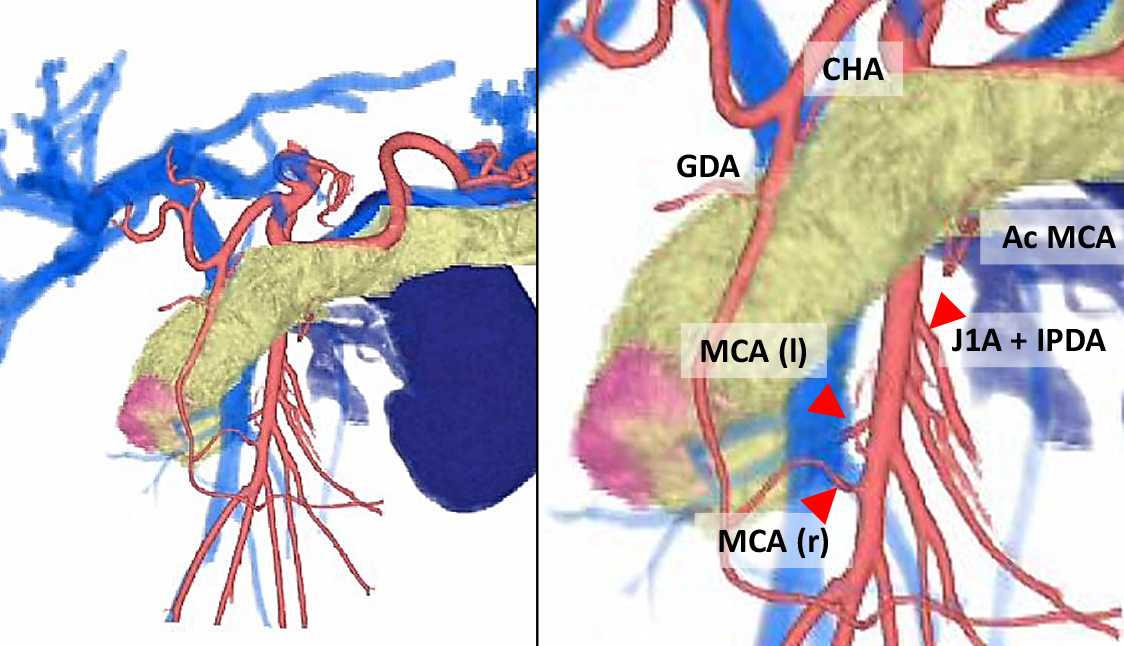
Preoperative simulation based on 3D reconstructed CT images. Ac MCA: accessary middle colic artery, CHA: common hepatic artery, GDA: gastroduodenal artery, MCA (l) and MCA (r): left and right branch of middle colic artery, IPDA: inferior pancreaticoduodenal artery, J1A: first branch of jejunal artery.
施行術式:亜全胃温存膵頭十二指腸切除,SMV合併切除術
手術時間:7時間38分
出血量:584 ml
輸血:なし.
膵癌取扱い規約(手術所見)Ph,ysTS2(3.0cm),infiltrative type,ysT3,ysCH0,ysDU1,ysS1,ysRP1,ysPV1(PVsm),ysA0,ysP0,ysOO0,ysT3,ysN1(13,14),ysM0(P0,H0),CY0,sR0
(JPS 7th)ysT3,ysN1,ysM0,ysStage IIB
(UICC 8th)T2,N1,M0,Stage IIB
手術開始,開腹,腹腔内検索,腹腔洗浄細胞診(Fig. 2)まず剣状突起から臍上までの正中切開で開腹した.腹水や腹膜播種,肝転移の所見がないことを確認した後,切開創を尾側に延長し,臍を縦断,臍下に至る切開とした.
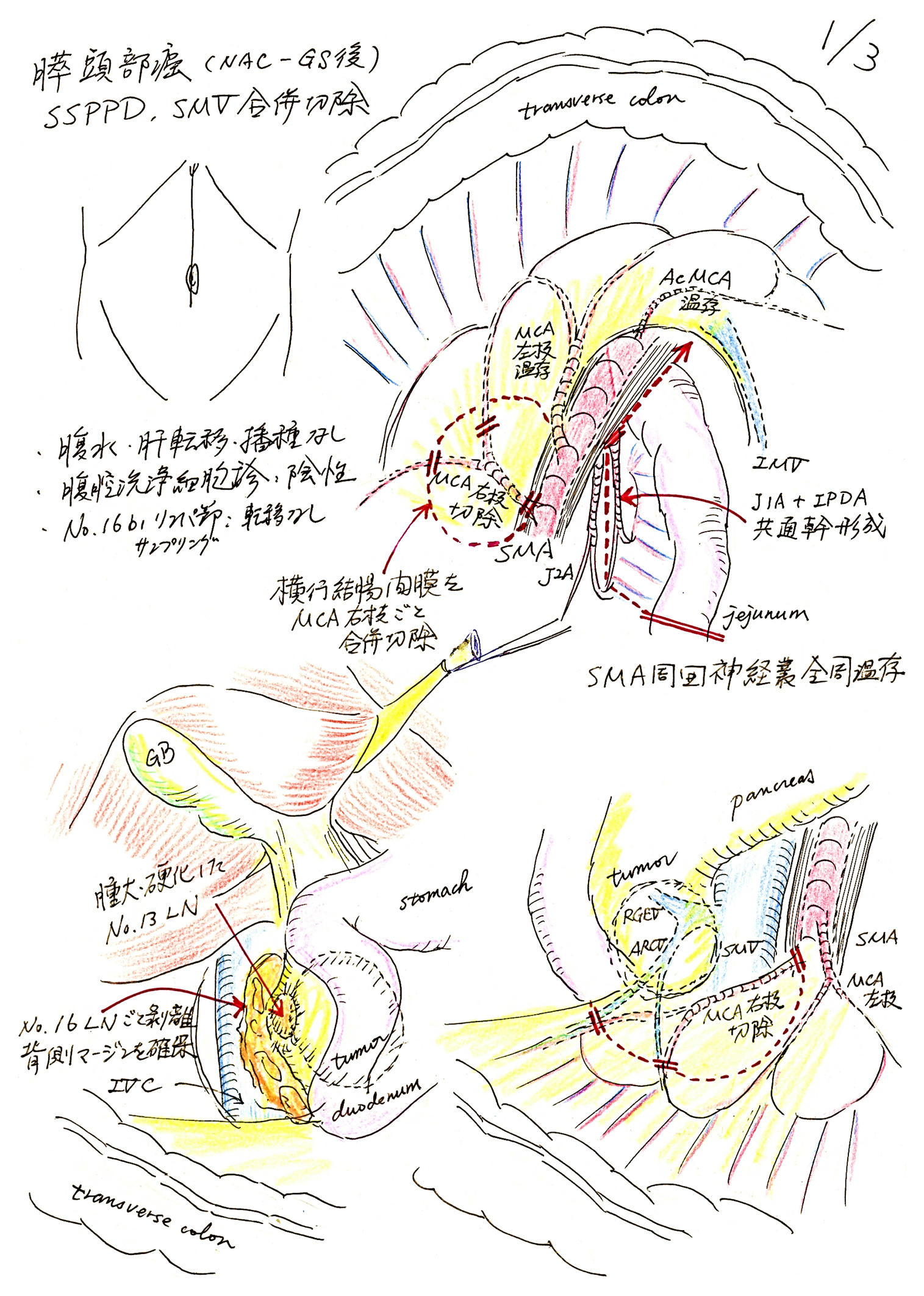
Illustration 1: Dissection around the pancreas head and the superior mesenteric artery.
ダグラス窩に生食(50 ml×2)を注入し,腹腔洗浄細胞診を施行した(結果:陰性).
ウンドリトラクター(XL)で創縁を保護,展開し,ケント牽引開創器を装着した.
横行結腸間膜下面を観察すると,結腸間膜越しに膵頭部に硬い腫瘤を触知したが,間膜への浸潤の所見はみられなかった.
空腸起始部外側からの膵頭十二指腸授動,No. 16b1リンパ節サンプリング(Fig. 2)空腸起始部外側の後腹膜を切開,剥離し,腹部大動脈,下大静脈(以下,IVCと略記)前面に至り,Gerota筋膜背側の層でIVC前面を頭尾側に渡って広く露出させ,膵頭十二指腸の背側を剥離・授動し,IVC右縁に至った.また,左腎静脈前面を剥離し,上腸間膜動脈(以下,SMAと略記)根部左側を剥離,露出させておいた.傍大動脈リンパ節(No. 16b1 interaorticocaval領域)には腫大したリンパ節はみられなかったが,これを一部切除し,術中迅速病理検査で転移陰性であることを確認した.
左後方アプローチによるSMA周囲(前面-左側-後方)郭清①,第1空腸動脈(IPDAとの共通幹)切離(Fig. 2)空腸起始部前面にて横行結腸間膜基部と空腸間膜との間に横切開を加え,横行結腸間膜と空腸間膜との間を分けるように剥離を行った.SMA周囲神経叢の前面を確認した後,空腸起始部の頭側,SMA左側にてTreitz靱帯をできるだけ頭側で切離し,SMA根部の左縁でSMA周囲神経叢の外周に到達した.
空腸間膜組織をSMAからはずし,切除予定の空腸間膜側につけるように郭清操作を進めた.SMA周囲神経叢の神経組織をDeBakey鑷子(曲)で把持し,反時計回りにSMAの軸を回転させるようにし,SMA左側から背側にかけてSMA周囲神経叢を全周温存しつつ,神経叢外周に沿って空腸間膜組織を尾側から頭側へ剥離した.第1空腸動脈(以下,J1Aと略記:下膵十二指腸動脈[IPDA]との共通幹を形成)の根部を剥離,露出し,これをテーピングした後,根部で結紮・切離した(残存側:2-0 silk,および4-0 PROLENE[SH-1]刺通結紮による二重結紮).以後のSMA周囲の郭清操作は,後に空腸を離断してから行う方針とし,ここでの操作は終了とした.
胃結腸間膜切離(網囊開放),外側からの膵頭十二指腸授動,横行結腸間膜合併切除・膵下縁でSMV前面に到達(Fig. 2)胃結腸間膜を横行結腸に沿って切開し,網囊を開放した.右側では大網を離断した(大網全切除とはしていない).横行結腸間膜を合併切除する必要があると考えていたため,膵頭部前面では,横行結腸間膜との間の剥離は最小限とした.
膵頭十二指腸を外側から授動し,また結腸肝彎曲部も一部授動した.膵頭部の腫瘍は硬く触れ,膵頭部背側の腫瘍近傍には硬く腫大したNo. 13リンパ節が確認されたため,この周囲は背側のNo. 16リンパ節ごと切除側につけるように背側マージンを十分に確保しながら剥離操作を進め,先の左側からの剥離層と交通させた.また,頭側では,肝十二指腸間膜の背側で右横隔膜脚前面(No. 8リンパ節郭清の右縁)を剥離,露出させておいた.
膵下縁・膵頭部前面では,数本の分枝となった副右結腸静脈(ARCV),中結腸動脈(以下,MCAと略記)の右枝(SMAから独立して分岐)を結紮,切離しながら,腫瘍近傍の横行結腸間膜を合併切除するように操作を進めた.上腸間膜静脈(以下,SMVと略記)前面に至り,これを剥離しつつ,その左側でSMA前面に到達し,MCA右枝を根部で結紮,切離した(MCA右枝は,結腸間膜ごと分節状に切除).MCA左枝は温存した.結腸辺縁動脈は温存し,結腸の色調はその後も変化なく経過した.
胃切離幽門輪から約5 cm口側を胃の切離予定線とし,大彎側,小彎側についてそれぞれ大網,小網の処理(右胃大網動静脈,および右胃動静脈について,残存側は2-0 silkで結紮)を行い,リニアカッター(ブルーカートリッジ,100 mm)にて胃を離断した.後で胃切離端の小彎側は,4-0 PDSII(SH)にて漿膜・筋層縫合を加えて埋没した.
膵上縁(No. 8)リンパ節郭清,CHA・GDA確保(Fig. 3)胃十二指腸動脈(以下,GDAと略記)根部近傍から膵上縁に沿って後腹膜を切開し,総肝動脈(以下,CHAと略記)周囲神経の外周でNo. 8リンパ節の郭清を進めた.胃膵襞右側をリンパ節郭清の左縁とした.胃冠状静脈(LGV)の胃側を結紮,切離した.先の膵頭十二指腸授動の際の剥離層の頭側端(横隔膜脚前面)とNo. 8リンパ節郭清の層をここで交通させた.CHA,GDAをそれぞれテーピングした.
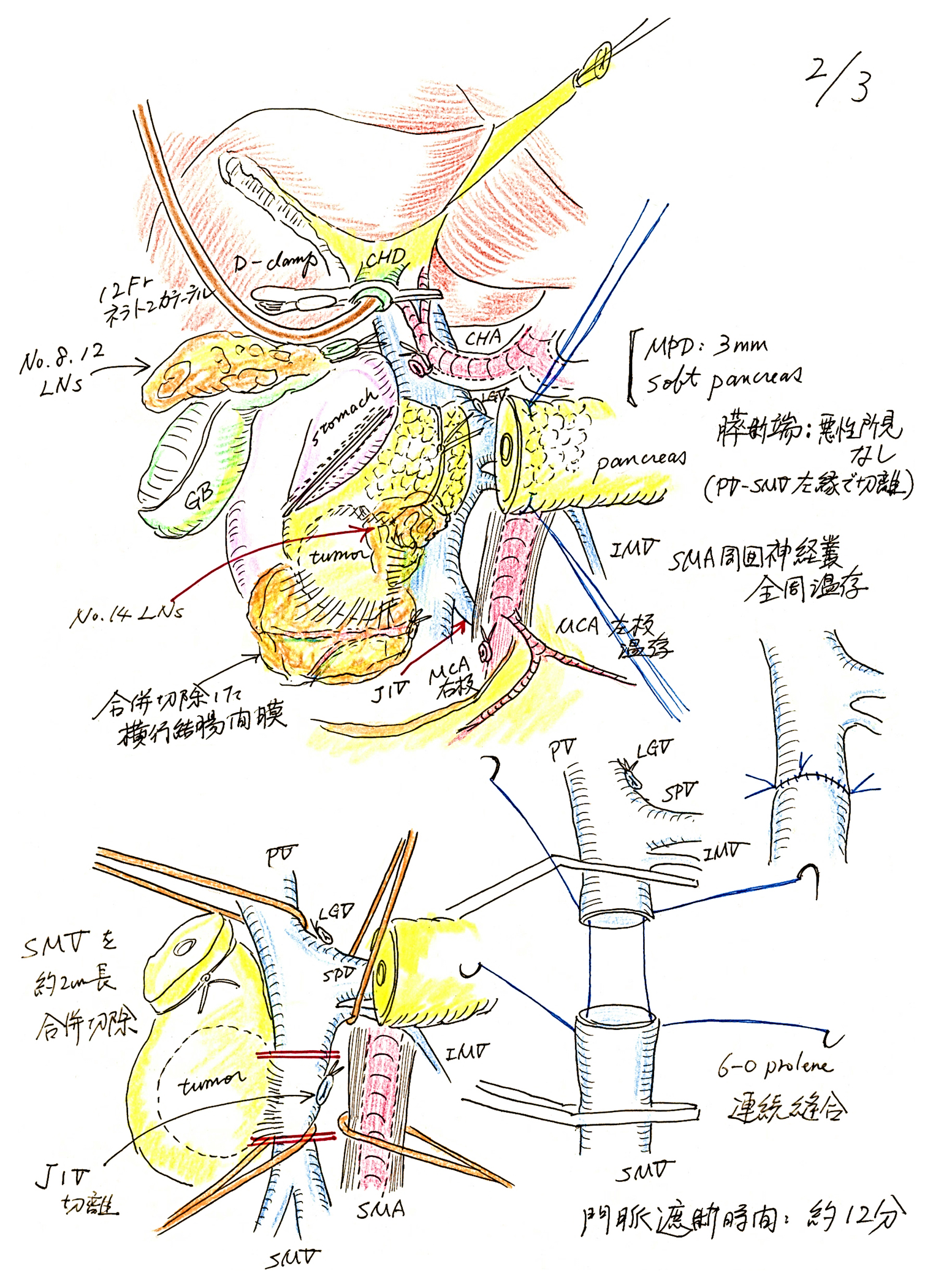
Illustration 2: Pancreatoduodenectomy combined with superior mesenteric vein (SMV) resection, and reconstruction of the SMV.
胆囊を順行性に胆囊床より剥離し,胆囊動脈を胆囊に沿って結紮,切離した.
肝十二指腸間膜について,肝実質との境界部から約1 cm尾側の漿膜を横切開し,リンパ節郭清の上縁とした.総肝管(以下,CHDと略記)背側・右側にて右肝動脈(RHA)を確認のうえ,温存した.固有肝動脈(以下,PHAと略記,左右肝動脈分岐部近く),CHDを剥離し,テーピングした.
CHDについて,切除側の胆管を2-0 silkおよび4-0 PDS II(SH)刺通結紮による二重結紮を加えた後,メッチェンバウムにて切離した.黄色,清澄な胆汁が流出し,素早く吸引した.胆管は1穴であった.12 Frネラトンカテーテルを肝臓側胆管内に挿入し,ブルドッグ鉗子(D-clamp)で把持し,胆汁をドレナージ(外瘻)できるようにした.
肝動脈前面でリンパ節を縦割り(観音開き)にし,PHAから分岐する右胃動静脈を根部で結紮,切離した.改めてGDA根部に至り,GDA周囲の神経を切離した後,GDAを二重結紮(2-0 silkによる結紮,および4-0 PROLENE[SH-1]による刺通結紮)し,尖刃刀で切離した.
肝動脈から郭清リンパ節を外し(肝動脈のskeletonization),次いで続いて門脈(以下,PVと略記)本幹を露出させるように郭清を進め,郭清リンパ組織をPV前面で観音開きにし,PVをテーピングした.肝十二指腸間膜郭清組織の上縁(頭側・左側端)は,リンパ漏予防のため,結紮あるいはリガシュアでシーリング後,切離した.No. 12リンパ節をPV背側からもはずし(PVのskeletonization),No. 8,12リンパ節をPV背側から右側の切除予定の標本側に引き出せるようにした.また,PV前面を尾側に向かって広く剥離,露出した.
膵臓テーピング(SMV-PV前面のトンネリング)(Fig. 3)再び膵下縁に術野を移し,改めてSMV前面を広く露出した.SMV-PV前面に沿って,膵背側との間をSMV前面に沿って剥離(トンネリング)し,テーピングした.この操作は容易であった.ただし,Henle胃結腸静脈幹(以下,GCTと略記)右側,背側あたり(第1空腸静脈[以下,J1Vと略記]流入部レベルのSMVの右側壁から後壁あたり)で腫瘍が近接しており,SMV合併切除が必要となる可能性が考えられた.ここは膵切離後に改めて観察することとした.
US所見膵臓をエコーで観察し,SMV左側での膵切離で腫瘍から十分離れていることを確認した.
左後方アプローチによるSMA周囲(後方)郭清②,空腸切離(Fig. 2)再びSMA周囲の操作に移った.先に結紮,切離していたJ1Aの血管茎を切除するよう,第2空腸動脈に沿って空腸間膜を切離した.
空腸起始部から約5 cmの部位で空腸をPowered Echelon(white,60 mm)で離断した.
空腸間膜背側の漿膜を切離し,膵鉤部前面について膵前筋膜を切除側に残しつつ剥離,露出した.また,さらに十二指腸水平脚を左側に引き抜きつつ剥離,授動した.
引き続き,SMA頭側,背側の郭清操作を可及的に背側-SMA右側まで進めておいた.
膵切離,膵断端の確認(Fig. 3)膵下縁の脂肪・リンパ組織を切除側の膵臓につけるように(郭清操作の一部として)剥離した.残存予定側の膵臓の頭・尾側に止血と後の操作での牽引用として4-0 PDSII(SH)を1針ずつかけ,切除側膵頭部を1-0 silkにて結紮した.SMV-PV左縁にて,膵臓の被膜および周囲の脂肪組織を電気メスで切離した後,膵実質は円刃刀で切離した.膵管からは清澄な膵液が少量流出し,すばやく吸引した.主膵管は径約3 mm,いわゆるsoft pancreasであった.膵断端からの出血を5-0 PROLENE(C-1)にて数か所,縫合止血した.切除側から膵断端を一部切除し,術中迅速病理検査に提出,癌の進展がないことを確認した.
前方からのアプローチ(膵頭部のSMVからの剥離,膵頭神経叢切離),SMV合併切除・再建,標本摘出(Fig. 3)空腸断端をSMA,SMV背側から右側に引き抜いた.
SMV-PVから膵頭部を剥離していった.GCTや,膵頭部からSMVへの小静脈,後上膵十二指腸静脈(PSPDV)を結紮,切離した.GCT背側の腫瘍近傍では,癌による炎症あるいは浸潤のため,組織が硬化していたため,無理な剥離は行わず,SMVを合併切除することとした.合併切除する予定のSMVは約2 cm長で,左側にJ1Vが流入している部位であった.J1Vの頭尾側でSMVをテーピングした後,J1Vは結紮,切離した.また,脾静脈(以下,SPVと略記)と下腸間膜静脈(以下,IMVと略記)をまとめてテーピング,SMAも神経叢の外周でテーピングした.SPV,IMVのテープを頭側に,SMAを左側に,そしてSMVを右側に牽引しつつ,SMA周囲神経叢の外周に沿って,膵頭神経叢第II部の切離を尾側から頭側へ向かって進めた.SPV背側からSMA根部辺りは視野不良であったため,膵頭十二指腸の背側からのアプローチ(Kocher授動術の視野)で,SMA周囲神経叢に沿って,膵頭神経叢第1部をSMA根部まで切離し,標本がSMV(腫瘍浸潤部分)のみでつながった状態とした.
SMV前面正中を色素ペンでマーキングした後,合併切除するSMVの尾側,次いで頭側をベビーポッツでクランプし,SMVを約2 cm長合併切除し,標本を摘出した.
引き続きSMVの再建(6-0 PROLENE[C-1]の連続縫合,端々吻合)にとりかかった.まず両血管の左端に外糸になるように縫合し,結紮せず,これを外側・頭側へ牽引した.次に右端にも外糸になるように糸針をかけ,牽引用の糸とした.左側の糸を結紮(外糸)し,かけた糸針を内腔に刺入(内糸)した後,そのまま後壁の縫合をintraluminalに行った.右端まで到達したところで,内腔側から血管外へ針を刺通させ,外糸とし,前壁の縫合を約1/3周行った.次いで,左端に新たに加えた縫合糸にて左から右側へ縫合し,先に前壁を縫合した糸と結紮した(結紮後に,クランプを解除した.門脈遮断時間:約12分).最後に,最初にかけた右端のstay sutureを結紮した.
再建(Child変法)(Fig. 4)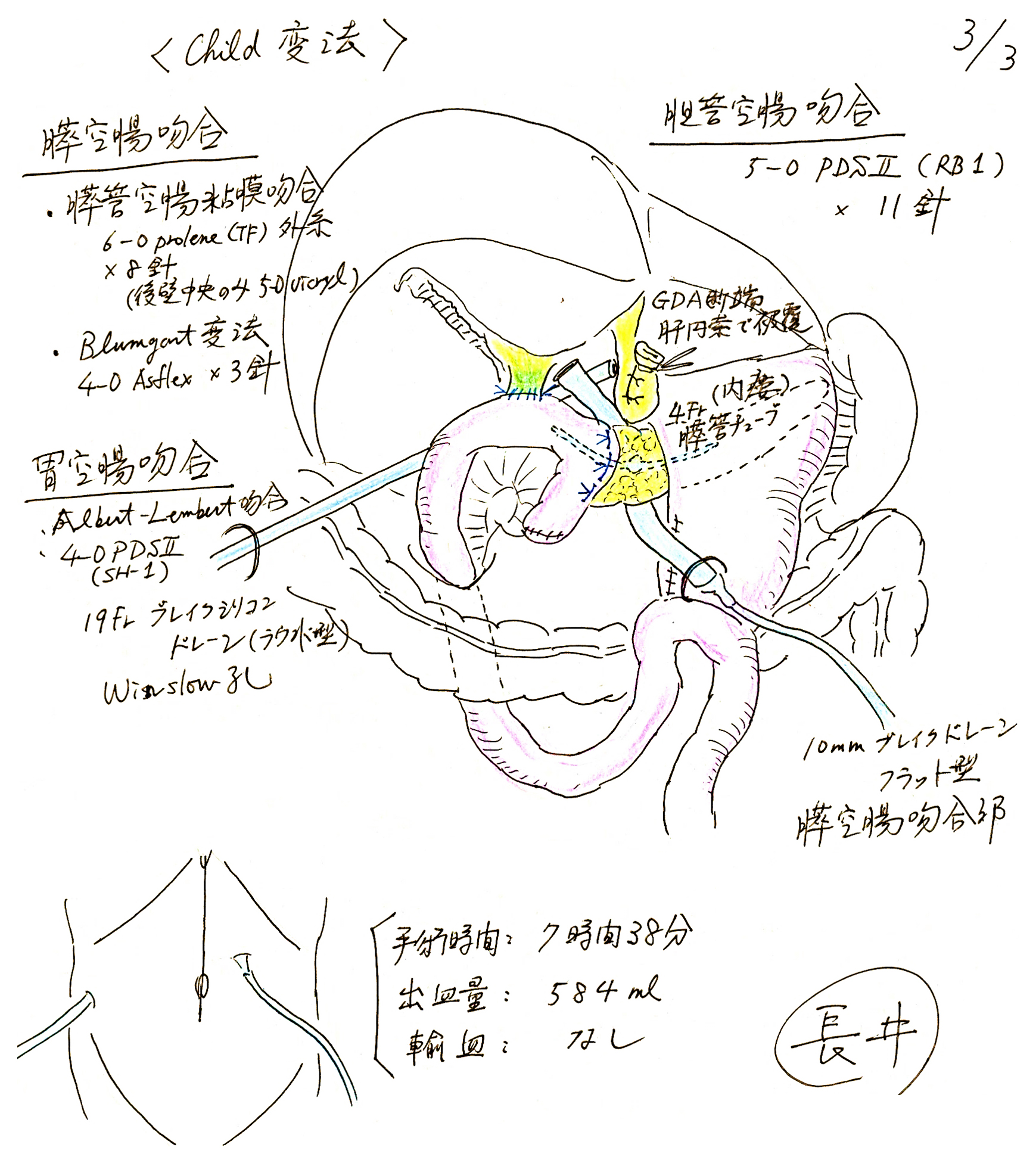
Illustration 3: Reconstruction with modified Child method after pancreatoduodenectomy.
(膵空腸吻合)
腹腔内を温生食にて洗浄した後,Child変法での再建にとりかかった.
吻合しやすいよう膵頭部を背側から授動した.横行結腸間膜の大きな欠損部から空腸断端を頭側へ引き抜いて挙上した.空腸断端について,4-0 PDSII(SH)による漿膜・筋層縫合で断端を埋没した.空腸断端から約7~8 cmの位置に膵管空腸吻合を行うこととし,吻合予定部位をマーキングした.4-0 Asflex(O2N)にて膵実質,空腸漿膜・筋層縫合をいわゆるBlumgart変法で行った.まず空腸の吻合予定部後壁側の腸管長軸方向に糸をかけ,同じ糸で主膵管を頭尾側でまたぐように両端針を用いて1針ずつ膵実質後壁から前壁へ向けて貫通させた.尾側と頭側にも同様に両端針を(膵実質には2か所ずつ貫通させた)かけた.
次に膵管と空腸全層を8針縫合した.6-0 PROLENE(TF)用い,結紮点が外側になるようにし,後壁6時のみ5-0 vicryl内糸とし,膵管チューブ(4-6 Fr,内瘻ステント)を固定した.膵管空腸粘膜吻合の糸を全て結紮し,糸を切った後,膵空腸密着縫合(Blumgart変法)用の糸を空腸前壁側に短軸方向にかけ,結紮した.最後に,膵空腸吻合部の尾側端に4-0 PDSII(SH)を1針いわゆる柿田式密着縫合様に追加,結紮し,膵空腸吻合を終了した.
(胆管空腸吻合)
次に胆管空腸吻合を行った.吻合は5-0 PDSII(RB-1)を用い,全層,結節縫合(後壁は内糸5針,両端・前壁は外糸4針,計11針)で行った.
(胃空腸吻合)
続いて,胃断端の小彎側を漿膜・筋層縫合で断端を4-0 PDS II(SH)で埋没した.胆管空腸吻合部より約40 cm肛門側の空腸について前結腸経路にて空腸を挙上し,胃空腸吻合(端側)を手縫いで行った(Albert-Lembert吻合.全層:4-0 PDSII[SH-1]連続縫合,漿膜・筋層:4-0 PDSII[SH]結節縫合).
ドレーン留置,閉腹(Fig. 4)腹腔内を洗浄し,異物遺残,出血のないことを十分に確認した.
挙上空腸の横行結腸貫通部分では,横行結腸間膜の欠損部が大きいため,空腸の固定や間膜修復は行わなかった.
19 Fr BLAKEシリコンドレーン・ラウンド型を右側腹部から挿入し,Winslow孔,胆管空腸吻合部背側を超え,先端が膵空腸吻合部頭側にくるように留置し,左前腹部からは10 mm BLAKEシリコンドレーン・フラット型を挿入し,膵空腸吻合部背側を通し,そのやや頭側に先端が位置するように留置した(ドレーンはいずれもJ-vacサクションリザーバーに接続).
GDA断端を肝円索で被覆し,4-0 PDSII(SH)で固定した.
腹壁を3層に閉じ(腹膜:2-0 vicryl[CT-1]連続縫合,筋膜:1号PDSII[CTB-1]連続縫合,頭側端の数針は,0-PDSII結節縫合を行った,[生食で十分に皮下を洗浄後]皮下・真皮:4-0 PDSII(SH),結節・埋没縫合),手術を終了した.
術前評価,および術後の手術記録作成に要した時間当症例では,術前には画像解析ソフトを用いた3D再構築画像作成を含めた画像評価・シミュレーションに約1時間,術後はイラスト描画を含めた手術記録作成に約2時間を要した.
手術記録は,手術に関する情報を記す診療録の一部であるが,ほかにもさまざまな側面を持っている.
作成者自身にとっては,手術記録作成は手術内容や手技,手順の振り返りや確認,解剖の理解に繋がり,また時には反省を通じてその手術における課題や問題点を浮かび上がらせてくれるものである.
他者に対しては,手術記録は手術内容を伝達するためのものである.そして手術記録を見ると手術の内容だけでなく,作成者のその手術に対する理解度や手術の技量,またイラストの巧拙は別としてその熱意もよく分かるものである.したがって,例えば,修練中の外科医にとっては,自身が作成した手術記録を通じて,指導医や上司,同僚に自身の手術への取り組み方がある程度伝わることにもなる.一方,指導的立場の者が作成する手術記録は,手術に対する理解や蓄積された経験に基づいた深みを伴い,若い外科医にとっては模範的で教育的なものにもなりえる.
さらに,手術記録は,患者の紹介元の医療機関・医師に対しては,診療情報提供書の一部として手術の内容を伝える手段となり,丁寧に書かれた手術記録は,患者やその紹介元に対する敬意,礼儀に繋がる.
このように手術記録作成は,「手術」が臨床業務の中心となる外科医にとって,その外科医の患者への接し方や業務への取り組み方を示す象徴的な作業の一つともいえる.その一方で,業務の効率性の面からは,各外科医が手術記録を手際よく作成し,時間をかけ過ぎないよう留意することも重要である.
イラスト作成について手術記録は,内容を記す文書に加えてイラストが添付されることで,第三者にとってより理解しやすいものとなる.イラストは要点を的確に捉えた分かりやすいものが望ましい.手術経験が乏しいうちは,イラストは描きづらいものであるが,術中に展開された術野を術後に頭の中で再構築し,また手術書1)2)を参考にするなどして描き続けているうちに,手術や解剖への理解が大いに深まることになる.したがって,イラスト作成は外科医にとって重要な作業といえる.筆者は,「手術がうまい人は,イラストも上手に描けるものだ.」と,先輩諸氏から教わり,逆が真かどうかは不明ながら,「丁寧に手術記録作成に取り組み,イラストが上手に描けるようになると,手術もうまくなる.」と信じて手術記録作成に取り組んできた.
イラストを描く際に,筆者が気をつけているポイントは,①写実的になり過ぎないようシンプルな線を用い,必要に応じて色づけをして見やすくする,②一枚の図に多くの情報を盛り込めるような術野展開を選択する,③切除前・後だけでなく,切除途中の臨場感ある図も描く,④各臓器・脈管の切離部位と周囲臓器などとの正確な位置関係,郭清の範囲・深度などを明確に描く,⑤再建を伴う術式では,再建図や各種ステント,ドレーンの位置などを正確に記す,などである.また,手術から時間を空けずに記載することや,作成に時間をかけすぎない,懲りすぎないことにも留意している.
術中検査所見・写真,切除標本所見について術中に超音波検査,胆道造影などの検査を施行した場合には,所見も記載する必要がある.
術中写真は,病変の状態や切除後の所見を記録するために有効であり,積極的に撮影し,手術記録に添付する.
切除標本の評価はなるべく執刀医か手術の指導者が行うべきである.標本を最も評価しやすい立場だからであり,標本に関して術者,指導者にしか知りえない情報も多いはずである.また,標本の所見は,手術直後にしか収集できないものも多く,逆に後では知りようがなくなるため,術後の標本整理を疎かにするべきではない.標本の肉眼所見を記録し,病理診断医に評価してもらいたい箇所,項目を明確にする.
自分自身のための手術記録筆者は,自身が携わる手術に関して,診療録上の手術記録とは別に自分のための記録を残すようにしており,それが外科医としての継続的な成長に繋がると考えている.
また,自身が初めて取り組む術式や難度が高いと予想される手術に臨む際には,徹底した術前画像評価,血管分岐形態のスケッチ作成や画像解析ソフトによる3D再構築画像を用いた綿密な術前シミュレーションを行い,想定される手術手順を,手術「前」記録としてイラストや文章で作成し,術前に手術の具体的イメージを持てるように努めている.
術後には実際に行った手順,そのようにした理由や術中に気づいた点,課題,疑問点,アイデアなどを記録し,以降の手術に活かせるようにしている.
このような,手術記録作成を中心とした術前・術後の取り組みを真摯に行うことが,手術や業務の質を高め,また外科医としての自身の成長に繋がると考えており,後輩外科医にも,自分のための何らかの手術記録を,各自のやり方で残すことを強く勧めている.
利益相反:なし