2021 年 54 巻 5 号 p. 313-320
2021 年 54 巻 5 号 p. 313-320
症例は57歳の女性で,主訴は背部・四肢の紅斑,発熱,関節痛であった.血液検査で好中球優位の白血球増加,血清CRPとフェリチン値の著明な上昇を認め,抗核抗体やリウマトイド因子,各種感染症は陰性であった.成人Still病(adult-onset Still’s disease;以下,ASDと略記)が疑われたが,精査により進行食道癌(cT3N2M0,cStage III)を認め,腫瘍随伴症候群と診断し,食道癌の治療を行う方針とした.発熱による消耗,低Alb血症を認めていたため,術前化学療法は施行せず手術を先行した.術後合併症は認められず,術後早期に炎症反応所見や発熱の改善が認められた.また,紅斑は術後6か月,関節痛は術後1年でほぼ消失した.現在,術後2年経過し無再発生存中である.腫瘍随伴症候群としてASD様の症状を呈し食道癌の根治切除にて症状の改善が得られた報告例は極めてまれであると考えられた.
A 57-year-old woman complained of erythema of the back and limbs, fever, and arthralgia. Blood tests showed neutrophil-dominant leukocytosis and marked increases in serum CRP and ferritin levels, and were negative for antinuclear antibodies, rheumatoid factors, and various infectious-related markers. Although adult-onset Still’s disease (ASD) was suspected, advanced esophageal cancer (cT3N2M0, cStage III) was confirmed by examination, leading to a diagnosis of paraneoplastic syndrome. Surgery was performed without prior preoperative chemotherapy due to a febrile debilitating condition and hypoalbuminemia. No postoperative complications were observed, and improvement of inflammatory findings and fever occurred early after surgery. Erythema disappeared 6 months after the operation and arthralgia had almost disappeared after 1 year. Currently, 2 years after the operation, the patient is alive without recurrence. There are very few reported cases in which ASD-like symptoms manifested as paraneoplastic syndrome and then improved after radical resection of esophageal cancer.
成人Still病(adult-onset Still’s disease;以下,ASDと略記)は,発熱・関節痛・皮疹を特徴とする自己炎症性疾患である1).このASDに特徴的な症状が,乳癌などの悪性腫瘍の腫瘍随伴症候群として出現したという報告2)3)がある.今回,我々は食道癌による腫瘍随伴症候群としてASD様の症状を呈し,手術後に症状が軽快した極めてまれな症例を経験したので報告する.
患者:57歳,女性
主訴:背部・四肢の紅斑,発熱,関節痛
既往歴:18歳時 突発性難聴,高血圧
家族歴:父:脳梗塞,糖尿病,母:胃癌
喫煙歴:20歳から60本/日×30年
飲酒:焼酎 600 ml/日
アレルギー:生卵,金属,花粉症
現病歴:2017年4月頃より背中に紅斑が出現した.近医の皮膚科で治療を行うも改善せず,同年6月に前医に紹介受診した.ステロイド外用,抗ヒスタミン剤による治療に抵抗性であったため,精査施行,進行食道癌が認められた.同時期より両手首の関節痛,39°Cを超える発熱も認められた.精査加療目的に当院紹介となった.
現症:身長160 cm,体重45.4 kg,体温38.4°C,血圧99/60 mmHg,脈拍95回/分,背部・四肢に紅斑が認められた(Fig. 1).また,左肩,両手首,両膝に関節痛を認めた.表在リンパ節は触知しなかった.胸部・腹部に異常所見は認められなかった.
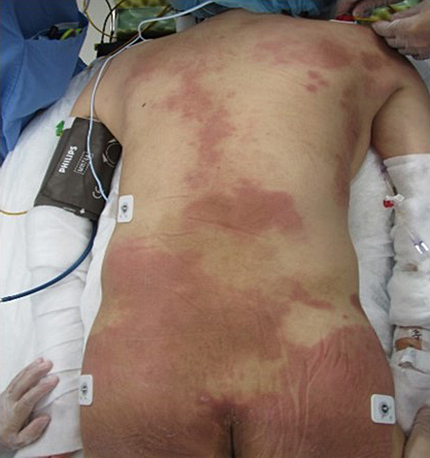
Skin rashes were widely observed on the back, arms and limbs.
血液検査所見:白血球は13,600/μl(好中球は83.5%),CRP 19.46 mg/dlと炎症反応の上昇を認め,フェリチンが1,127.0 ng/ml(基準値上限:138.0 ng/ml)と異常高値であった(Table 1).腫瘍マーカーSCCとCEAの上昇は認められなかった.B型・C型肝炎ウイルス,Epstein-Barrウイルス,サイトメガロウイルスは全て陰性であった(Table 1).また,抗核抗体(ANA)やリウマトイド因(RF),抗好中球細胞質抗体(MPO-ANCA,PR3-ANCA),抗シトルリン化ペプチド抗体(anti-CCP antibody)の有意な上昇は認められなかった(Table 1).
| WBC | 13,600/μl | (4,700–8,700) | PT | 73.0% | (80–100) | HBs antigen | (−) | |
| Neutro | 83.5% | PT-INR | 1.15 | (0.85–1.15) | HCV antibody | (−) | ||
| Lympho | 11.5% | FIB | 626 mg/dl | (200–400) | HIV-1/2 antibody | (−) | ||
| Hb | 9.9 g/dl | (11–15) | FDP | 13.0 μg/ml | (0–5) | |||
| Plt | 59.0×104/μl | (15–35) | EBV-IgG | (+) | ||||
| AST | 30 U/l | (10–35) | CEA | 2.4 ng/ml | (0–5) | EBV-IgM | (−) | |
| ALT | 37 U/l | (5–40) | SCC | 0.7 ng/ml | (0–1.5) | CMV-lgM | (−) | |
| LDH | 292 U/l | (110–220) | IL-2R | 1,713 U/ml | (135–483) | CMV-lgG | (+) | |
| ALP | 496 U/l | (100–340) | EB VCA-IgG | 160 | (0–10) | |||
| γ-GTP | 124 U/l | (0–30) | ANA | 40 | (<40) | EB VCA-IgA | 10 | (<10) |
| T-Bil | 0.5 mg/dl | (0.1–1.2) | MPO-ANCA | 3.0 U/ml | (<9) | EB VCA-IgM | 10 | (<10) |
| BUN | 10.1 mg/dl | (7–20) | PR3-ANCA | 3.5 U/ml | (<3.5) | EBNA antibody | 10 | (0–10) |
| Cr | 0.60 mg/dl | (0.5–1) | RF | 3 IU/ml | (<15) | |||
| Na | 134 mmol/l | (135–146) | Anti-CCP antibody | 1.0 U/ml | (<4.5) | |||
| K | 5.1 mmol/l | (3.5–4.6) | MMP-3 | 253.8 ng/ml | (17.3–59.7) | |||
| Cl | 100 mmol/l | (96–110) | ||||||
| CRP | 19.46 mg/dl | (0–0.2) | ||||||
| Ferritin | 1,127 ng/ml | (6–138) |
胸腹部造影CT所見:胸部下部食道に不整な壁肥厚を認め,腫瘍の尾側は胃噴門部に達していた.病変は背側で下行大動脈と90°以上の広範囲で接してみえる部位があり浸潤の可能性も考えられたが,一層隔てられている所見も認められた(Fig. 2A, B).さらに,噴門部,左反回神経周囲ではリンパ節転移を疑う腫脹リンパ節を認めた(Fig. 2C).
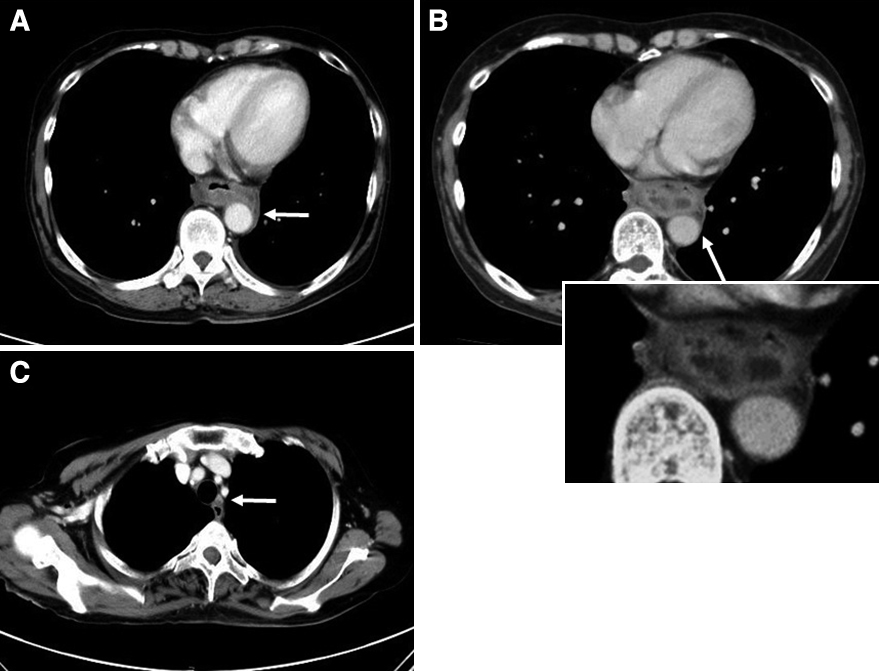
Contrast-enhanced CT findings. (A) Irregular wall thickening of the esophagus, with the tumor seeming to be in contact with the aorta (white arrow). (B) The aorta was intact. (C) Suspected metastasis to lymph node No. 106recL (white arrow).
上部消化管内視鏡検査所見:胸部下部食道に半周性の隆起性病変を認め(Fig. 3),生検でsquamous cell carcinomaと診断された.
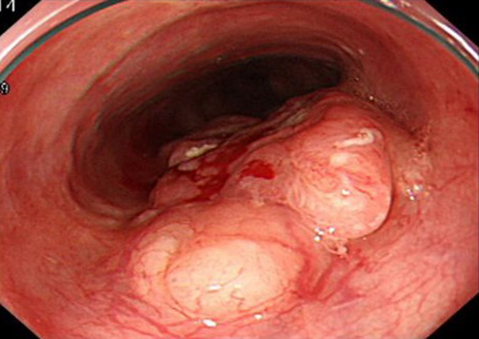
Upper gastrointestinal endoscopy showed an elevated lesion from the lower to middle thoracic esophagus.
上部消化管造影検査所見:胸部下部食道に長径6 cmの半周性の隆起性病変を認めた.
PET-CT所見:胸部下部食道にSUVmax 18.14,胃噴門部周囲にSUVmax 14.80の集積亢進を認めた.
上記より食道癌で,大動脈壁への浸潤の可能性も疑われたが壁の不整もなく一層保たれていると判断してcT3N2M0:Stage III(食道癌取扱い規約 第11版)とした.また,紅斑・発熱・関節痛といったASDに特徴的な自覚症状と血液検査の結果から,Yamaguchiら1)の分類基準(Table 2)に則って,大項目のうち1週間以上続く39°C以上の発熱,2週間以上続く関節痛,白血球13,600/μl(好中球83.5%)の三つを満たし,小項目の肝機能障害とリウマトイド因子陰性かつ抗核抗体陰性を満たすことから,二つ以上の大項目を含み合計5項目以上というASDの診断基準と合致した.しかし,除外項目である悪性腫瘍が発見されたのでASDの確定診断に至らず,ASD様症状を呈する腫瘍随伴症候群と診断した.そこで食道癌の治療を行うことで改善が見込まれる可能性があると考えられた.術前化学療法を施行し手術することが標準治療として望ましかったが,連日39°C前後の発熱を認め,血液検査上もAlb 2.0前後と消耗も激しかったため,腫瘍内科でも術前化学療法は難しいとの判断で手術を先行した.
| Major criteria |
| • Fever >39°C, lasting 1 week or longer |
| • Arthralgia or arthritis, lasting 2 weeks or longer |
| • Nonpruritic salmon colored rash on trunk/extremities. |
| • Leukocytosis >10,000/mm3 with >80% polymorphonuclear cells |
| Minor criteria |
| • Sore throat |
| • Recent development of significant lymphadenopathy |
| • Hepatomegaly or splenomegaly |
| • Abnormal liver function tests |
| • Negative tests for antinuclear antibody and rheumatoid factor |
| Exclusion criteria |
| • Infections |
| • Malignancies (mainly malignant lymphoma) |
| • Other rheumatic disease (mainly systemic vasculitides) |
手術所見:全身麻酔下,スパイラルチューブで挿管しブロッカーを用いて左片肺換気,手術体位は腹臥位とした.第9肋間後腋下線に12 mmポートをオプティカル法にて挿入した.胸腔内は,ほとんど癒着を認めず,胸腔鏡下に第7肋間中腋下線,第5肋間中腋下線にそれぞれ5 mmポート,第8肋間前腋下線,第3肋間中腋窩線にそれぞれ12 mmポートを挿入し5ポートで手術を施行した.下部食道に腫大した腫瘍を確認できたが明らかな胸膜への露出や胸膜播種,大動脈など周辺臓器への浸潤の所見は認められなかった.胸腔鏡下食道亜全摘,3領域郭清を行った.腹部操作では,腹腔内は腹水,腹膜播種は認められなかったが,広範に癒着が強く,開腹下で胃管作成を行った.再建は胸骨後経路で行い,腸瘻造設術を施行した.手術時間は11時間56分,出血量は721 mlであり,術中,濃厚赤血球を4単位輸血した.
病理組織学的検査所見:Lt,50×30 mm,type 1,squamous cell carcinoma,pT2,N2(No. 2,No. 106recLに転移あり),ly1,v1,cM0,pStage III(食道癌取扱い規約 第11版).
経過:術後より,39°Cを超える発熱はなくなり徐々に解熱し術後10日目には37°C未満になった.紅斑は徐々に改善し,術後6か月後にはほぼ消失した(Fig. 4).関節痛は術後すぐに軽快したが,術後1年くらい軽度症状が残存していたのでセレコキシブ投薬で疼痛コントロールできた.術前高値であったWBC,CRPともに術後14日目には基準値範囲内まで低下した.術後合併症は認められず,術後26日目に退院した.術後補助化学療法としてFP療法(5-FU+CDDP)を2コース施行した.現在術後2年経過し外来通院中であるが,ASD様の症状は完全に消失し,食道癌の再発徴候は認められていない.
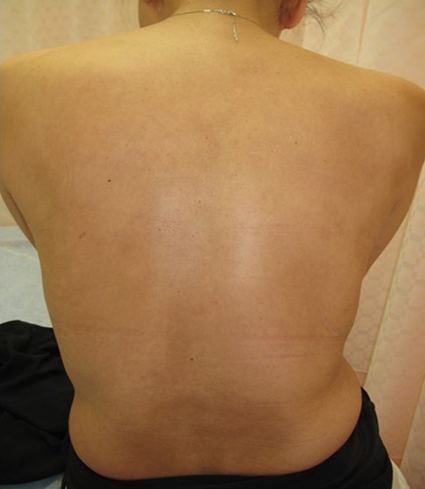
Skin rashes had improved at 8 months after surgery.
本症例は,ASD様の症状が食道癌の手術によって消失したことから,食道癌の腫瘍随伴症候群としてASD様症状を呈していたものと考えられた.これまで消化器癌でASD様症状を呈し手術で改善したという報告は皆無であり,ASD様症状に対する治療よりも原因となっている癌の治療を優先することで早期に病態の改善が得られたという点で示唆に富む症例と考えられた.
ASDは,2011年の厚生労働省研究班による全国疫学調査では,罹病者は4,760人と推定され,有病率は人口10万人あたり3.9人4)と非常にまれな疾患といえる.また,発症は若年に多いとされていたが,上記研究班の調査では,発症平均年齢は46±19歳で,男女比は,1:1.3とやや女性に多いことが報告されている.ASDの診断は,Yamaguchiら1)の分類基準が国際的に用いられている(Table 2).二つ以上の大項目を含み合計5項目以上認める場合にASDと診断される.また,本症例でも入院時血液検査で1,127.0 ng/mlと著明に増加していた血清フェリチンは,正常上限の4倍以上はASDの参考所見とされるが,特異的ではなく,あくまで参考とされる.本症例では,大項目のうち定型的皮疹とされる斑状または斑状丘疹性のサーモンピンク疹ではなく紅斑であったため,この項目以外の三つの大項目を満たし,小項目の肝機能障害とリウマトイド因子陰性かつ抗核抗体陰性を満たすことから,ASDが疑われたが,除外項目である悪性腫瘍が発見されたのでASDの確定診断に至らなかった.そこで,本症例は食道癌による腫瘍随伴症候群としてASD様の症状が認められたものと考えられた.
腫瘍随伴症候群とは,腫瘍に関連するが腫瘍の部位や局所症状,遠隔転移によらず多彩な症状を生じる症候群で,全悪性腫瘍患者の1~7.4%に生じるとされる5)~7).腫瘍随伴症候群の病態は明らかではないが,腫瘍が産生する生理活性物質や自己免疫反応などが関与しているといわれている.本症例は,最初の自覚症状として背部・四肢の紅斑を主訴に前医を受診し,ステロイド系の外用剤で症状の改善が認められなかった.この時点で,腫瘍随伴皮膚病変も考えられたため,全身の精査を行った.悪性腫瘍と関連して紅斑を伴う疾患として皮膚筋炎やSweet病なども鑑別に挙げられる8).ASDの皮膚病変については,診断基準となっている定型疹以外にも,非定型疹として背部に色素沈着と掻破痕を混じる浮腫性紅斑を認められることもある9).本症例も発熱時に出現するサーモンピンク疹ではなく掻破性湿疹様皮疹を呈していた.その後,持続する高熱や関節炎を伴うことからASDが強く疑われた.結果的には進行食道癌が発見され,腫瘍随伴症候群としてASD様症状を呈しているものと考えられた.
ASD発症の原因は不明であるが,リウマチ因子や抗核抗体などの自己抗体は陰性であることから獲得免疫よりも自然免疫が病態に関与していると考えられる.自然免疫系のインターロイキン(以下,ILと略記)-1β,IL-6,IL-18,腫瘍壊死因子(tumor necrosis factor-α)などの炎症性サイトカインの高サイトカイン血症の関与が指摘されている10).本症例においても,これらの炎症性サイトカインと抗炎症性サイトカインのIL-10の測定を施行したところ,炎症性サイトカインはいずれも異常高値であった(Table 3).したがって,本症例では,腫瘍によりこれらの炎症性サイトカインの発現がじゃっ起されASD様症状に関与していたことが示唆された.
| IL-1β | 2.61 pg/ml | (0–0.928) |
| IL-6 | 92.2 pg/ml | (0–2.41) |
| IL-18 | 1,290 pg/ml | (0–211) |
| TNF-α | 29.9 pg/ml | (2.26–11.1) |
| IL-10 | 1.18 pg/ml | (0–2.03) |
腫瘍随伴症候群としてASD様の症状を呈した症例は,乳癌2)3)や肺癌11),甲状腺乳頭癌12),血液悪性腫瘍13)などで少数の報告があるのみで,食道癌に関しては,医学中央雑誌で1964年から2019年12月の期間で「食道癌」,「成人Still病」をキーワードとして検索したところ(会議録除く),2例の報告のみであった14)15).いずれも70歳代後半の男性であり,ASD症状に対してプレドニゾロンで治療されつつ,症状の改善が認められないため原因精査していく中で食道癌が検出されている.この2例に関しては,切除不能でありASD様の症状の改善は得られなかったと報告されている.悪性腫瘍が見つかる段階にもよるが手術可能な段階であれば,本症例のように手術を優先することで速やかに症状の改善が得られる場合もあることがわかった.
腫瘍随伴症候群としてのASD様症状と通常のASDとを明確に区別できるような臨床上の違いは報告されていないが,腫瘍随伴症候群の場合は比較的高齢で発症し,ステロイド治療に抵抗性を示す傾向がある11)13)14).高齢発症,あるいは治療抵抗性のASD様症状を呈する場合は,悪性腫瘍の積極的な検索を施行し,腫瘍随伴症候群と考えられた場合は原発巣に対する治療が有効であることが示唆された1例であった.
利益相反:なし