2022 年 55 巻 1 号 p. 33-40
2022 年 55 巻 1 号 p. 33-40
症例は16歳の男性で,3年以上にわたり小児科で嘔吐症として保存的治療を受けていたが改善せず当科に紹介となった.大動脈と上腸間膜動脈(superior mesenteric artery;以下,SMAと略記)間のなす角度は13°,距離も5.6 mmと狭小化しておりSMA症候群と判断した.当科でも保存的治療を継続したが,改善が得られずやむをえず外科治療を行う方針となった.さまざまな治療法の報告があるが,若年でもあり整容性と最大限の治療効果を期待して,腹腔鏡下にダブルトラクト法による再建する手術を施行した.吻合は2か所となり手術時間は205分とやや長めながら,完全腹腔鏡視下に施行可能であった.経過は良好で術後10日目に退院となった.当手術法は生理的経路の確保と十二指腸転位術の双方のメリットを生かせると思われ,治療法の選択肢の一つになりうると考えられた.
The patient was a 16-year-old boy who had suffered from vomiting and been treated conservatively by a local pediatrician for more than 3 years. He was referred to our department due to no improvement in the symptom. The angle and distance between the aorta and the superior mesenteric artery (SMA) were reduced to 13° and 5.6 mm, respectively, indicating SMA syndrome. Conservative treatment was continued at our department, but there was still no improvement and surgical treatment was considered unavoidable. From among various reported treatment options, we selected laparoscopic double tract reconstruction with the goals of a maximum therapeutic effect and an acceptable aesthetic outcome, given the young age of the patient. The procedure involved two anastomoses and thus the operative time was relatively long (205 minutes), but the whole procedure was completed under a laparoscopic view. The patient had an uneventful postoperative course and was discharged from hospital 10 days after surgery. The surgical technique used in this case is a viable treatment option for SMA syndrome because it can maintain the physiological pathway while keeping the advantages of duodenal transposition.
上腸間膜動脈(superior mesenteric artery;以下,SMAと略記)症候群とは十二指腸水平脚が,狭小化した腹部大動脈とSMAとの間に挟まれ通過障害を起こす病態である.保存的治療が基本だが効果が得られない場合は,やむをえず外科的治療の適応となる.近年は外科治療としては簡便で手術侵襲も少ない腹腔鏡下十二指腸空腸吻合術が最も多く施行されている1)が,潜在的にblind loopが形成されうる.今回,我々はblind loopが形成されず,生理的経路も生かしうる手術として完全鏡視下にダブルトラクト法による再建を行ったので治療法を文献的考察も含めて報告する.
症例:16歳,男性
主訴:嘔吐
既往歴:特になし.
現病歴:3年前より嘔吐症として小児科で絶食や経鼻胃管挿入などによる保存的治療を行っていたが,SMA症候群の疑いとして当科紹介となった.当科でも保存的治療を継続したが7回に及ぶ入退院を要し,本人および両親より手術的治療を強く希望されたため,手術目的に入院となった.
入院時現症:身長163 cm,体重45.1 kg,BMI 16.9 kg/m2
腹部膨満はあるが,圧痛など認めず.血液生化学所見は全て正常範囲であった.
上部消化管造影検査所見:十二指腸水平部,SMAとの交差付近での造影剤の停滞を認めた(Fig. 1).

A contrast study showed obstruction of fluid in the third portion of the duodenum.
腹部造影CT所見:高度の胃拡張とSMA直前での十二指腸の途絶を認めた(Fig. 2a, b).十二指腸水平部における腹部大動脈とSMAのなす角度(aortomesenteric angle)13°,腹部大動脈とSMAの距離(aortomesenteric distance)5.6 mmと狭小化しており(Fig. 3),SMA症候群と判断した.

a: Axial section. b: Coronal section. The third portion of the duodenum suddenly narrowed between the abdominal aorta and SMA.
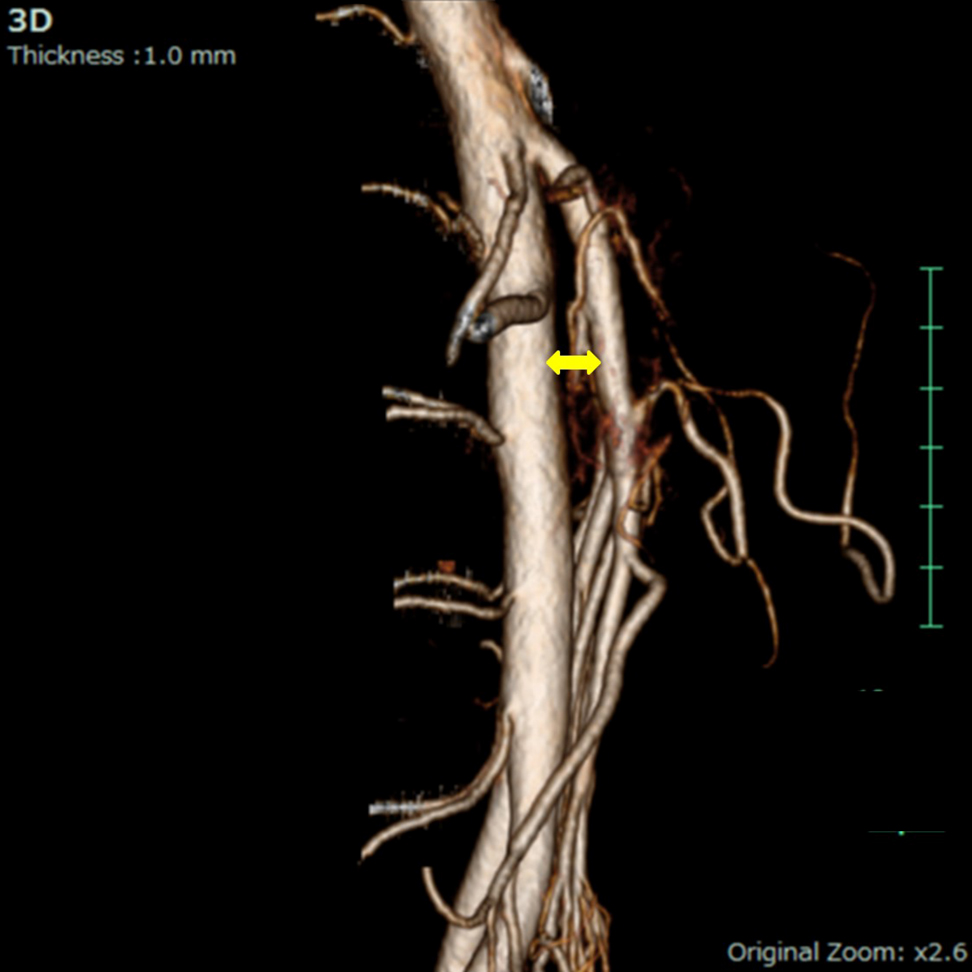
3D-CT angiography. The aorto-mesenteric distance was short (5.6 mm) and the aorto-mesenteric angle was narrow (13°).
手術所見:ポートサイトは5ポートとし,患者左側のポートは右側よりやや頭側となるように設置した(Fig. 4).気腹圧は10 mmHg とした.再建のシェーマを示す(Fig. 5).まず,患者左側より横行結腸間膜を切開しSMA右側の十二指腸水平脚を露出し吻合の準備を行った.次に患者右側よりTreitz靭帯から20~25 cm程度肛門側で空腸を離断,肛門側空腸を十二指腸水平脚に吻合するため,可動域が広がるよう直下のアーケイドも離断した.患者左側より自動縫合器(2.0×45 mm)を用いて予め剥離しておいた十二指腸水平脚と側々吻合した.エントリーホールは手縫い全層1層縫合で閉鎖した.同様に右側より空腸口側断端と先程の十二指腸空腸吻合部より25 cm程度肛門側の空腸に側々吻合し,小腸間膜を背側の漿膜に縫着して隙間を閉鎖した.減圧のため経鼻胃管を十二指腸空腸吻合部先まで挿入し手術を終了した.手術時間206分,出血量少量であった.

Trocar placement.

Schema diagram showing reconstruction.
術後経過:術後第3病日 上部消化管造影を行い,造影剤が吻合部を通過することを確認した後,経口摂取を再開した.その後の経過に問題なく術後第9病日,退院となった.術後,症状は消失し1年6か月の間にBMIは18.4 kg/m2に増加が得られた.現在術後4年目となるが,特に問題なく経過している.
SMA症候群は十二指腸水平部が腹部大動脈とSMAに挟まれて通過障害を来す病態である.症状としては食後の上腹部痛,食思不振,嘔気・嘔吐,体重減少を来す.通常は腹部大動脈とSMAのなす角度は25~60°,距離は10~28 mmとされており,SMA症候群においては角度6~22°,距離は2~8 mm程度との報告がある2)3).本症例ではそれぞれ13°,5.6 mmでSMA症候群に矛盾なかった.発症機序には解剖学的な異常,体重減少による十二指腸周囲脂肪織の減少,長期臥床による圧迫,手術操作や癒着による腸間膜の牽引,思春期の急速な身長増加などによる脊椎の過伸展などが考えられている4)5).
明らかな診断基準は確立していないが,古典的には十二指腸下行脚から水平脚にかけての拡張,十二指腸水平脚の圧排所見,閉塞部口側のto and fro所見,十二指腸から小腸への造影剤排出遅延などが挙げられているが,近年では腹部超音波検査や造影CTによる所見も診断の一助となっている6)7).その他,補助的検査として上部消化管内視鏡などがある.
治療は減圧,食事療法,空腸チューブなどによる経腸栄養,total parenteral nutritionなどによる保存的治療が原則である.しかし,治療抵抗性の場合はやむなく手術適応を検討することとなる.保存的治療の期間は一定の見解を得ていないが,記載明瞭な報告をまとめたもの1)では成人38例では中央値34(5~360)日,小児例9例では中央値90(7~300)日であった.特に本症例のように若年者の場合は精神的要因が関与していることが多く,手術適応を決めることは困難である.本症例は3年にもわたる治療を経ており,食後の腹痛・嘔気・嘔吐の恐怖がより摂食を妨げており悪循環を呈していた.また,思春期,成長期でもあり栄養不良による成長の妨げを本人,両親とも強く危惧し,焦燥感を感じており非常に強い手術希望があったため,手術療法に踏み切ることとなった.若年者につき手術法の選択は慎重に行った.効果が確実であることを前提に,整容性の面から腹腔鏡下に安全に施行しうる術式を検討した.
SMA症候群に対する手術療法は大別してバイパス術として①胃空腸吻合,②十二指腸空腸吻合,受動術として③十二指腸授動術もしくはTreitz靭帯切離術,④腸回転解除術,転位術として⑤十二指腸前方転位術,ほかに⑥大網充填術が報告されているが,それぞれに長所・短所が指摘されている1).それぞれの長所・短所をまとめる(Table 1).
| Operation | Advantages | Disadvantages |
|---|---|---|
| Gastrojejunostomy | simple procedure less invasive |
blind loop syndrome anastomotic ulcer |
| Duodenojejunostomy (include laparoscopic) | simple procedure less invasive |
blind loop syndrome |
| Intestinal rotation removal | aseptic without anastomosis | require wide dissction and more invasive |
| Treitz ligament resection Duodenal movilization |
aseptic without anastomosis | unstable efficacy high possibility of adhesion |
| Duodenal transposition (include laparoscopic) | the reconstruction route is phsiological | complicate procedure occurrence of ischemic intestine high risk of anastomotic leakage |
| Omental flap transposition (include laparoscopic) | aseptic without anastomosis less invasive |
need a sufficient amount of fat unstable efficasy |
中田ら1)のレビューによると,バイパス術は90/129例で試行されており,約70%を占める.①胃空腸吻合の場合,手術は容易だが報告例は胃疾患を伴う症例に多く,また経路が非生理的となりうるうえ,吻合部潰瘍,blind loop syndromeなどのリスクが高く,あまり行われていない.一方,②十二指腸空腸吻合術は76/129で59%,特に近年2006~2013年では42/58で72%と最も多く施行されており,海外では最も推奨される外科的治療法とされている8).③授動術はトライツ靭帯を離断し,十二指腸上行脚から空腸曲を剥離し,十二指腸水平脚を尾側に移動するものである.小児期の施行例が多いが,近年は減少傾向にある.また,再手術を要した報告も最も多く剥離範囲の設定の難しさを反映しているものと思われた.④腸回転解除術は右側結腸の後腹膜への固定を外し,十二指腸も授動することにより腸移転異常症の無回転の状態とする方法である9).剥離範囲が大きく侵襲的であり,報告も少ない.
⑤十二指腸前方転位術はTreitz靭帯を切離後,第一空腸動静脈および下膵十二指腸動静脈の分枝を離断し,十二指腸水平脚を膵体尾部より剥離授動し,遊離した水平脚をSMAの左側で離断しSMAの前方に転位させて端々吻合を行うものである10)11),生理的ルートでかつ確実な効果が期待されるが,乏血腸管が生じうるうえ,手技が煩雑である.⑥大網充填術は右胃大網動静脈を温存したうえで,大網を胃大彎,横行結腸から遊離してロール状にしてSMAと腹部大動脈全面の間に挿入しSMAを腹側に挙上する方法である12).無菌的で解剖学的な位置も保たれるが,十分な脂肪織を必要とし効果の安定性が懸念され,報告例は少ない1).
また,腹腔鏡下での治療に関しても検討を行った.腹腔鏡下にSMA症候群の治療を行った報告例を医学中央雑誌で1964年から2020年4月の期間で「腹腔鏡」,「SMA症候群」をキーワードに検索したところ(会議録除く),症例は20例であった6)11)13)~28).十二指腸転位術,大網充填術,R-Y吻合術がそれぞれ1例ずつでほとんどの症例に十二指腸空腸バイパス術が施行されていた.しかし,バイパス術には潜在的にblind loop syndromeのリスクは残る9).Blind loop syndromeとは,手術などが原因で盲端や盲環が形成された部分に内容液のうっ滞が起こり,機械的・機能的障害により種々の症状を引き起こす病態の総称である.石塚ら29)によると盲環型,盲囊型,盲端型の3型に分類されており,十二指腸空腸バイパス術は盲環型を形成し,いわゆる狭義のblind loopと考えられる.SMA症候群に対して施行された十二指腸空腸バイパス術後には明らかにblind loop syndromeと診断された報告を見つけることはできなかった.しかし,一般にblind loop syndromeの発症には術後かなりの期間を要し,しかもその間はさほど重大な症状を示さないことが多いとされている.他疾患に対してではあるが,特に盲環型を形成する吻合術を受けた症例の検討ではblind loop syndrome発症までに2年9か月から20年程度かかっていた29).十二指腸空腸バイパス術に限りblind loop syndromeを発症しないとは考えがたい.また,小児外科領域(十二指腸閉鎖症や小腸閉鎖症など)においてバイパス術を受けた後にblind loop syndromeを発症した症例は散見されており30)~32),若年者においては特に留意する必要があると考える.少なくとも若年者に関しては年単位のフォローが必要と思われ,発症した場合は成長に多大な影響を与えうると思われ,blind loopを形成しない方法を検討すべきであると考えた.
内視鏡外科手術に関しては議論の余地は残るが,報告数は多くないものの腹腔鏡で手術を行ったことによる不都合の報告は認められず,若年者にとって整容性の高さは大きな福音であると考えられる.
以上の情報を鑑みて,治療法の選択を慎重に行い,バイパス術を基本としてその弱点をなくす方法として本法に至った.本法は吻合が2か所となり,手術時間の延長と縫合不全のリスクが高まりうること,手技の都合上5ポートを要してしまうことなどを除けば,手技的には十二指腸空腸バイパス術と大きな差はないため,完全腹腔鏡下手術が可能である.本法はblind loopを形成しないうえ,水平部と遠位空腸が吻合されるため,十二指腸前方転位術のメリットも生かされていると考えられる.また,腸管や間膜に過度な緊張がかからず,Fig. 5に示すように間膜の離断線が直線的となり,また,背側の腹膜へ間膜が面で密着するため,間隙の縫合閉鎖が容易かつ確実に施行できるため内ヘルニアのリスクも下がると考える.栄養状態の改善に伴い通過障害が改善すれば通常の生理的ルートの開通も期待できると思われ,特に若年者には合理的と考える.今後の経過観察と症例の蓄積を待つ必要はあるが,外科治療の治療法の選択肢の一つとなりうると考えられた.
利益相反:なし