白内障手術の技術が進歩し検査機器の測定精度が向上する中で,眼軸長測定値は眼内レンズ(IOL)度数を決定するのに大きな役割を担っている。1 mmの眼軸長測定誤差は,術後屈折誤差として約2.4 diopter(D)の影響を及ぼすが,Cookeら1,2)やWangら3)によって近年報告された部位別屈折率を用いた眼軸長測定(以下,セグメント眼軸長)が注目されている。セグメント眼軸長とは,それぞれ異なる屈折率を持つ部位ごとに測定された眼球内の各部位(角膜厚,房水深度,水晶体厚,硝子体厚)の長さを合算した値である。本稿では,眼軸長測定の変遷を振り返ると共に,最新の技術を用いた新しい眼軸長測定方法について解説する。
表1に2021年10月時点での光学式眼軸長測定装置を一覧にまとめた。特筆すべきは,光干渉断層計(Optical Coherence Tomography: OCT)の技術革新により2014年以降スウェプトソース(SS)OCT光源を搭載した光学式眼軸長測定装置(SS-OCT based biometer)が次々に登場している点である(図1)。現在,SS-OCT basedの眼軸長測定装置は,発売年度順にOA-2000(Tomey Corporation),IOLMaster700(Carl Zeiss Meditec),Argos(Movu [Alcon]),Anterion(Heidelberg),Eyestar 900(Haag-Streit)の5機種である(表1)。最新のEyestar(FDA未承認)はまだ報告がないが,それ以外の4機種においては,眼軸長測定成功率が93%以上と報告されている。これは,IOLマスターに代表される部分的干渉測定法(PCI: Partial Coherence Interferometry)やLenstarでのレーザー光干渉(OLCR: optical low coherence reflectometer)による眼軸長測定成功率が約80%であった結果と比べると高い測定成功率である4–6)。またSS-OCT光源を搭載した多くの眼軸長測定機器では,角膜前面から網膜面までの2D画像がスクリーンに表示され,眼軸長測定時の固視不良や黄斑疾患のスクリーニングを実施できるようになっている。各社,これまで開発してきた前眼部測定器の技術に眼軸長測定機能を合体させたオールインワンを目指す戦略が取られているが,それぞれに得意とするポイントが異なるため,どの機種が優れているか否かについては一概に言及することは難しい。
| 発売年 | 眼軸長測定器 | 社名 | 眼軸長測定理論 | 眼軸長算出方法 | 前眼部OCT画像 | 角膜測定原理 | 水晶体厚 | 角膜後面 |
|---|---|---|---|---|---|---|---|---|
| 1999 | IOLMaster | Carl Zeiss | PCI | 等価屈折率 | Automated keratometry | |||
| 2002 | IOLMaster (ver.3) | Carl Zeiss | PCI | 等価屈折率 | Automated keratometry | |||
| 2008 | OA-1000 | Tomey | PCI | 等価屈折率 | — | |||
| 2009 | Lenstar LS-900 | Haag-Streit | OLCR | 等価屈折率 | Automated keratometry | ○ | ||
| 2010 | IOLMaster500 | Carl Zeiss | PCI | 等価屈折率 | Automated keratometry | |||
| 2012 | AL-scan | Nidek | PCI | 等価屈折率 | Automated keratometry | |||
| 2013 | Galilei G6 | Ziemer | PCI | 等価屈折率 | Scheimpflug camera/Placido-disc | ○ | ○ | |
| 2014 | OA-2000 | Tomey | SS-OCT | 等価屈折率 | Placido-disc | ○ | ||
| 2014 | IOLMaster700 | Carl Zeiss | SS-OCT | 等価屈折率 | ○ | Telecentric keratometry/SS-OCT | ○ | ○ |
| 2015 | Argos | Movu | SS-OCT | 部位別屈折率 | ○ | Automated keratometry | ○ | |
| 2016 | Aladdin | Topcon | OLCI | 等価屈折率 | Placido-disc | ○ | ||
| 2017 | Pentacam AXL | Oculus | PCI | 等価屈折率 | Scheimpflug camera | ○ | ||
| 2018 | Anterion | Heidelberg | SS-OCT | 等価屈折率 | ○ | SS-OCT | ○ | ○ |
| 2020 | Eyestar 900 | Haag-Streit | SS-OCT | 等価屈折率 | ○ | SS-OCT | ○ | ○ |
OLCI: optical low-coherence interferometry, OLCR: optical low-coherence reflectometry, PCI: partial coherence interferometry; SS-OCT: swept-source optical coherence tomography
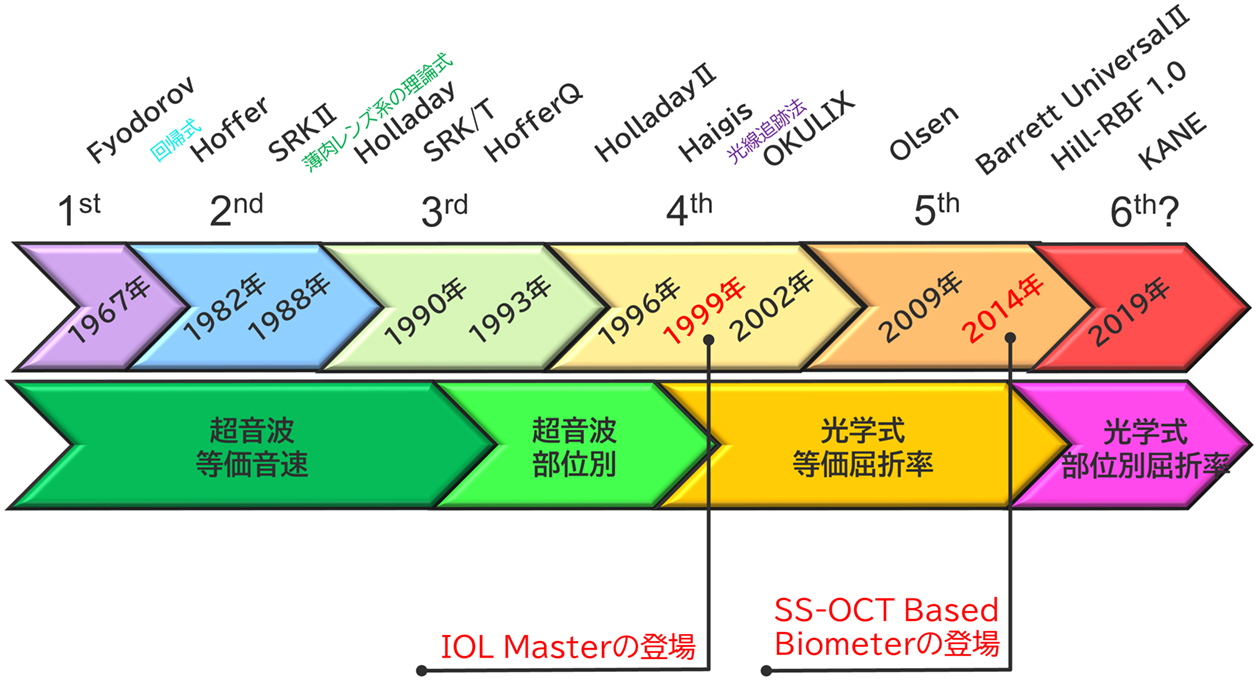
眼内レンズ(IOL)度数計算式の変遷と眼軸長測定原理の推移
本稿でのトピックである部位別眼軸長測定について着目するならば,表1に示す通りArgosを除く,すべての光学式眼軸長測定装置は等価屈折率を用いた眼軸長算出方法を採用している。一方,Argosに関しては,世界で初めて部位別(角膜,前房,水晶体,硝子体)にそれぞれ異なった屈折率を用いて,光路長から幾何学的距離(実際の長さ)を算出する方法が採用されている。眼球の光路長を1つの平均屈折率(等価屈折率)で除することで眼軸長を算出してきた従来法に対して(図2A),部位別眼軸長測定は,理論的に正しい距離を提供してくれることが期待されているが(図2B),未だ各部位の本当の屈折率は不明である点には留意する必要がある。

等価屈折率と部位別屈折率を用いた光学式眼軸長測定の原理とその違い
文献11より引用のうえ一部改変
A)等価屈折率換算法で算出した角膜前面から網膜色素上皮までの眼軸長。B)部位別測定法で算出した角膜前面から網膜色素上皮までの部位別眼軸長。C)角膜前面から網膜色素上皮まで距離(ALRPE)を1次換算式により網膜前面(超音波式眼軸長の測定部位)までの距離に補正した眼軸長(ALILM)。この値が光学式眼軸長測定装置に表示されている値である。D)角膜前面から網膜色素上皮までの部位別眼軸長から網膜厚(300 μm)を減じた部位別眼軸長。この値が,光学式部位別眼軸長測定装置で表示させている眼軸長である。
1999年に部分的干渉測定法(PCI)による光学式眼軸長測定装置として開発されたIOLマスターが市場に登場(国内発売は2002年)したことは,眼軸長測定のみならずIOL度数計算において大きなパラダイムシフトをもたらした。超音波式眼軸長測定の測定誤差が約0.1 mmであったのが,光学式眼軸長測定によって測定誤差は約0.02 mmとなり,その測定精度は飛躍的に改善したと言える7)。参考までにBarrett Universal II式を用いて0.1 mmの眼軸長測定誤差が術後予測屈折値に及ぼす影響を計算すると,24 mmの平均的な眼では,約0.24 Dに相当する。短眼軸眼ほど眼軸長測定誤差が予測屈折値に及ぼす影響は大きくなる。例えば,20 mmの眼では,0.1 mmの眼軸長測定誤差は約0.40 Dもの予測誤差を生じる。逆に長眼軸眼(30 mmの眼)では約0.16 Dの予測屈折誤差となる。いずれにしても,光学式眼軸長測定が可能となったことで眼軸長測定精度が術後屈折誤差に及ぼす影響は極めて小さくなったことは,目覚ましい成果と言える。
光学式眼軸長測定において理解しておくべき超音波式眼軸長測定との違いは,光学式測定では網膜色素上皮までの距離を測定するのに対して,超音波式では網膜前面までの距離を眼軸長として測定していることである(図2AとC)。つまり,網膜色素上皮までの距離を測定している光学式眼軸長の方が超音波式眼軸長測定値よりも測定距離が長いため,超音波眼軸長測定が実施されていた1990年前後に開発された第三世代(SRK/T, Hoffer Q),第四世代(Haigis, Holladay 2)と言われるIOL度数計算式(図1を参照)に光学式眼軸長測定値(角膜から網膜色素上皮までの距離)をそのまま代入すると,理論的には術後の遠視化を生じてしまうはずである。この問題を解決するためにHaigisは,網膜色素上皮までの光学的測定距離に対して,1次換算式を使用することで網膜前面までの距離に補正するアルゴリズムを光学式眼軸長測定装置に搭載した(図1C)8)。つまり,測定装置に表示される眼軸長は,すでに1次換算式によって網膜前面までの距離に補正された値が表示されていることを改めて認識しておく必要がある。そして,その後に登場した数々の光学式眼軸長測定装置も超音波測定値に足並みをそろえなければ1990年代に開発されたIOL度数計算式が使用できないという事態に陥ったのである。たとえ新たな眼軸長測定装置を開発してもIOL度数計算の精度を担保するためには,光学式眼軸長測定のゴールドスタンダードとなったIOLマスターとの互換性を示さなければ,超音波式眼軸長測定時代に開発されたIOL計算式を精度よく使用することができないというジレンマに陥ってしまったのである。これこそがIOLマスターがもたらした1つの制約だったのかもしれないが,近年この限界点に対する新たなパラダイムシフトが起きようとしているので次項で解説したい。
前述の通り,超音波眼軸長測定が行われていた1990年代に開発されたIOL度数計算式(SRK/T,Hoffer Q,Holladay 2,Haigis[開発年代順])では,術後屈折誤差として長眼軸眼で遠視化,短眼軸眼で近視化することが分かったため,Wongらは長眼軸眼において,測定装置に表示された眼軸長に対して換算式を用いて補正(Wong-Koch補正)をかけることで術後屈折誤差を改善できることを報告した9)。一方で,この補正式はあくまでHaigisの補正式に対して,さらに補正をかけることになり,計算理論としては自体をより複雑化させていることになる。また,超長眼軸眼では補正が強すぎることも後に報告されている10)。そんな中,光学式眼軸長測定理論として,従来の“眼球1つに対して1つの平均屈折率”を用いた眼軸長測定ではなく,眼軸長をそれぞれの部位別(角膜,前房,水晶体,硝子体)に測定し,それらを加算したセグメント眼軸長(図2)が近年注目を集めている1–3,11)。
セグメント眼軸長は,長眼軸眼であればあるほど等価屈折率で算出した眼軸長よりも短く算出され,短眼軸眼であればあるほど長く算出される(図3)。例えば,30 mmの眼軸長においては,セグメント眼軸長が等価屈折率換算眼軸長より,約0.22 mm短く算出される。逆に20 mmの眼軸長においては,約0.11 mmセグメント眼軸長が長く算出される。IOL度数計算において,これらの値は,決して無視することのできない値である。この事象が起きる原因は,Haigisが開発した1次換算式が長眼軸眼では眼軸長を過大評価し,短眼軸眼では過小評価をしてしまうことが原因であることが判明した11)。この結果を踏まえてセグメント眼軸長を,第三世代,第四世代と呼ばれる超音波眼軸長測定時代に開発されたIOL度数計算式に使用すると,等価屈折眼軸長を用いた際の長眼軸眼での遠視ズレと短眼軸眼の近視ズレを改善することが報告された1–3)。なお,部位別眼軸長測定法でも網膜色素上皮までの距離を測定しているため,例えばArgosの場合は測定値から300 μmの網膜厚を減じることで網膜前面までの距離を得ていることを追記しておく(図2D)。

部位別屈折率と等価屈折率を用いた光学式眼軸長測定値の差と眼軸長の関係
文献11より引用のうえ一部改変
以上をまとめると,第三世代や第四世代と言われるSRK/T式,Hoffer Q式,Holladay 2式,Haigis式を用いて従来よりも正確な予測精度を得るために,Wang-Koch補正のような補正式を使用することで1990年代に開発された計算式はその予測精度を向上させてきたが,近年報告されたセグメント眼軸長を上記のIOL度数計算式に用いることで術後屈折誤差の改善が期待できるようになった。しかし,2000年以降の光学式眼軸長測定時代に開発されたIOL度数計算式への影響は議論の残るところである。
2000年以降,新たに開発されたIOL度数計算式は30を超える13)。中でも世界的にエビデンスが示されてきている計算式として,Barrett Universal II,EVO,Kane,Hill-RBF,Olsen式などが挙げられる。しかし,これらの式に対するセグメント眼軸長の影響は十分に検討されているとはいえず,その適応には慎重を要する。参考までに,SS-OCT based眼軸長測定装置の比較において,Barrett Universal II式を用いた際にセグメント眼軸長を採用している測定装置と等価屈折率を採用している測定装置では,予測精度に有意な差は認めないと報告されているが14,15),機種間での角膜測定値の違いや症例数を考慮するならば今後さらなる検証が必要と考える。2021年になってからも,セグメント眼軸長の算出方法についての比較結果が報告される一方で12),一般に普及しているIOL度数計算式においては,セグメント眼軸長もしくは従来の等価屈折率を用いた眼軸長を選択するようなIOL度数計算式は存在しないため(Hill-RBF3.0を除く),将来的にはIOL度数計算を実施する際に眼軸長測定方法の選択が必要となる可能性が考えられる。
今後,セグメント眼軸長が従来法にとってかわるのか,もしくはこれまで通り等価屈折率を用いた眼軸長が主流となるのかについて,これからの動向に注意を払いたいところである。最後に,屈折矯正手術としての役割を増している近年の白内障手術において眼軸長測定を含めたIOL度数計算式がどのように発展していくのか注目される点である。