2016 年 11 巻 4 号 p. 282-288
2016 年 11 巻 4 号 p. 282-288
【目的】春日井市民病院では,症状緩和と療養場所の意向に関する意思決定支援を中心とした緩和ケアクリニカルパスを導入している.本研究では,自宅退院の意向を持つがん入院患者の自宅退院を困難にする要因をクリニカルパスの情報を基に探索した.【方法】2014年6月〜2015年8月の期間で緩和ケアチームが介入したがん入院患者のうち今後の療養先の意向が自宅である患者を対象とし,診療録を後方視的に調査した.自宅退院を困難にする要因についてロジスティック回帰分析を行った.【結果】解析対象43名の内,自宅退院された患者は25名(58.1%)であった.多変量解析の結果,せん妄の存在と独居が自宅退院に影響する因子として選択された.【結論】自宅退院の意向を持つがん患者の自宅退院を困難にする要因として,せん妄の存在と独居であることが示唆された.せん妄については早期発見・早期治療が,介護者の問題は早期から退院支援部門との連携が必要である.
終末期医療のあり方に関する懇談会報告書1)によれば,死期が迫っている時の療養場所として,一般国民の約6割は終末期を自宅で療養したいと希望を持っているが,自宅で最期まで療養することが実現可能と感じているのは6%であり,また60%以上は実現困難であると回答している.理由として家族の介護負担や緊急時対応に不安を感じていることが挙げられていた.また,終末期医療に関する意識調査等検討会報告書2)によれば,末期がん患者が希望する療養場所について居宅を希望する割合は,「症状が健康な時と同様に保たれている場合」が71.7%なのに対し,「食事や呼吸が不自由であるが痛みはなく意識や判断力は健康な時と同様の場合」では,37.4%となり,医療機関や介護施設を選ばれる割合が多くなっている.これらのことから自宅を今後の療養場所として希望される患者は多いが,患者側の状態,家族側の理由で実現困難となるケースも多い.
終末期がん患者の在宅看取りに影響する因子についての研究3)によれば,家族のサポート以外に,在宅看取りを本人も家族も希望しているということが重要であるとされている.在宅で終末期がん患者を看取った場合の在宅緩和ケアおよび看取りの質に関する研究4)では,在宅緩和ケアを受けた期間が4週未満である患者の家族は紹介のタイミングを遅いと感じていることが多く,「十分なケアを受けていない」「良い看取りができなかった」と感じているとされる.緩和ケアに関わる医療スタッフは,今後の療養場所の意向を早期から把握することが重要であるといえる.
在宅移行に影響する要因について様々な報告がある.在宅移行療養に関する調査5)によれば,病院が退院支援部門を有すること,平均在院日数が短いこと,症状に呼吸困難がないこと,点滴をしていない,副介護者がいること,家族に在宅療養の希望があることを関連要因として挙げている.在宅緩和ケアサービスの利用に関わる研究6)では,生存期間が長い,同居人がいる場合は在宅緩和ケアサービスを受けやすいとしている.緩和ケア病棟から自宅退院が可能な患者の予測因子に関する研究7)によれば,自宅から入院した患者,performance status(PS) 2以下,入院24時間の摂取カロリー450 kcal以上,呼吸困難なし,腹部膨満なしの状態を独立因子として挙げている.また退院後のがん患者が在宅ケアを継続するためには,介護者の状態(生活満足度)の高さや患者自身の在宅療養の意欲が影響するとある8).しかしながら患者が自宅退院の希望を表明しているにもかかわらず,それでも自宅への移行を困難にする要因については筆者の知る限り報告はなく本研究の着想に至った.
今後の療養場所について患者の意向に沿った医療を実現するため,本研究では自宅退院の意向を持つ患者の自宅退院を困難とする要因を明らかにすることを目的とした.
対象者は2014年6月~2015年8月の期間内において当院の緩和ケアクリニカルパス(以下パス)を導入し当院緩和ケアチームが介入したがん患者のうち,パス導入初日の時点で患者本人が意思を表明できて,なおかつ,今後の希望する療養先として「自宅」を挙げた患者とする.これらの患者の診療録を後方視的に調査した.
春日井市民病院(以下当院)は556床を有する急性期総合病院であるが緩和ケア病棟は持っていない.当院の緩和ケアチームは医師,看護師,薬剤師,作業療法士,心理士など多職種で構成され,週に1回は多職種のカンファレンスと入院患者の回診を行っている.当院では2002年より緩和ケアチームが結成されており,筆者は2010年4月より精神科医として赴任してから当院の緩和ケアチームに参加している.2014年6月より当院ではがん入院患者にパスを使用している.がんに関わる症状緩和に加え,今後の療養先の意思決定支援などもパスの柱の一つとした.パスの対象者は,症状緩和が必要な患者で,かつ,積極的抗がん治療が終了している患者としている.当院の電子カルテにおいて使用しているテンプレートでは,主訴,キーパーソン/介護者,今後希望する療養場所,疼痛の評価(Numerical Rating Scale: NRS,0〜10の持続痛,最大時の痛み),STAS-J症状版(Japanese version of the Support Team Assessment Schedule, symptom-assessment scale)9)を用いており,その症状は疼痛,しびれ,全身倦怠感,呼吸困難,咳,痰,嘔気,嘔吐,腹部膨満感,口渇,食欲不振,便秘,下痢,尿閉,失禁,発熱,眠気,不眠,抑うつ,せん妄,不安,浮腫,その他であり,症状が患者に及ぼす影響を0〜4で評価している.意思決定支援においては,入院5日目と10日目において,病棟看護師と緩和ケアチームがカンファレンスを行い,退院支援部門への依頼を検討することになっている(図1).
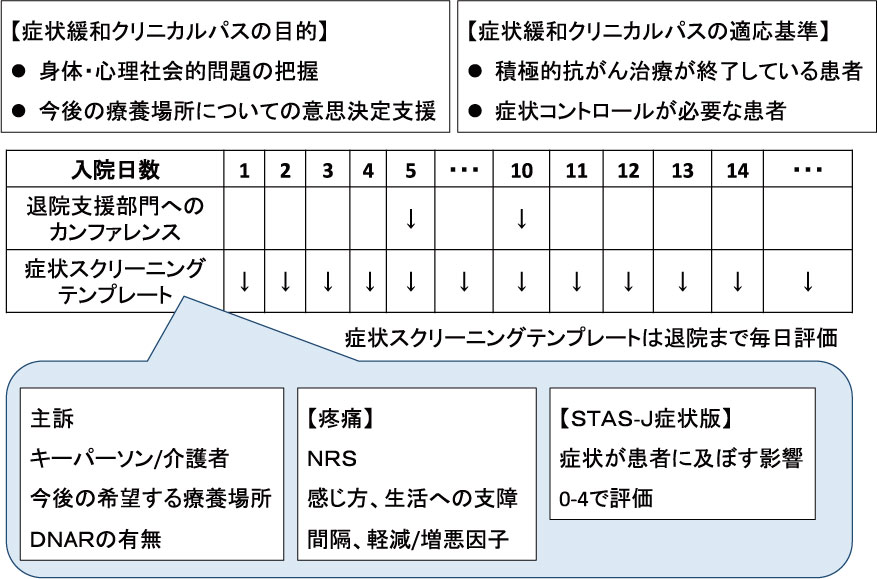
本研究ではパスから把握できる情報からの検討が目的である.調査項目は先行研究5〜7)を参考にしながら,性別,年齢,入院日数,パス導入日から意思表明(自宅希望)までの日数,パス開始時と終了時の疼痛スコア(NRS: 0〜10),クリニカルパス終了時の主訴に対するSTAS-J症状版のスコア(0〜4),せん妄の有無,独居の有無とした.本研究で独居とは,入院前の時点で同居人がおらず一人暮らしをしている患者とした.なおDNAR(do not attempt resuscitation)の有無については記載されていないことが多く調査項目から除外した.疼痛のスコアは持続痛のみとし,せん妄は入院経過中に出現した患者をありとした.また,せん妄の診察・診断は精神科専門医である筆者がDSM5(Diagnostic and Statistical Manual of Mental Disorders, 5th Edition)10)を基に行った.看護師によるせん妄評価はSTAS-J症状版にある「せん妄」の項目にチェックされていたかどうかを調査した.また患者の自宅退院以外の転帰や,自宅以外の転帰となった理由についても診療録を後方視的に調査した.
入院患者の,退院先が自宅かそれ以外に分け目的変数とした(自宅以外:1,自宅:0).性別,せん妄の有無,独居の有無はカテゴリー変数とし(性別では男を,せん妄ではありを,独居ではありを1とした),他の変数は連続変数として扱った.単変量解析をそれぞれに行い,ロジスティック回帰分析で多変量解析を行った.変数選択は尤度比検定をよる変数増加法を用いた.有意水準はp<0.05とした.解析にはSPSS Statistic version 24を用いた.
本研究は当院の倫理委員会の承認を得て行った(承認番号: 224).
期間中にパスを導入し,導入時は自分の意志を表明でき,今後の療養先の意向として「自宅」を挙げた43名を解析対象とした.対象者の背景を表1に示した.自宅退院を希望した患者の退院後の転帰は,自宅が25名(58.1%)と最も多く,院内死去が13名(30.2%),転院が5名(11.6%)と続いた.転院の5名は,緩和ケア病棟が3名,一般病棟が2名であった.自宅へ退院できなかった18名の中で明らかな理由が明記されていたのが7名で不明が11名であった.理由としては家族側の介護力の不安が5名と最も多く,家族に迷惑をかけたくない,家族はいるが同居していないが1名ずつであった.
自宅退院を希望し,自宅退院できなかった群と自宅退院できた群について単変量解析を行うと入院期間とせん妄有りに有意差を認めた(表2).次に他因子の影響を見るためにロジスティック回帰(多変量解析)を行うと,せん妄の存在(オッズ比〔OR〕16.2, 95%信頼区間〔CI〕3.0-86.4, p=0.006)と独居(オッズ比〔OR〕8.2, 95%信頼区間〔CI〕1.1-63.9, p=0.044)が選択された(表3).また,筆者がせん妄と診断した13名のうち,STAS-J症状版において病棟看護師がチェックしていたのは4名(30.8%)であった.また,選択されたせん妄と独居の患者の転帰と院内死去までの平均入院日数については図2に示した.

本研究は,自宅退院の意向を持つがん入院患者を対象に自宅退院を困難にする要因をパスから得られる情報によって調べた研究である.今後の療養先の意思決定を柱の一つとした当院のパスを用いて,自宅退院を困難にする関連要因を多変量解析した結果,経過中のせん妄の存在と独居であることが要因として示された.
せん妄は,軽度の意識障害を背景に,精神運動興奮,幻聴など多彩な精神症状を伴う病態である11).せん妄の注意力障害や認知の変化から,話の内容が飛ぶ,落ち着きがなく話に集中できない,直前に話していた内容を覚えていないなど周囲とのコミュニケーションを困難にさせ,幻覚や妄想などの症状を含め,周囲にとって対応に苦慮する病態ともいえる12).本研究で経過中にせん妄を認めたのは13名であり,転帰を図2に示した.院内死去8名の平均入院日数は25.38日であり,本研究でせん妄が出現した患者の予後は短く退院困難であったと考えられる.それにはパス導入の対象者が積極的抗がん治療を終了された患者である影響が考えられた.また転帰が自宅以外の11名のうち4名の家族において,自宅での介護困難を表明している.せん妄症状により意思の再確認が困難になり,家族の意向を反映しやすくなり自宅への退院が困難になったことも考えられた.せん妄の存在が自宅退院を困難にする要因と挙げている研究は少ない.緩和ケア病棟から自宅へ退院可能な患者の予測因子の研究7)では,単変量解析では入院3日以内のせん妄について有意差を認めたものの,多変量解析では有意差を認めておらず,せん妄が独立した因子として抽出されていない.その研究におけるせん妄の診断はDSM-IV13)を用い,診療録にせん妄の記載があるものとしているが,精神科医の診断によるものかは不明である.せん妄は訓練された研究者と比較すると,看護師の経験に基づいた評価は見落としやすいとあり14),専門家による判断でない場合は結果に影響したかもしれない.当院でも看護師によるSTAS-J症状版のチェックのみでは見逃しが多いため,当院の今後の課題として,CAM-ICU (Confusion Assessment Medical for the Intensive Care Unit)15)やICDSC(Intensive Care Delirium Screening Checklist)16)のような,せん妄を評価できるツールをスクリーニングに組み込み,早期発見・早期治療に結びつけることである.
本研究で独居は6名で転帰を図2に示した.院内死去3名,自宅退院2名,緩和ケア病棟への転院1名(同居していない家族の意向)である.院内死去された3名の平均入院日数は21.00日であり,入院時より全身状態が不良であったことが結果に影響を及ぼした可能性がある.先行研究では,緩和ケア病棟から自宅退院を可能とする因子としてPSが良好であること,摂食が保たれていることなどが挙げられており8),今後は症例数を増やしつつ,PSなどの項目も前向きに評価する必要性がある.さて,同居者の存在は在宅移行実現に関連するという報告5,6,17)が多い.在宅ホスピスを躊躇する理由についての調査17)では,家族の理解が重要であると指摘している.終末期がん患者の在宅緩和ケアを利用する因子として,家族に関しては家族のより強い介護力を要因に挙げている6).入院中末期がんにおける在宅療養移行実現に関する検討5)では,家族の要因に関し主介護者のほかに副介護者が存在すること,家族にも在宅療養の希望があることとしている.在宅サービス利用に関する研究において,患者が未婚女性であること,副介護者が女性でない場合にサービス利用が必要になるとされている18).本研究では独居であることだけを抽出することになったが,家族の介護力(同居の人数等)まで検討する必要は当然あろう.独居がん終末患者の在宅ケアにおける訪問看護師の研究19)では,訪問看護師は他の多職種に対する調整機能を有し,医療と介護をつなぐ重要な役割を果たしているとしている.当院でも早期からの退院支援部門との連携を通じ,地域の訪問医療,訪問看護などとの連携を積極的に行う必要がある.
ほかに先行研究5,7)では,自宅退院に影響を与える因子について緒言にも挙げたように平均在院日数,症状コントロールなども挙がっている.本研究では多変量解析において,年齢,性別,意思表明までの日数,平均在院日数,疼痛スコア,STAS-J症状版の症状スコアについては自宅退院を困難にする要因としては挙がらなかった.
まず年齢であるが,在宅緩和ケアサービスを利用における論文では,65歳以下のがん患者は在宅緩和ケアサービスを利用しやすいとしている6).本研究では対象患者43名のうち32名(74.4%)が65歳以上であった.本研究の対象が積極的抗がん治療をしない患者であることから年齢が高齢者に偏ったと考えられる.性別では,女性の方が在宅緩和ケアサービスを利用するとの報告6)があるが,ホスピス利用率はわずかに男性が上回っている報告20)や,在宅緩和サービス利用について性別は関係しないという報告21)もある.本研究では自宅退院の転帰について性差は見られなかったが,在宅緩和ケアにおける介護負担についての論文22)によれば,介護負担度において性差は見られないと報告されており,自宅退院にあたっては性別に関係なく介護者の存在の方が関連したと考えられる.意思表明までの平均日数は5.8±4.7日(中央値5日)であり,パス導入10日目(退院支援部門とのカンファレンス)までに35名(81.3%)の本人の意思は確認できている.しかしながら自宅退院できなかった18名のうち7名は家族側の問題(介護の不安など)である.療養場所の意思決定支援については患者だけではなく,どのような介護が負担となるかを聴取し,家族の状況も勘案しながら繰り返し何度も介入する(例えばヘルパーの導入など)ことが重要であると考えられた.入院中の末期がん患者の在宅療養移行に関する論文5)では平均在院日数が短い方が在宅療養移行を実現していたとあるが,その対象は緩和ケア病棟を持つ施設であり全体の平均在院日数は45.7±20.4日であった.本研究における当院の平均日数(19.1±10.1日)と比較すると長い.これは当院が急性期病院であることと関連する.今後は急性期病院,療養型病院など様々な施設形態での検討が必要である.症状のうち疼痛は最大時の痛みも本研究の項目に入れる必要があったかもしれないが,当院のスクリーニングでは最大時の痛みを評価する場合に突出痛かどうかは区別しておらず,疼痛スコア(NRS)に反映されていないため,最大時の疼痛スコアについては本研究の調査項目からは外した.そのため疼痛の苦痛全体を本研究に加味できなかったために要因として現れなかったと考えられる.また疼痛以外の症状は病棟看護師の客観的評価(STAS-J症状版)であり,患者の主観評価が本研究に反映されなかったため要因として現れなかったと考えられる.今後は,症状について患者の主観評価も必要なのではないかと考える.
本研究の限界はいくつかある.第1はパスを導入した患者のみを対象にしたことによる選択バイアスである.パス導入は入院したがん患者の一部であり,より正確な分析のためには症例数を増やし,可能なかぎり全例の患者でパスを導入するのが望ましい.第2に本研究ではパスの内容から把握できる調査項目のみであるということが挙げられる.採血などの検査データや詳細な家族背景などを含めた検討も必要である.第3に本研究は急性期病院である当院のみの調査であり,緩和ケア病棟,療養型病棟,訪問看護ステーションを有するなど様々な施設形態によって結果が変わりうることである.今後は症例数を増やし,多施設共同研究なども視野に入れていきたい.
自宅退院の意向を持つがん患者の自宅退院を困難にする要因として,せん妄の存在と独居であることが示唆された.せん妄については見逃しを防ぎつつ,早期発見・早期治療が重要であり,独居については早期から退院支援部門等との連携が重要である.
本研究の調査にあたり,統計解析に御協力いただいた岸辰一先生に心より御礼申し上げます.