呼吸器超音波検査(US)の所見は①A line(多重反射アーチファクト:胸膜と平行な線状高輝度),②B line(小水滴によるacoustic trap:胸膜から深部に伸びる線状高輝度),③lung sliding(呼吸に合わせ胸膜ラインがスライドする)に代表される.
気管挿管確認のUSは精度が高く,動的snowstorm sign/bullet sign,食道への誤挿管double tract signを参考にする.気胸のUSは広く普及し,lung slidingの消失,B lineの消失,lung pointの存在等を総合診断する.胸水検出能は高く,胸腔内の無エコー域として(膿胸は相対的高輝度域として)描出される.肺実質は壁側胸膜直下は直接観察可能で,肺炎,化膿症,腫瘍,奇形が診断可能である.B lineなどの間接所見により,細気管支炎や肺水腫の診断にも有用とされる.新生児一過性多呼吸では肺胞液の吸収遅延がB lineとして観察され,呼吸の改善とともに所見も改善する.呼吸窮迫症候群は,軽症ではA lineとB lineの混在,重症ではA lineは認めずwhite lungパターンを呈し,サーファクタント投与の判断にも活用できる.
Ultrasound for the respiratory tract has been considered useful in various settings of pediatric practice. Important findings include A lines (linear high-echogenicity lines parallel to the pleura), B lines (lines perpendicular to the pleura), and lung sliding (movement of the pleural line in synchrony with breathing).
Appropriate tracheal intubation is confirmed using the snowstorm/bullet signs and the absence of the double tract sign. Pneumothorax is characterized by the disappearance of lung sliding and B lines, and the presence of a lung point.
Even a small amount of pleural fluid is also detectable. Effusion presents as anechoic fluid in the pleural cavity, while in contrast, empyema has higher echogenicity.
Ultrasound further allows for direct observation of pulmonary parenchyma adjacent to the parietal pleura, enabling detection of conditions such as pneumonia, abscess, tumors, and malformations. Indirect findings such as B lines may also be helpful for the diagnosis of bronchiolitis and pulmonary edema. In transient tachypnea of the newborn, delayed absorption of lung fluid is demonstrated as the presence of B lines. In respiratory distress syndrome, an admixture of A lines and B lines is found in mild cases and a white lung pattern without A lines is found in severe cases. These observations can be applied to determination of the need for surfactant administration.
超音波検査において,観察領域内に空気が介在するとアーチファクトにより観察が困難になることは周知の事実である.そのためこれまでは,空気を大量に含む肺を超音波で観察することは難しいと考えられてきた.肺実質自体は観察困難でも,胸膜の動きや胸膜近傍の病変,含気を失った肺,胸水の存在などは超音波でも観察が可能である.また,超音波の原理を理解し,アーチファクトの影響で正常な肺がどのように描出されるのかを知り,逆にこのアーチファクトを診断情報として利用することで,呼吸器超音波検査は発展してきた.
2011年にNew England Journal of Medicine誌でpoint of care ultrasoundの総説1)が紹介されたことを契機に呼吸器超音波検査に注目が集まり,特に集中治療領域において有用性が広く認知され,普及が進んできた.小児においても新生児集中治療室(NICU)や小児集中治療室(PICU),救急などの現場において有用性が高いと考えるが,まだ広く認知されているとは言えない.
本稿では呼吸器超音波検査の経験が浅い小児科医,画像診断医を対象として,呼吸器超音波検査に関する基本原理から臨床応用まで,実臨床で得られた画像所見を提示しながら概説する.
超音波装置はプローブから超音波を出して,体内で反射して戻ってきた超音波をプローブが受信し,それを電気信号に変換して画面に表示する.超音波は,空気中や水中でも伝搬し,対象物に当たると境界面で反射する.その反射は,二つの物質の音響インピーダンスの差が大きいほど顕著で,その境界面はより高輝度に描出される.通常の体の構造物の音響インピーダンスは1.3~1.7であり,最も大きい骨でも7.8であるのに対し,空気は0.0004と10,000倍近い差がある.このため,空気との境界面で超音波はほぼ100%反射する.従って,超音波は胸膜と含気の多い肺実質を境に反射されるため,肺自体は観察できず,胸膜は線状の高輝度として描出される.
2. 機器設定と観察法 1)使用するプローブ浅部にある胸膜を中心に観察する際は,高周波リニア型が適している.一方,深部にある肺実質や胸水などを観察する際は,コンベックス型またはセクタ型を用いる方がよい.特に新生児においては,対象が小さいため,ホッケー型やマイクロコンベックス型など小さいプローブを用いると操作しやすい.
2)画像調整プリセット肺の観察に適したプリセットがあらかじめ設定されていれば,それを選択する.設定のない機種の場合は,軟部組織のプリセットで代用する.いずれも,観察部位に合わせて深度や焦点は適宜調整する.
3)観察体位と観察部位超音波はプローブ直下の情報しか得られないため,解剖学的に肺のある位置を認識し,両肺をまんべんなく観察する.観察順序に決まりはないが,気胸を疑えば前胸部から,胸水を疑えば側胸部から,と想定される疾患・病態にあわせて観察をすすめていく.LichtensteinのBLUE(bedside lung ultrasound in emergency)プロトコールでは,片肺を前胸部,側胸部,後側胸部の3か所に分け,さらに上下に分けた計6か所を観察することが提唱されている.このプロトコールは,それぞれの部位において後述するlung slidingやA line,B lineなどの有無を素早く検索し,救急現場において呼吸不全の原因精査をアルゴリズムに従って行う手法である2).
3. 基本走査法3)まずはじめに,プローブは肋骨の走行に直交するように当てる.音響陰影により認識が容易である肋骨をあえて描出し,肋骨の間に,高輝度な線状の胸膜を同定し,観察することが重要である.二つの肋骨を結ぶ線が羽を広げたコウモリのように見えることから,この像はbat signと呼ばれ,呼吸器超音波検査の基本画像となる(Fig.1).肋骨の走行に沿った断面では,胸膜に似た線状高輝度は,筋膜や骨表面,A lineなどさまざま存在する(Fig.2).初学者にとってはbat signのように肋骨をあえて描出することにより,肋骨表面の深さと胸膜面の深さの違いを容易に確認することができるため,胸膜を見誤ることがない.一方で,肋骨があると肋骨の音響陰影により,その深部の情報が得られないため,bat signを見つけ胸膜を同定した後は,プローブを90度回転させ,肋骨の走行に沿った断面でも観察する必要がある.
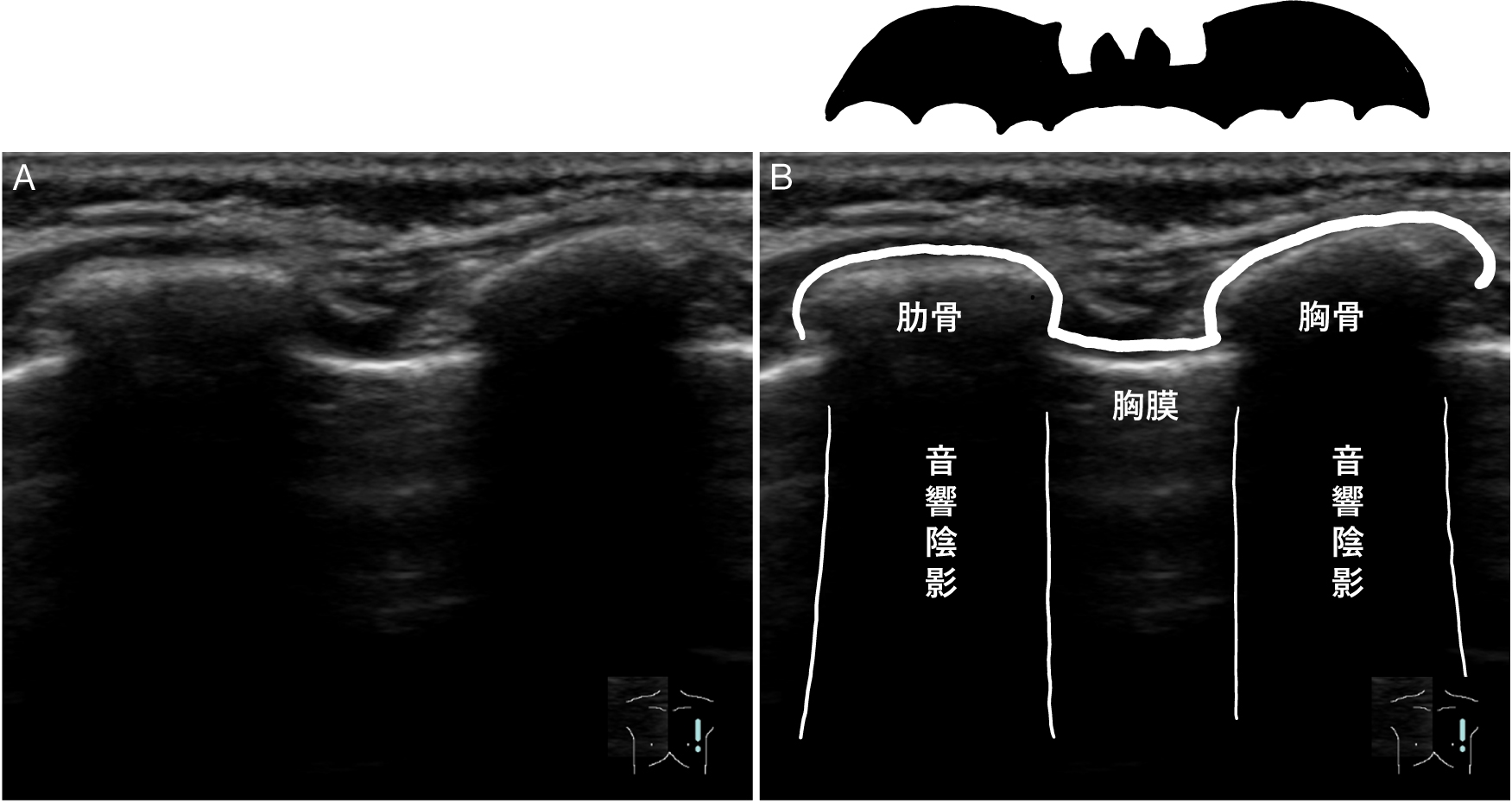
a)左前胸部,肋骨の走行に直行する断面
b)肋骨の下には音響陰影が認められ,肋骨の間に高輝度な線状の胸膜が同定できる.
二つの肋骨を結ぶ線(白い太線)がコウモリが羽を広げた姿に似ていることからbat signと呼ばれる.
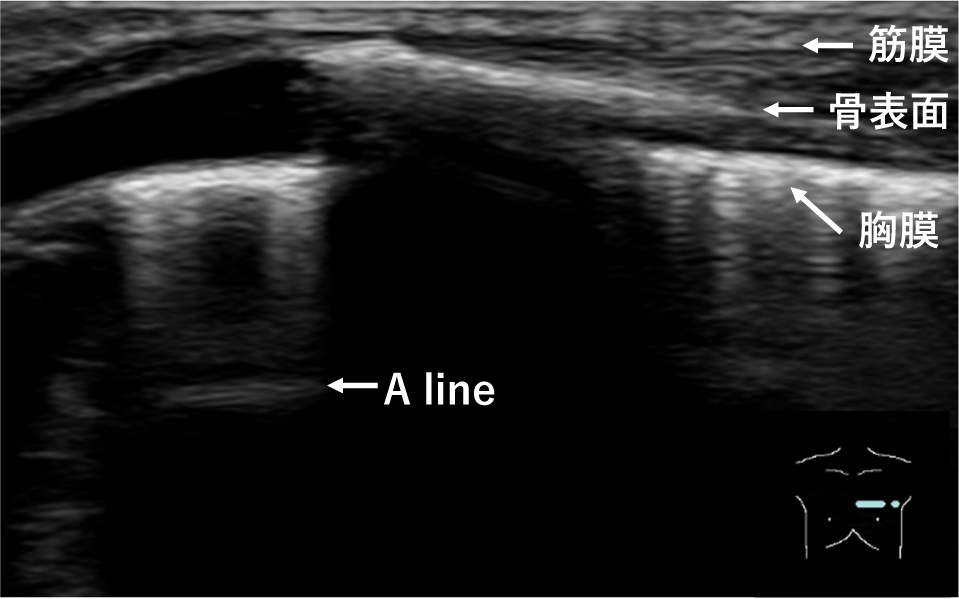
胸膜に似た線状高輝度は,筋膜や骨表面,A lineなどさまざま存在する.
習熟すればすぐに胸膜を同定できるようになるが,初学者にとっては基本画像であるbat signで胸膜を同定する方が容易である.
また,胸郭には肋骨と胸骨とを連結する肋軟骨が存在する(Fig.3)4).音響インピーダンスの大きい肋骨と異なり,肋軟骨は超音波を透過するため低~無エコーに描出され,音響陰影は伴わない.そのため,肋軟骨下は胸膜ラインが観察可能である(Fig.4).さらに小児の場合,低年齢であるほど骨化が未熟で軟骨成分が多いため,骨による音響陰影の影響を受けにくい反面,bat signの目印となる骨化した肋骨による音響陰影が生じない.そのため,小児呼吸器超音波検査を施行する場合は,超音波上の正常軟骨像を把握しておくことが肝要である.
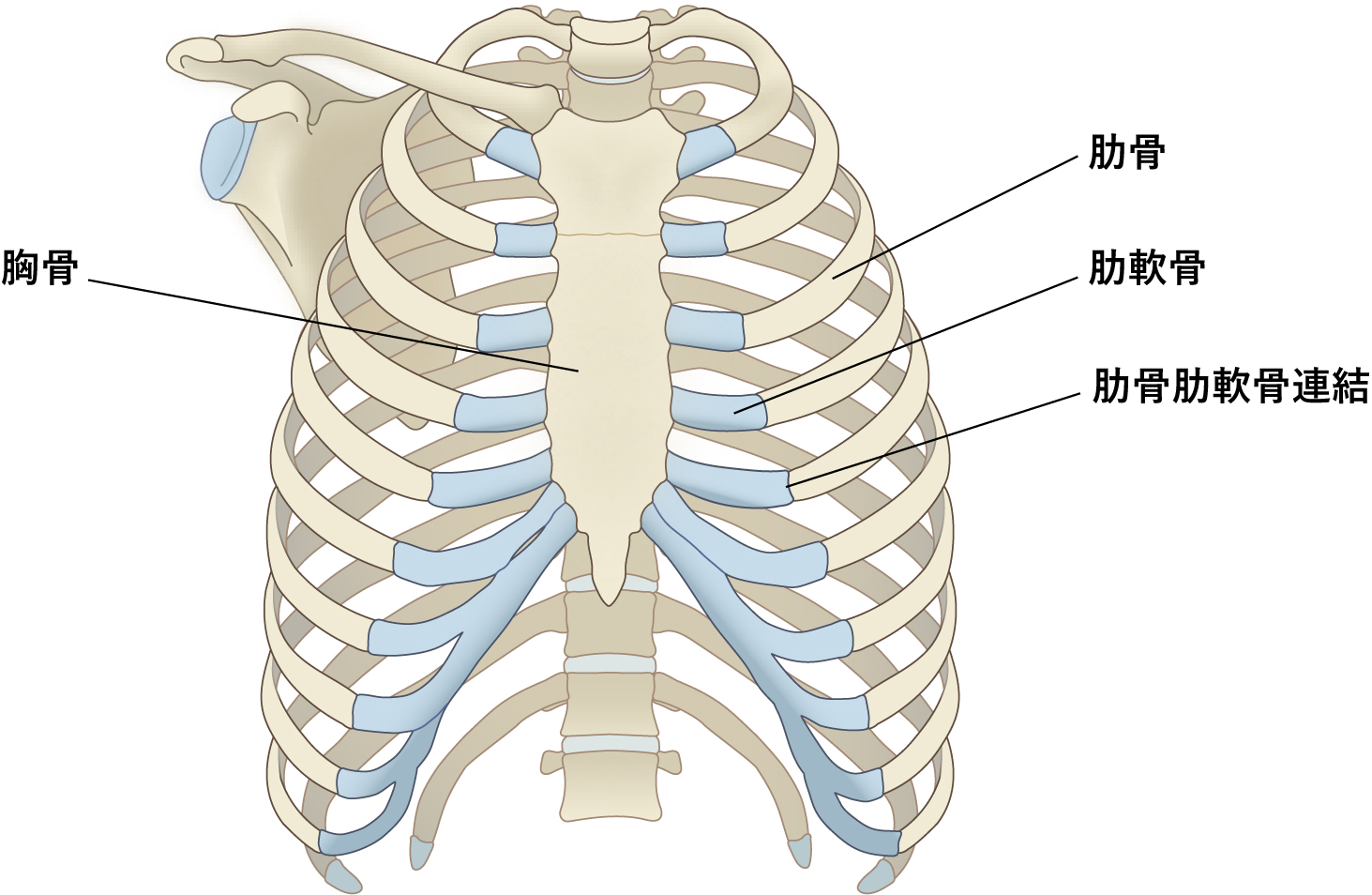
胸郭には,肋骨と胸骨とを連結する肋軟骨が存在する.小児の場合,低年齢であればあるほど骨化が未熟であり,肋骨部分の軟骨成分が多い.
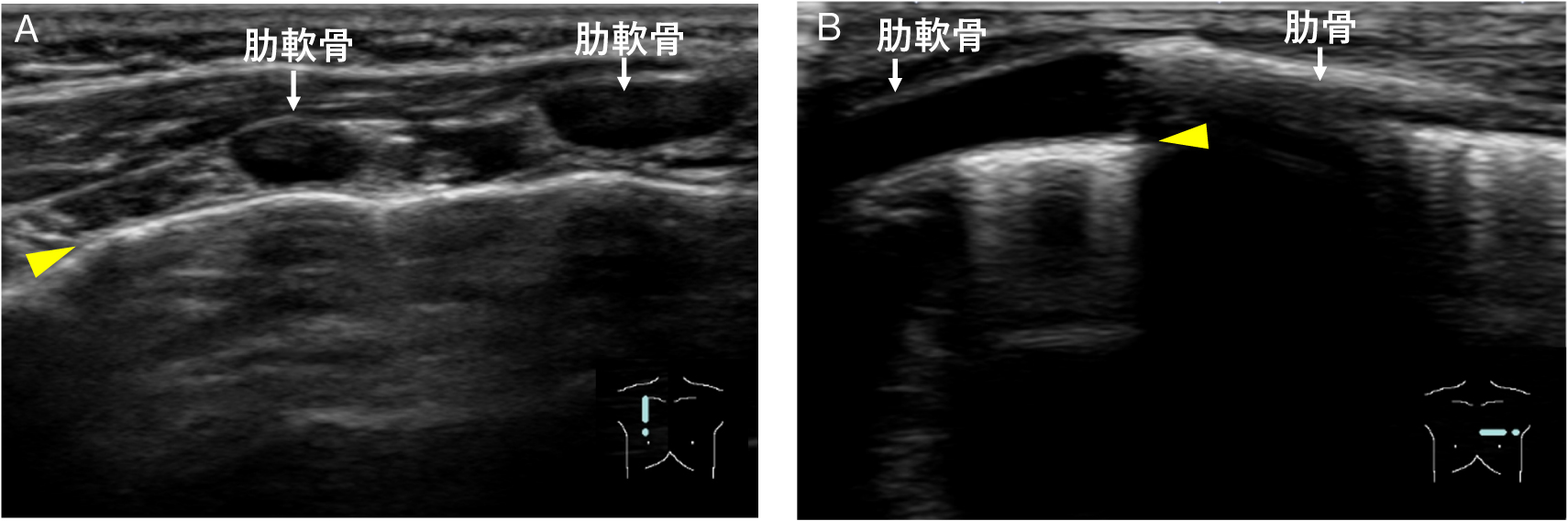
A:右傍胸骨部,肋軟骨に直行する断面
B:左傍胸骨部,肋軟骨に沿った断面
肋軟骨は超音波を透過するため低~無エコーに描出され,音響陰影は伴わない.そのため,肋軟骨下は胸膜ライン(黄色矢頭)が観察可能である.
*AとBは別症例.
基本となる超音波画像所見をTable 1にまとめた.これらのうち使用頻度の高いものを以下に概説する.
| 超音波検査所見 | 説明 |
|---|---|
| Aライン | 含気良好な肺で認められる.プローブと胸膜との間で生じる多重反射.気管支喘息や気胸でも観察される. |
| Bライン | 胸膜ラインから垂直方向へ減衰せずに伸びる,高輝度な線状アーチファクト.気胸があると臓側胸膜が胸壁から離れるため,臓側胸膜直下から生じる Bラインが消失する. |
| Lung sliding | Lung slidingとは,壁側胸膜に対する臓側胸膜の呼吸性の動きであり,呼吸に伴って胸膜ライン上で左右に往復する.気胸があるとlung slidingが消失するが,巨大ブラや癒着胸膜,片肺挿管などでも消失する. |
| Lung pulse | 心拍動が肺を介して胸膜へ伝達され,胸膜ラインが心拍動に同期しながら拍動する所見.気胸があると臓側胸膜が胸壁から離れるため,lung pulseが消失する. |
| Lung point | 気胸があると胸膜が接する部位と接しない部位の境界で,lung sliding が出現・消失を繰り返す. |
| Seashore sign | 正常肺の動きをMモードで観察した所見.胸膜上は呼吸性変動が極めて少ないため直線状に,胸膜下の肺実質は呼吸性変動があるため頼粒状になる. |
| Stratosphere sign/barcode sign | 気胸を呈する肺のMモードの所見.肺実質の呼吸性変動がないため胸膜下も胸膜上と同じように直線状の像を呈する. |
| Curtain sign | 呼気時に描出される横隔膜下の肝臓や脾臓が吸気時に肺で一部隠れるように観察される所見.胸水などで肺の含気が低下すると,curtain signが消失する. |
| Spine sign | 腹腔内の実質臓器経由でしか観察できない脊椎が,胸水を介して横隔膜より頭側でも観察できる所見. |
| Sinusoid sign | Mモードで認められる所見.胸水内で肺が呼吸性に収縮・拡張する様子がサインカーブ状の高エコー域の臓側胸膜の動きとして認められる. |
健常肺には含気があるため,プローブから発生した超音波は胸膜でほぼ100%反射し,反射波はプローブ面にて,再び反射するといった反射の反復により,多重反射アーチファクトが生じる.これにより,深部に胸膜ラインと平行な線状高輝度が描出され,これをA lineとよぶ(Fig.5).A lineはプローブ面から胸膜ラインまでの距離と等間隔に繰り返し現れ,深部では減衰して見えにくくなる.気胸では壁側胸膜直下が空気でみたされることで超音波が100%反射されるようになることで,A lineはより明瞭に描出される.
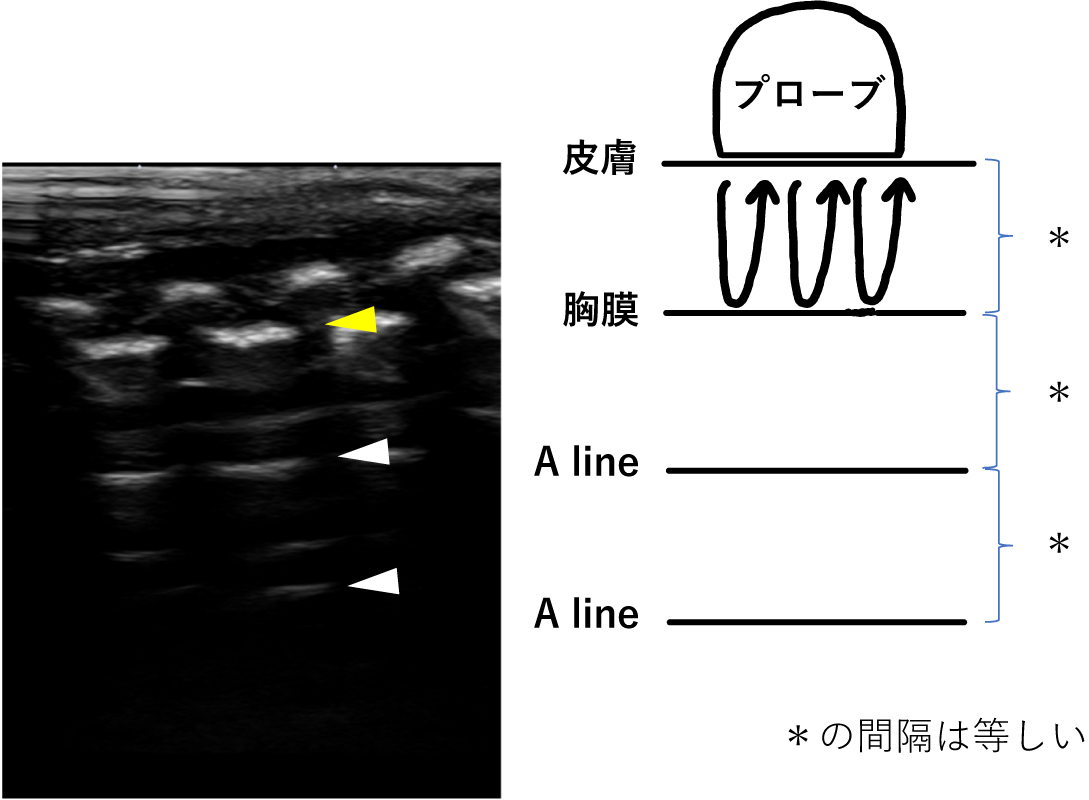
プローブからでた超音波は胸膜面でほぼ100%反射し,プローブ面に戻り,再び反射する.この繰り返しにより,多重反射アーチファクトが生じ,深部に胸膜ラインと平行な線状高輝度が描出される.これをA lineと呼ぶ.A lineはプローブ面から胸膜ラインまでの距離と等間隔に繰り返し現れ,深部では減衰して見えにくくなる.
B lineとは,胸膜ラインから発生し,深部に伸びる線状高輝度である(Fig.6).Lung slidingと同調して動く.B lineも多重反射によるアーチファクトの一種であるが,発生機序はA lineと異なる.胸膜直下にある小さな水滴内で,超音波がtrapされ,内部で反射を繰り返すacoustic trapという現象により生じると考えられている5)が,その発生機序はまだ完全には解明されていない.

胸膜ラインから発生し,深部に伸びる高輝度線状陰影が観察できる.
発生機序は解明されていないが,B lineも多重反射によるアーチファクトの一種と考えられている.
B lineは正常肺でも観察されるが,肋間に3本以上のB lineが存在する場合は,multiple B linesと呼ばれる異常所見である.肺水腫や肺の炎症性変化があると顕著に観察され,主に小葉間隔壁や肺胞内に液体が貯留することで生じると考えられている3).B lineの本数の増加や癒合の程度,認められる範囲によって,fused B lines,diffuse B lines,white lungなどと呼ばれる.
3)Lung sliding呼吸運動により,胸膜ラインが画面の左右にスライドする様子をlung slidingと呼ぶ(Movie 1).Lung slidingでスライドしているのは臓側胸膜である.Lung slidingは①肺が呼吸運動によって動いていること,②臓側胸膜まで超音波が到達していることを示す所見である.つまり,lung slidingが観察できない場合は,①その部位が換気されていない状態,②臓側胸膜より浅い部位に空気などがある状態(気胸や皮下気腫など)が考えられる.
Lung sliding
呼吸運動により,胸膜ラインが画面の左右にスライドする.
前述したB lineがLung slidingと同調して動く様子も観察できる.
Download Video心臓の拍動に応じて,胸膜ラインが振動する所見である.Lung slidingよりも動きは小さい.心電図モニターや脈拍触知などにより,心拍と胸膜の動きの同期が確認できれば,さらに判断しやすくなる.Lung pulseもlung slidingと同様に,臓側胸膜まで超音波が到達していることを示し,気胸の否定に有用である.一方,lung slidingとは異なり,呼吸運動の有無とは無関係な動きであり,基本的には片肺挿管(気管支挿管)や分離肺換気中など,非換気状態の肺がある場合に明瞭に観察される.
5)Seashore sign, stratosphere sign/barcode sign(Mモード)Mモードを用いて,肺の動きを表した所見である.胸膜ラインより浅部の軟部組織は動きがほとんどないため,線状の画像を呈し,海の波(sea)のように見える.胸膜ラインより深部は呼吸により動くため,ノイズによって砂浜(shore)のように見える.胸膜ラインを境目に海と砂浜のように描かれるためseashore signと呼ばれる(Fig.7).一方で気胸があると,胸膜直下の空気に動きがないため胸膜ラインでの境目がなくなり,薄い層が連なっているように見える.これを空気が層状に重なる成層圏(stratosphere)に例えて,stratosphere sign/barcode signと呼ぶ.
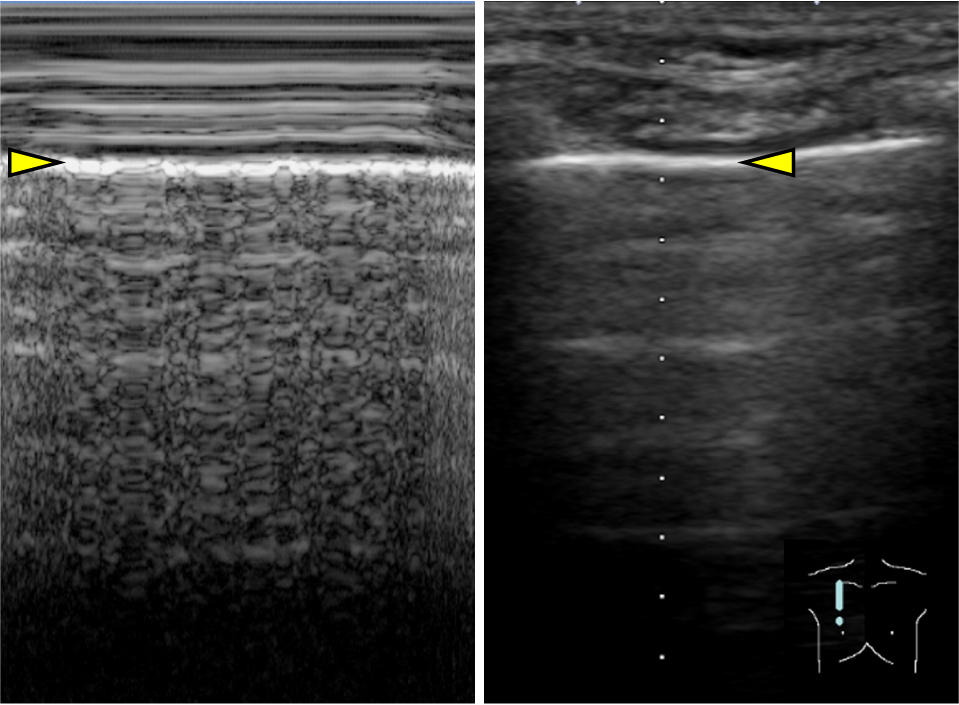
カーソルは胸膜に合わせる.胸膜ライン(黄色矢頭)より浅部は線状を呈し,胸膜ライン(黄色矢頭)より深部はノイズとなる.胸膜ラインを境目に海と砂浜のように描かれる.
気管挿管の確認において,最も信頼性が高いのは呼気終末二酸化炭素分圧(ETCO2)とされているが,肺塞栓症,心停止などの症例では,ETCO2が正しく表示されないことが知られている.成人領域では,日本蘇生協議会(JRC)蘇生ガイドライン2020の中で,胸骨圧迫中の気管チューブの気管内への挿入確認として,状況によっては超音波検査を使用することが推奨されている.小児領域でも気管挿管確認のための超音波検査については,極めて高い精度が報告されている6).
気管と食道を描出するには,胸骨上縁(頚切痕)の位置にリニアプローブを置き横断像を描出する方法が一般的である(Fig.8A).食道に気管チューブが挿入された場合は,食道内にもう1つ気管のような管腔構造が観察され,double tract sign と呼ばれる(Fig.8B)7).このdouble tract sign が確認されなければ,適切に気管挿管が施行されていると判定することが一般的である.この確認方法には動的方法(リアルタイムに確認する)と静的方法(手技前後に確認する)があり,現時点では診断精度の差は指摘されていないため,それぞれの長所と短所を理解しながら使い分けると良い.動的方法において,気管内に気管チューブが正常に挿入された瞬間に見られる所見は,snowstorm sign(Movie 2)やbullet signと表現される7).
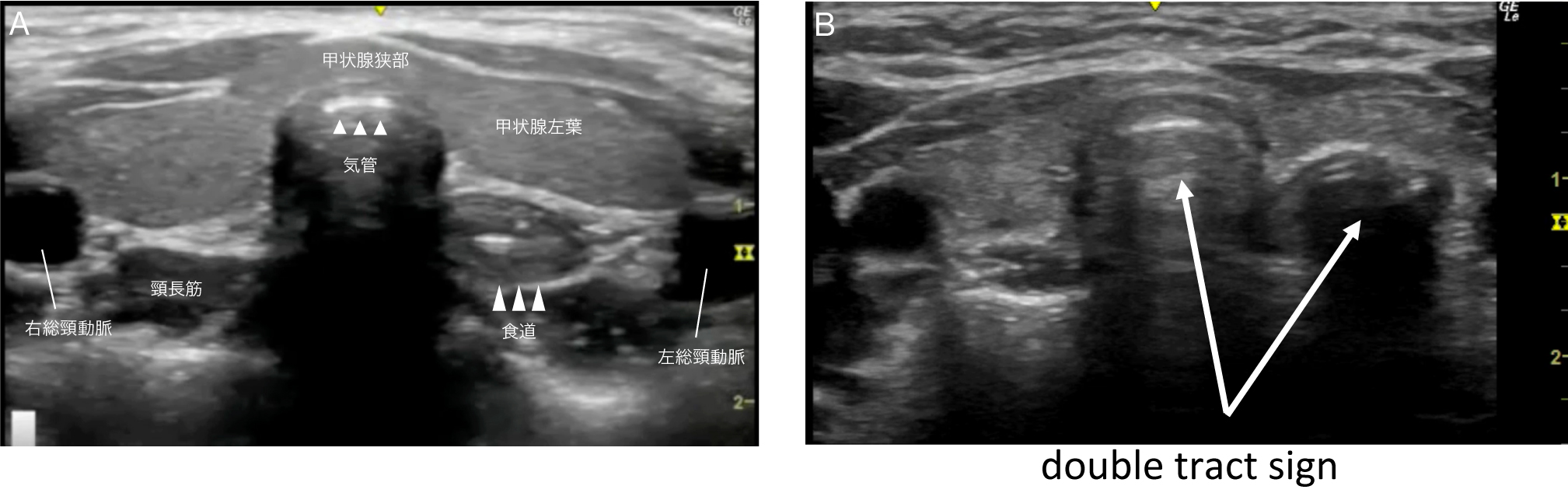
A:正常.気管表面で超音波ビームがほとんど反射するため高輝度なラインとして気管が描出される.一般的に食道は粘膜構造を伴う扁平な組織として気管の左背側に位置する.
B:食道挿管.食道内に気管チューブが留置されると食道内にもう1つ気管のような管腔構造が観察される(→:double tract sign).
気管挿管の超音波所見
食道内に変化が見られないことと,気管内に気管内に気管チューブがリアルタイムに挿入されていること(snowstorm sign)を確認する.
Download Video小児の気管挿管関連の超音波検査の話題として,上記のほか,適切なチューブサイズを選択するための超音波検査や,気管チューブの深さを評価するための超音波検査についても,それぞれ麻酔・集中治療領域で研究が進み,その有用性が示されている8,9).
2012年に開催された肺超音波検査についての国際会議によりInternational Recommendationがまとめられ,気胸診断の肺超音波検査の有用性とその診断までのアルゴリズム(Fig.9)が提唱された10).
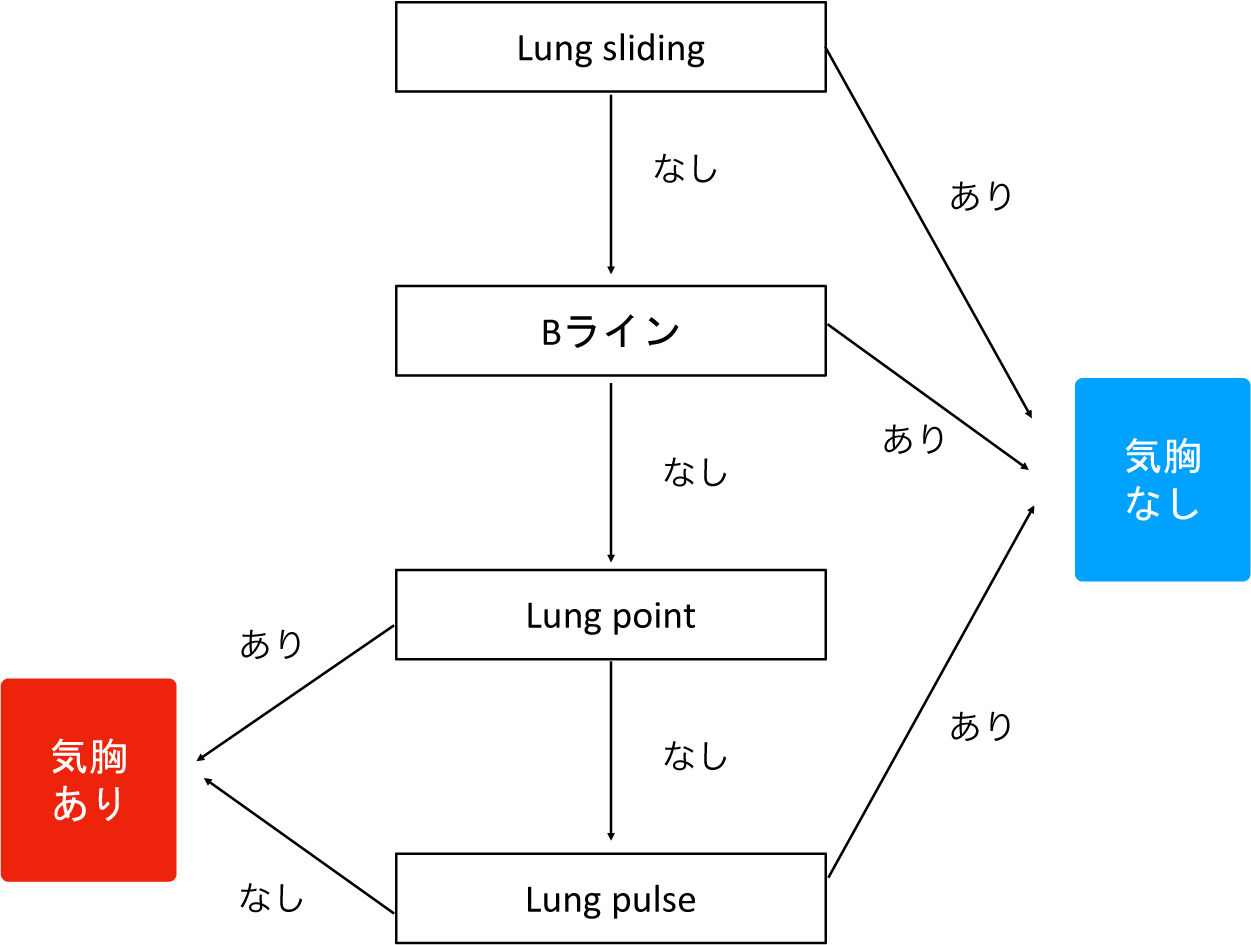
Lung sliding消失は胸膜癒着,巨大ブラ,慢性肺疾患などでも見られ,Bライン消失は正常肺や慢性肺疾患でも見られる.巨大な気胸ではlung pointが見られないこともある.気胸診断は総合的に判断することが重要である.
臨床的には,2000年代から外傷患者における“FAST(Focused Assessment with Sonography for Trauma)”に気胸の評価を加えたeFASTが普及しており,成人領域では気胸診断に対する肺超音波検査の精度は仰臥位単純X線検査よりも優れていることが示されている11).小児患者を対象とした研究は多くはないが,新生児領域では極めて高い診断精度が報告されている12).
気胸を診断するための超音波検査では,仰臥位の患者の第2–3肋間鎖骨中線にプローブを置き,bat signを描出する.Lung slidingの消失(Movie 3),B lineの消失,lung pulseの消失,またはlung pointの存在(Movie 4)を総合してプローブを当てた領域の気胸を診断する(各用語はTable 1を参照).また,診断の補助としてMモード画像所見(Fig.10)も気胸診断の根拠となるため,特に小児では積極的に使用して良いだろう.
気胸の超音波所見(Lung slidingの消失)
壁側胸膜と臓側胸膜との間に空気が存在するため,呼吸に伴う臓側胸膜の動きが見られない.
Download Video気胸の超音波所見(Lung point)
肋骨の走行に沿った断面での描出.胸膜と接する境界部分で,lung slidingが出現と消失をくりかえしている.
Download Video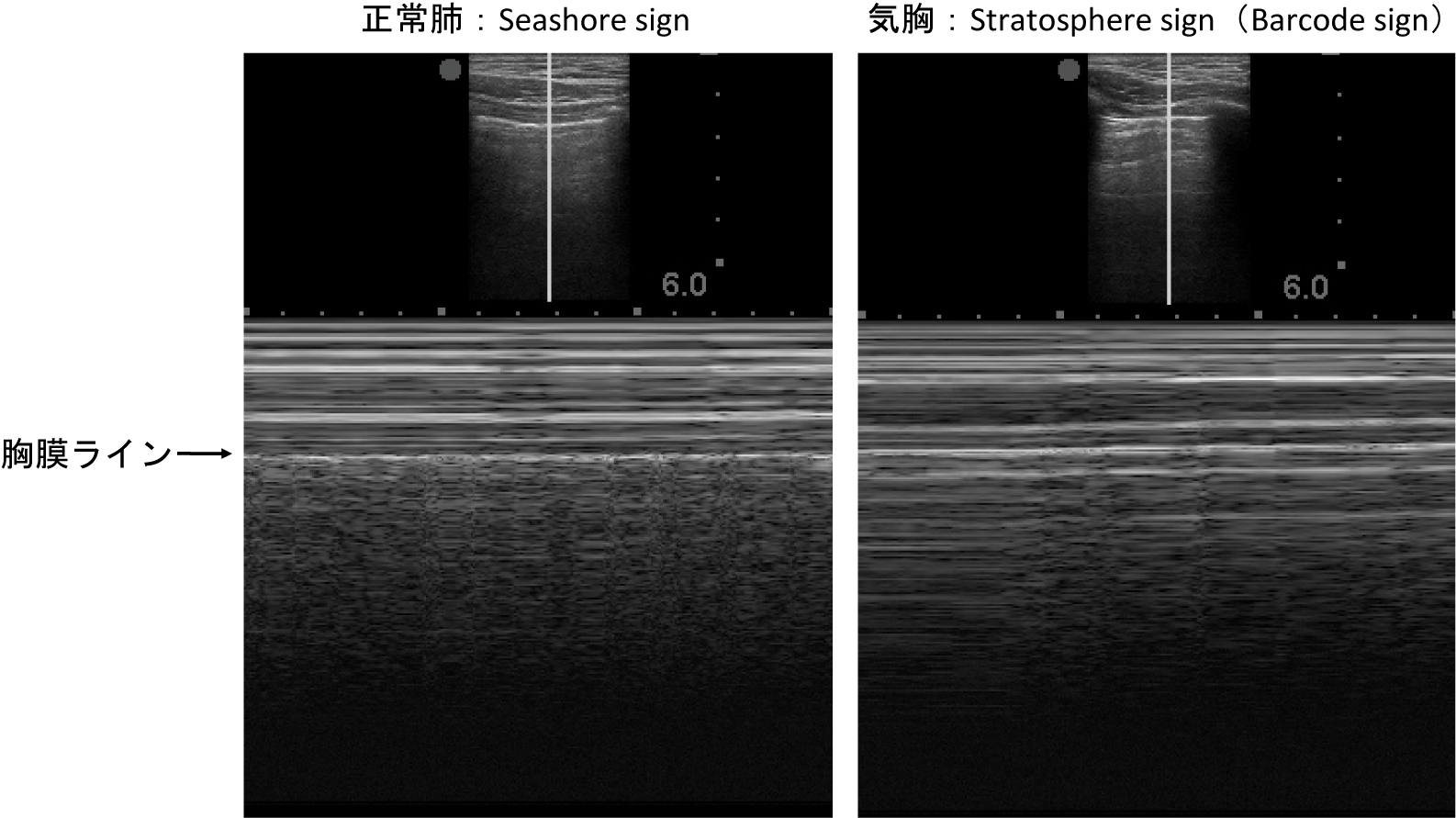
胸膜上は呼吸性変動が極めて少ないため直線状となる.一方,胸膜下は,正常肺では呼吸性変動により頼粒状に,気胸では呼吸性変動がないため直線状となる.前者は海岸の砂浜になぞらえてseashore sign,後者はstratosphere signまたはbarcode signと呼ばれる.
胸水貯留に対する超音波検査は,胸水貯留の診断及び胸腔穿刺の補助に用いられており,先に示したInternational Recommendationでも有用性が示されている10).成人領域では胸水検出のための超音波検査は胸部単純X線検査よりも優れていることが示されており13),小児領域でもその有用性は言うまでもない.
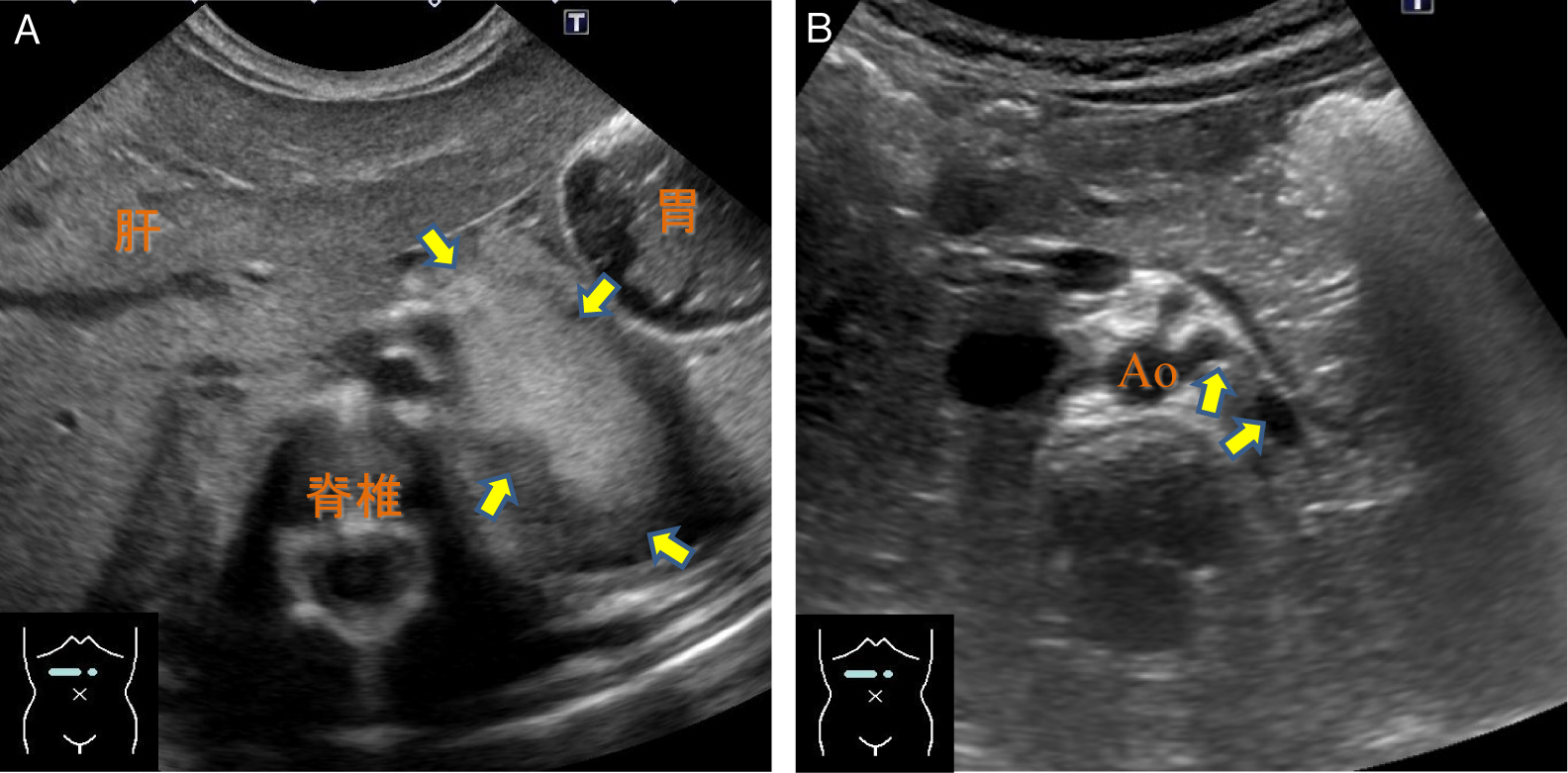
胸腔を観察するにはまず横隔膜,肝臓,脾臓,胸膜を確認するが,胸水が貯留している場合,正常で見られるはずのcurtain signは消失し,胸水は胸腔内の無エコー域として描出される(Fig.11).Mモードで確認できるsinusoid signや,貯留した胸水を通して脊椎が横隔膜より頭側でも描出されるspine sign(Fig.11)も併用して診断できる.
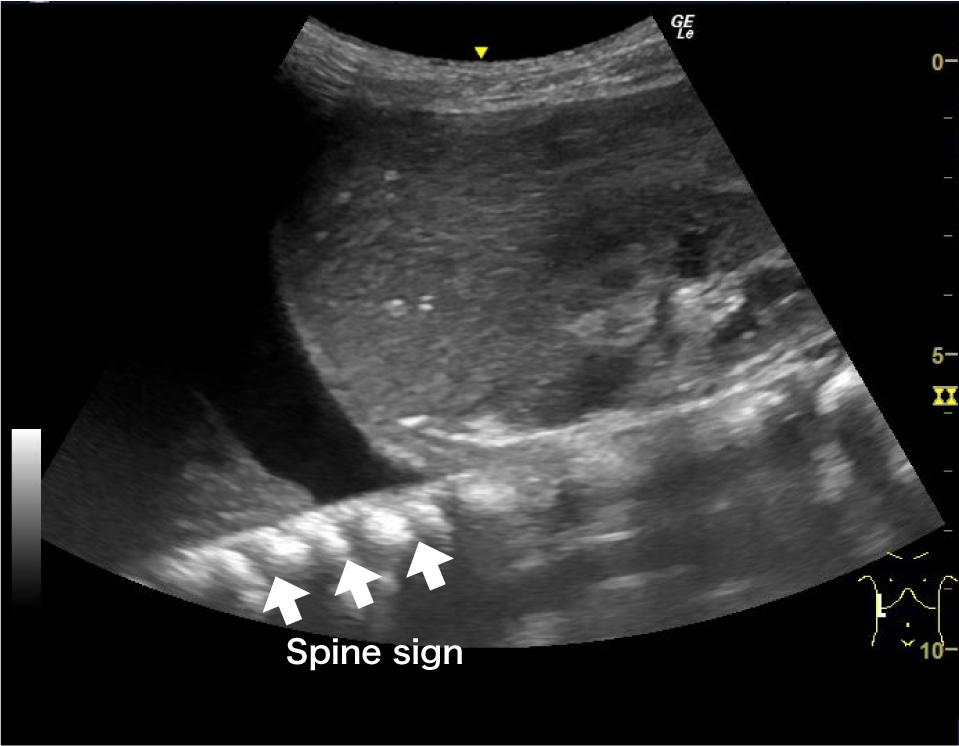
通常脊椎は腹腔内の実質臓器経由でしか観察できないが,胸水貯留があると胸水を介して横隔膜より頭側でも観察できる(→:spine sign).
膿胸の際の胸腔内液体貯留は,胸水が低輝度を示すのに対して,相対的に高輝度を示す.その他の所見として,細胞性沈澱物を伴う,被包化される傾向にある,隔壁形成が目立つ,重力に抗した分布,胸膜肥厚を合併するなどの傾向がある(Fig.12A).しかし肺炎随伴胸水との鑑別は,超音波所見のみからは困難な場合が多い.胸膜外膿瘍とは壁側胸膜の位置により鑑別可能である(Fig.12B).
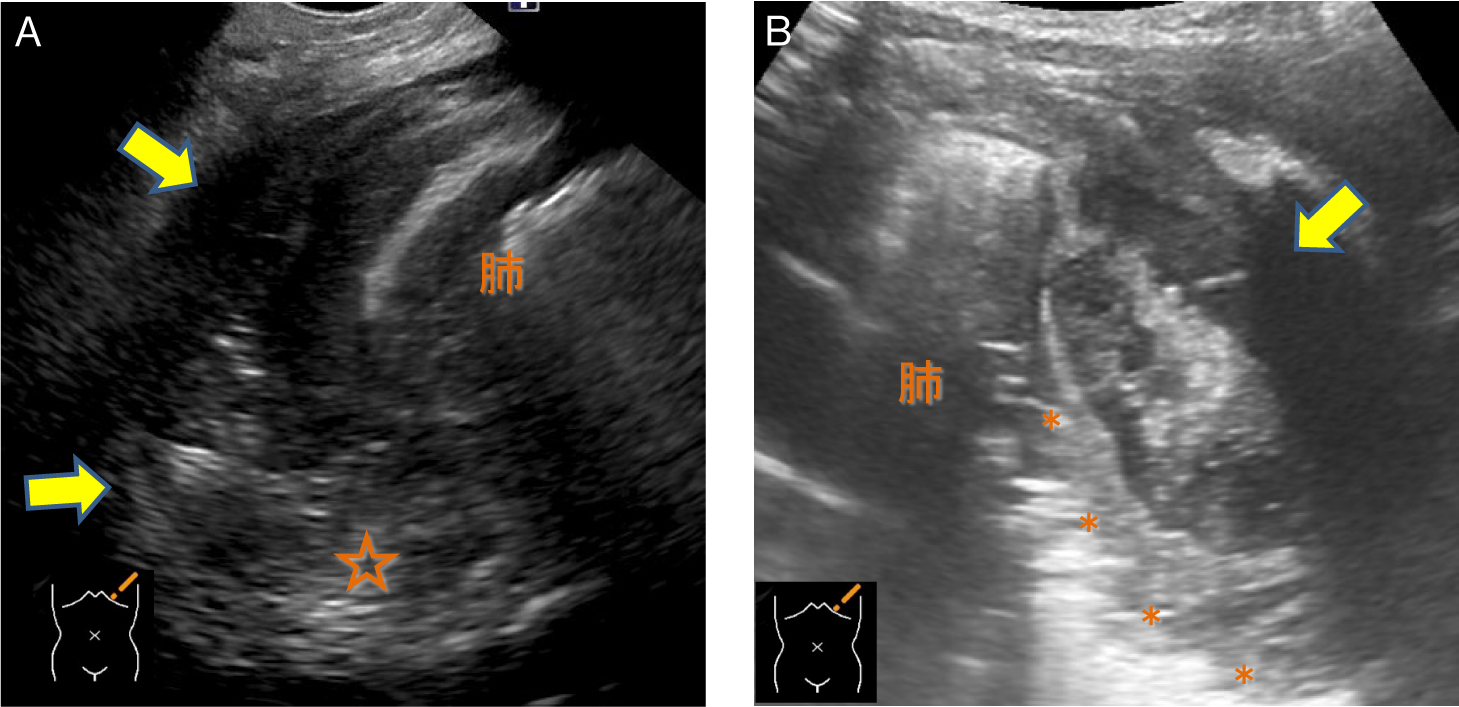
A:臓側胸膜と壁側胸膜の間に不均一な高輝度を呈する液体貯留が認められる(→).背側には細胞成分を示唆する沈澱物が認められる(☆).胸壁外膿瘍(B→)とは胸膜の位置(*)で鑑別可能であり,この部分でlung slidingが確認できる.
肺実質病変に対して実臨床に応用される画像診断法は単純X線写真とCTが中心であり,臨床応用されてから歴史が浅い超音波の果たすべき役割は定まっていない.肺実質の超音波所見には,含気のない肺における直接所見と,含気のない肺におけるアーチファクトを利用した間接所見がある.
1. 無気肺超音波ビームは組織音響インピーダンスの差により含気のある肺を通過することができず,肺自体は描出されない.しかし含気のない肺実質は,壁側胸膜と接していれば観察可能である.
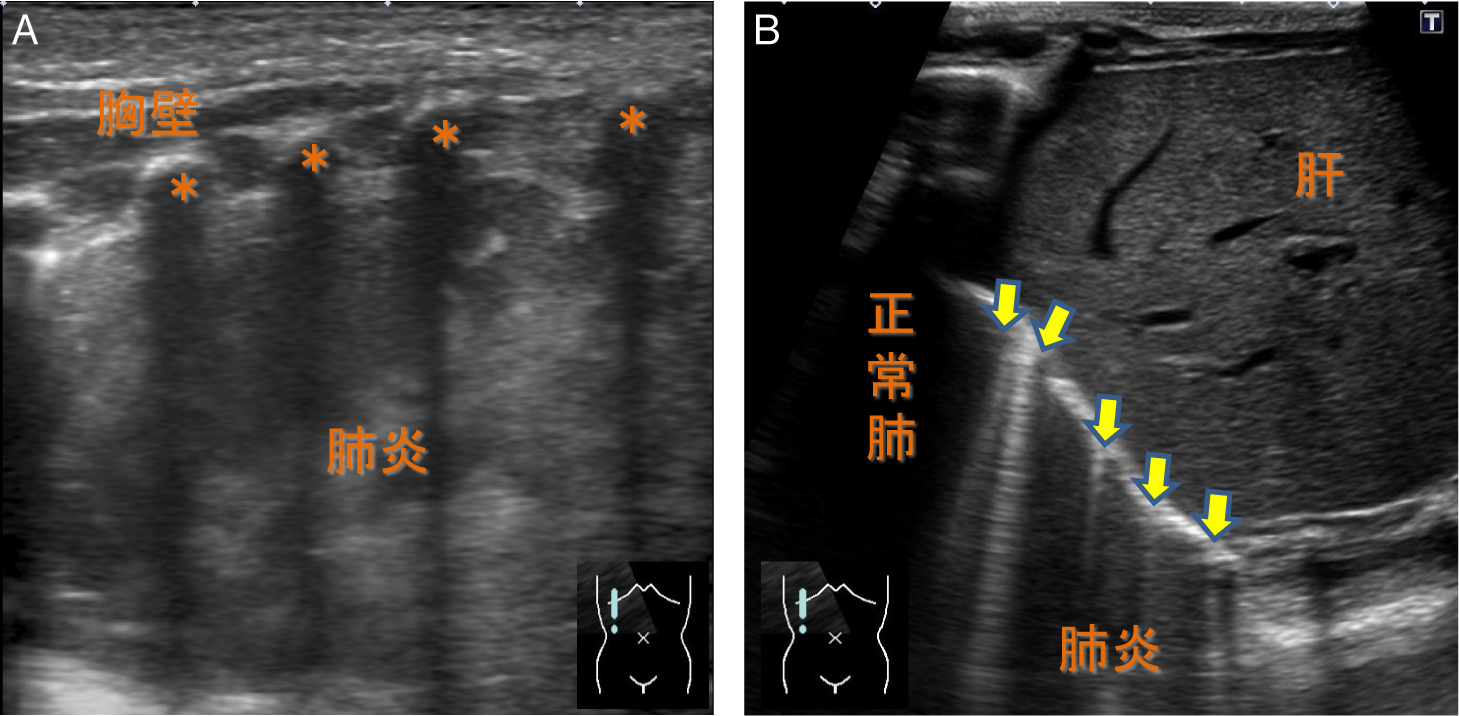
含気を失った肺実質は低輝度に観察される(Fig.13A).内部には血流を有する肺動脈と肺静脈が描出され,カラードプラやパワードプラなどの血流イメージで明瞭となる(Fig.13B).旧来の機器では肝臓様(hepatization)あるいは組織様(tissue-like)と例えられた.内部に含気を有する気管支は高輝度構造として描出され,air bronchogramと表現される(Fig.13C).分泌物などが貯留して含気がない場合には,fluid bronchogramと呼ばれる.
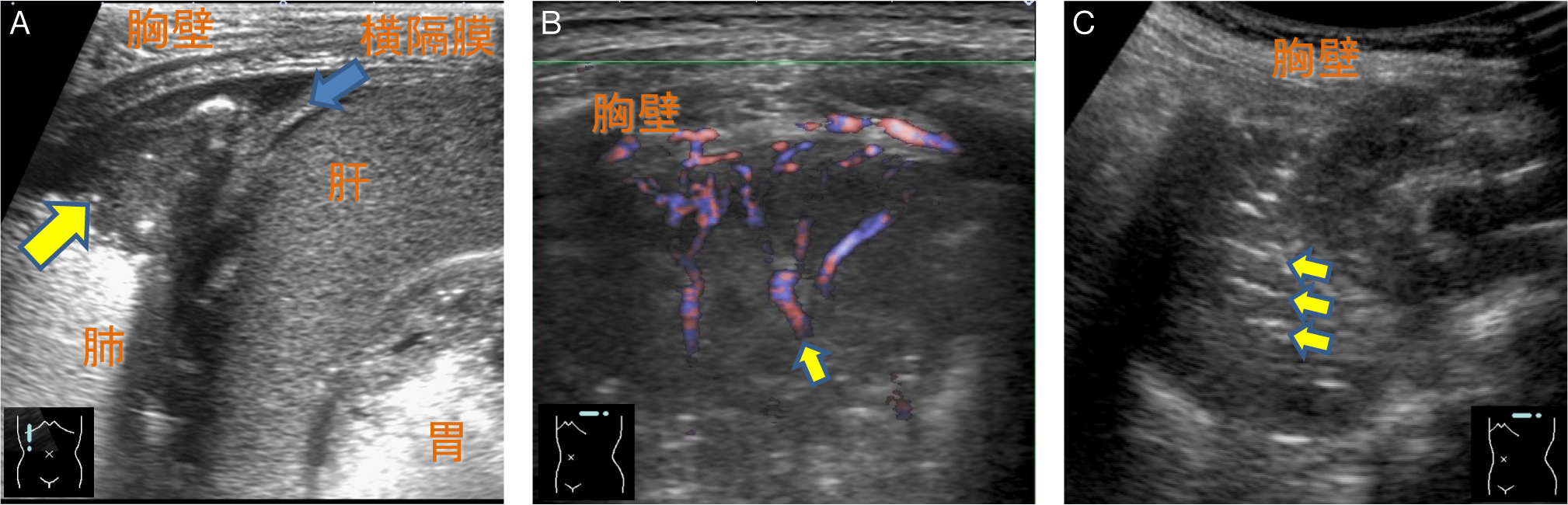
A:肋骨横隔膜角の肺野が含気を失って低輝度に描出され(→),内部の構造が認識可能である.中枢側の肺野には含気が認められる.B:血流イメージで肺動脈と肺静脈が描出される.C:気管支内部には含気があり,高輝度に描出される(→:air bronchogram).
小児肺炎の診断において,単純X線写真と超音波でモダリティーとしての診断能を比較する検討は,置かれた環境により有用性が大きく左右される.胸壁からの超音波アプローチで到達し得ない領域の局所的病変では,超音波の検出能が劣るのは自明である.他方,ある一定の環境下では,小児肺炎に対する超音波の有用性は明らかである.医療資源の乏しい地域,災害時,COVID-19パンデミック状況下などで高い有用性が報告されている14–16).
肺炎と無気肺との鑑別は,超音波所見のみからでは困難な場合が多い.無気肺と同様に含気を失った肺が描出される(Fig.14A)と同時に,非区域性分布,浸出物等の貯留による膨隆傾向や胸水など随伴所見の有無などが参考になる場合がある17).また間接所見として,多数のB lineが描出されることがある.1肋間隙に3本以上のB lineが観察される場合にmultiple B linesと呼び,肺内に過剰な水分を含んだ病態とされる(Fig.14B).成人での検討が小児にも応用可能であるのか不明であり,また多重反射(乱反射)に立脚した画像所見は機器の進歩により変容する可能性があり,間接所見を過度に信頼するには慎重であるべきと考える.
A:含気を失った肺が低輝度に描出される.*肋骨
B:別症例.右肺底部に多数のB lineが描出される(→:multiple B lines).肺内の過剰水分を示唆する間接所見とされる.
一部に起炎微生物による画像所見の違いを検討した論文もあるが18),現時点では原因微生物の特定までは困難である.
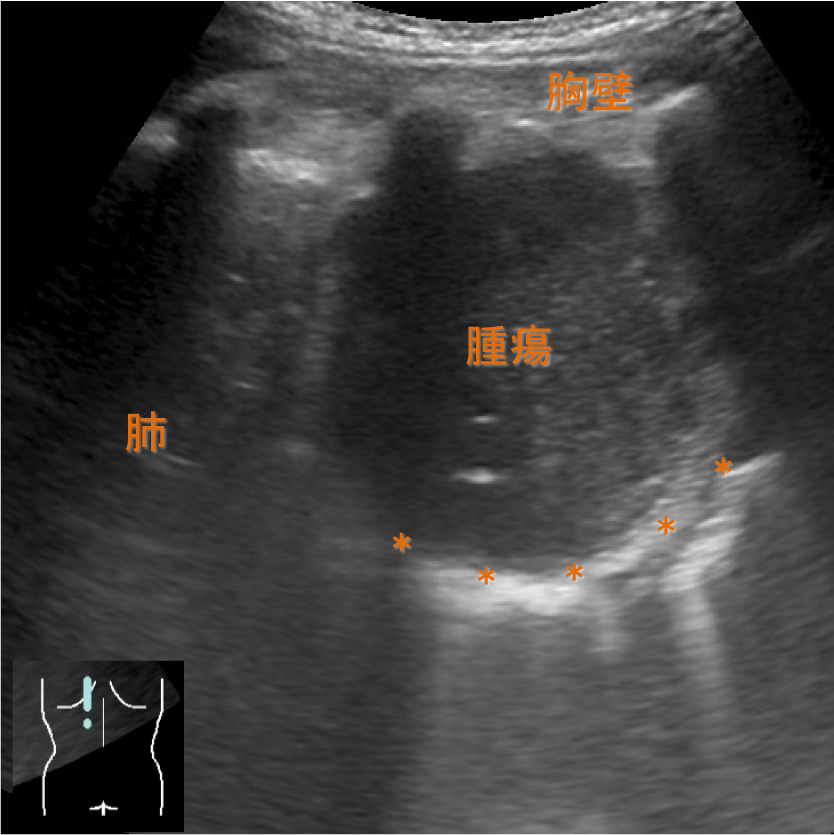
3. 肺化膿症・肺膿瘍急性肺炎から肺化膿症に進行した場合,肺内に占拠性病変様の血流を伴わない低輝度領域として描出される(Fig.15)19).時に液状の流動性,空洞形成によるair-fluid levelが認められる.肺化膿症から膿胸への進展が明瞭に描出される場合がある.肺化膿症は超音波で描出された場合には診断に有用であるが,含気のある肺に囲まれている場合には病変が描出されず,病変の否定には有用でない事実に留意する必要がある.

肺内に占拠性病変様の低輝度領域が描出され,肺化膿症の所見である(→).この部分には血流やair bronochogramは描出されない.
乳児RSウィルス性急性細気管支炎で,多数のB line(multiple B lines)やそれらの癒合(confluent B lines),胸膜下コンソリデーションが診断に有用と報告されている20).スコアリングシステムを用いた検討では,予後予測にも超音波が有用であるとされる21).
5. 肺腫瘍肺腫瘍は胸膜に接している場合には超音波で描出可能である(Fig.16).小児では成人型肺癌はまれで,胸膜肺芽腫の占める割合が高いため22),肺腫瘍を疑う場合には超音波検査を積極的に施行すると有用である.胸壁に発生する神経芽腫やEwing肉腫ファミリー腫瘍とは,壁側胸膜やlung slidingの位置から鑑別可能である(Fig.17).

胸壁・胸膜に接して巨大な充実性腫瘍が認められる(→).内部に血流を伴い,胸膜とは明確な弁別が困難であり,胸膜肺芽腫が疑われる所見である.
胸壁腫瘍と肺腫瘍との鑑別には,壁側胸膜の位置が参考になる.胸壁由来の神経芽腫では,胸壁と腫瘍との間には胸膜が介在せず,腫瘍と肺との間に介在している(*).Lung slidingはこの部位で描出される.
先天性肺気道奇形(congenital pulmonary airway malformation; CPAM)は,肺実質に嚢胞様の形成異常を呈する先天性疾患である.区域性に病変が存在することが多く,超音波での描出が可能な疾患である23).出生直後には内部は肺液で満たされており,嚢胞様の低輝度病変として描出される(Fig.18).気道が開存している場合や,Kohn孔やLambert管により出生後は徐々に含気が見られるようになり,超音波では描出困難となってくる.
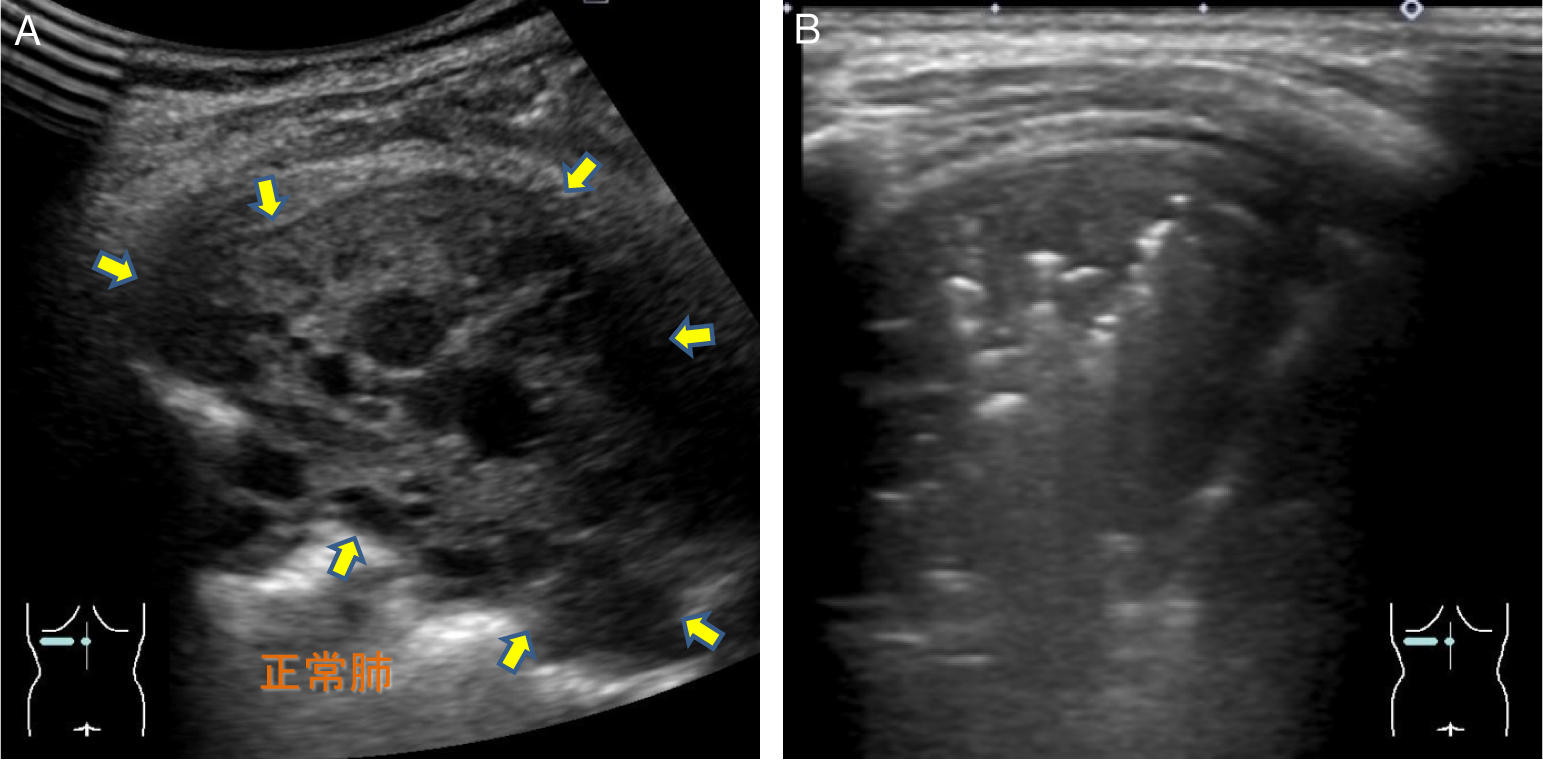
A:出生直後は内部が肺液で満たされているため,内部に嚢胞様構造を伴う低輝度病変として描出される(→).B:出生後は徐々に含気が見られ,air bronchogramが出現している.
肺分画症は中枢気管支との直接交通はなく,側副路による交通が確立されなければ含気のない肺区域として描出される.大循環(主として腹部大動脈)から動脈血流を供給されることが特徴であり,超音波で異常血管を直接描出することが可能である(Fig.19).
A:中枢気管支との直接交通を欠き,側含気のない肺区域として描出される(→).腹部大動脈から直接分岐する異常血管が描出されている(→).
心原性肺水腫の診断にB lineの顕在化が有用と報告されている.その他に,肺出血,肺動脈血栓塞栓,肺梗塞,間質性肺炎などに対する肺超音波所見が報告されているが,小児における有用性はまだ確立されていない.
胎児肺は肺胞液で満たされており,子宮収縮や産道の通過,また自発呼吸の確立などで肺胞液は排泄・吸収されていく.子宮内から子宮外へと環境が変わることで,肺内では“respiratory transition”という劇的な変化が起こる24).そのため新生児に対する肺超音波では,正常か異常かの判断や,異常所見の解釈が乳児期以降の小児とは大きく異なる.
1. 健常新生児健常新生児における“respiratory transition”の過程を肺超音波検査で経時的に観察した研究25)では,生後10分まではwhite lungパターンを認めていたが,10分以降ではB lineパターンが主であったと報告している.その後は経時的に肺胞液がクリアランスされることでA lineが主体になっていくと思われるが,respiratory transitionの過程で肺の間質圧が低下するのは生後4時間以降であると考えられており25),この肺超音波検査の研究でもA lineが主体になるのは生後4時間以降であり,従来の報告を裏付ける結果であった.
生後の肺胞液のクリアランスには分娩様式や児の成熟度合いも影響する.具体的には自然分娩と比べて帝王切開の方が,そして在胎週数がより若い方が,肺胞液のクリアランスは不良である.生後に呼吸障害を伴わない症例でB lineがいつまで遷延するかを在胎週数および分娩様式で検討した研究26)では,自然分娩で出生した正期産児であれば生後1週間以内にB lineは消失するが,帝王切開で出生した児では1週間以降でもB lineが残存し,また週数が若いほどより長期に残存するという結果であった.
2. 新生児一過性多呼吸出生後の肺胞液の吸収遅延が本態であり,液体成分の貯留が肺超音波検査ではB lineとして観察される.時間経過とともに肺胞液が吸収されることで呼吸状態は改善していくが,呼吸状態と相関して肺超音波検査の所見も同様に改善していく27).
新生児一過性多呼吸では,肺の構造的な理由で下肺に肺胞液が貯留しやすいと考えられている28).つまり肺胞液がクリアランスされた上肺ではA lineが主体になり,下肺ではB lineが主体となり,その境界をDouble lung pointと呼称されている(Fig.20)28).しかし個人的には,この所見は残存した肺胞液の量に依存すると考える.
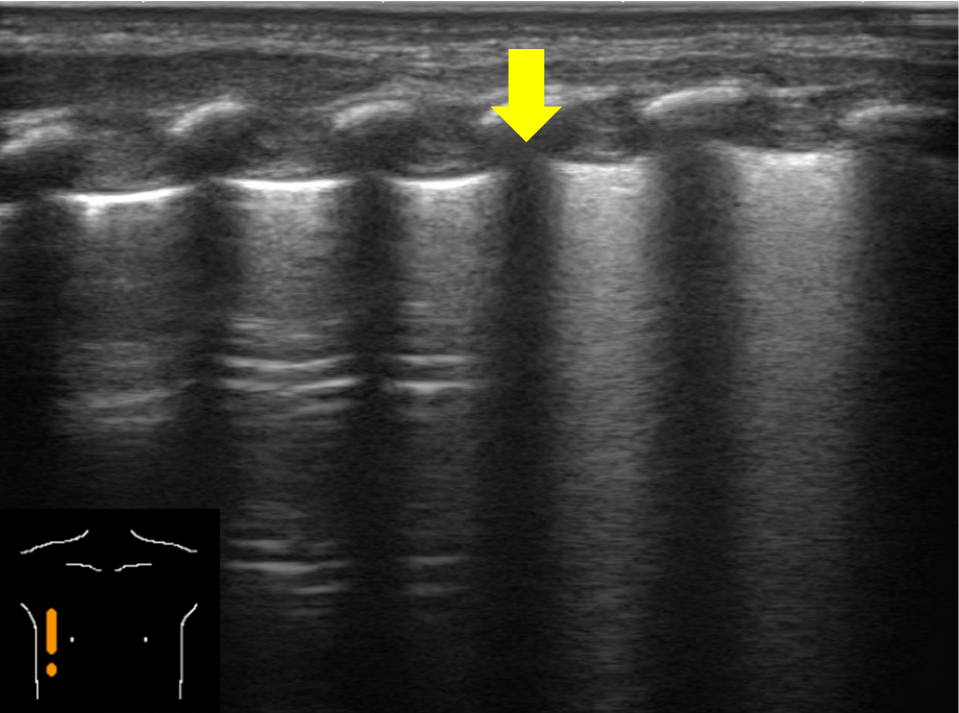
含気が保たれる上肺はA line優位であり,肺胞液が残存した下肺はB line優位であり,その境界をdouble lung pointと呼ぶ(→).
呼吸窮迫症候群の軽症例では肺胞内のわずかな含気を反映したA lineと,間質の液体成分貯留を反映したB lineが混在する.サーファクタント補充療法を要するほどの重症例では肺胞は虚脱し含気を認めないため,A lineは一切認めず,white lungパターンを認める(Fig.21).

肺胞内の含気が完全に消失し,全肺野でびまん性にwhite lungパターンを認める.
近年,欧米より肺超音波検査はサーファクタント投与の判断にも有用であると報告されている29).しかし欧米と日本ではサーファクタント投与の基準が異なる30)ため,欧米の報告を本邦で採用するのは困難であると考える.本邦ではサーファクタント活性の指標となるマイクロバブルテストや胸部単純写真でサーファクタント投与を判断する管理が主流であるが30),肺超音波検査はそれらの検査と相関する結果を得ることが可能で,本邦の管理においてもサーファクタント投与の判断に活用できると考える31).
サーファクタント投与により肺胞が開くことで含気が改善するが,肺超音波検査はその経時変化の評価にも活用できる.有効例では投与後2時間にはwhite lungパターンが改善し,その後徐々にB lineが消失し,12時間経過する頃には正常肺と同等の所見になる(Fig.22).肺超音波検査はベッドサイドで安全かつ簡便に繰り返し可能であり,治療介入後の経時変化の評価にも有用である.
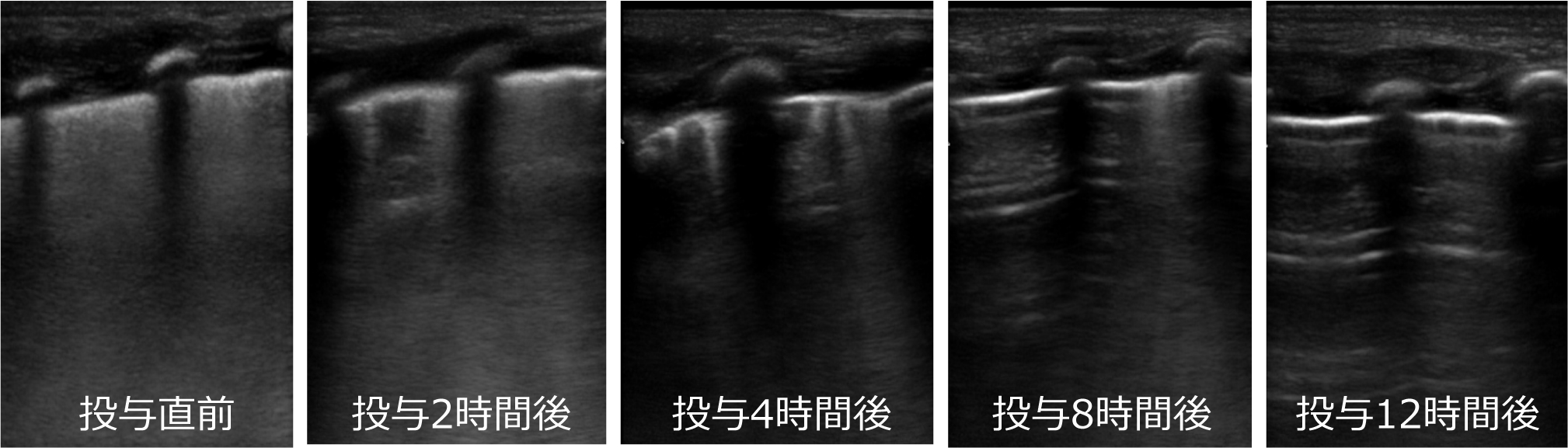
在胎29週で出生した症例.サーファクタント投与前は全肺野でびまん性にwhite lungパターンを認めていたが投与2時間後にはwhite lungパターンが改善し,その後はB lingが徐々に消失し,12時間後には正常肺と同等の所見であった.
新生児気胸においても肺超音波検査は診断に有用である.上述したように生後早期の新生児の肺は肺胞液が残存しており,また新生児は基本的に仰臥位で過ごしているため,小児・成人とエアリークの溜まり方が特徴的である.新生児が気胸になった場合,エアリークは体幹の前方から貯留し,エアリークが増えるとともに側胸部に広がっていく.Lung pointやMモードでのstratosphere sign(barcode sign)/seashore signの見え方は小児と同様である(「胸腔」の章「1.気胸」の項を参照).
新生児の気胸診断のゴールドスタンダードは単純写真であるが,肺超音波検査のほうがより短時間で診断が可能である32).慣習的にトランスイルミネーターが気胸の診断に活用されているが,感度・特異度・陽性的中率・陰性的中率いずれも肺超音波検査のほうが優れていると報告されている33).
肺超音波検査は臨床応用されてからまだ日が浅く,年齢に応じた正常所見の変化や,疾患ごとの病的所見に関してもまだ確立されていない.しかし被ばくを伴わず非侵襲的であり,ベッドサイドで繰り返し施行でき,リアルタイムで所見が得られる利点がある.今後は機器のコンパクト化や画像判断の人工知能(AI)化などにより,さらなる発展が期待されている.
数多くの小児科医,画像診断医が超音波プローブを手にして小児患者に向き合うことにより,さらなる知見の集積が期待される領域である.
本論文で用いた画像の一部は,東京都立小児総合医療センター検査科生理機能検査質の検査技師・超音波検査士諸氏により得られた画像であり,ここに深謝致します.
本論文は4名の著者により分担執筆され,全著者が同等の貢献度である.総論は富所由佳,気道と胸腔は竹井寛和,肺実質は河野達夫,新生児は星野雄介がそれぞれ執筆し,河野達夫が全体の構成とまとめを担当した.