2023 年 39 巻 2 号 p. 90-96
2023 年 39 巻 2 号 p. 90-96
胎児肺疾患に対する画像検査の第一選択は超音波検査である.MRIを補完することによって診断の他,合併奇形の評価も行い分娩体制や治療方針に有益な情報をもたらす.撮像シークエンスはT2強調像の高速撮像法が基本となる.正常な肺の成熟に必要な条件は,適度な胸郭の広さ,適度の羊水量,胎児の呼吸様運動,そして十分な肺液である.超音波検査やMRIで肺の容積や体積が測定できる.MRIでは,胎児肺の発育や成熟度の評価に肺の容積の他,信号強度を評価する.近年,MRI拡散強調像のADCによる胎児肺の成熟度の評価が始まり,胎児肺成熟のbiomarkerとして期待されている.日々,MRI機器や撮像技術が進歩しており,より正確な術前診断や予後予測可能な胎児MRI診断法が待たれる.今回は,現在の胎児肺疾患に対するMRIの検査法,主な疾患を概説する.
Ultrasound (US) remains the modality of choice for routine antenatal pulmonary imaging. Fetal magnetic resonance imaging (MRI) is a valuable complementary tool when US is inadequate or gives unclear results. The purpose of fetal MRI is to confirm US findings or acquire additional findings.
The primary MRI techniques used are single-shot fast spin echo (SSFSE) or balanced steady state free precession (bSSFP). These rapid pulse sequences can reduce fetal motion artifacts.
MRI is also useful for the evaluation of pulmonary abnormalities. The respiratory function of the newborn is dependent on sufficient lung volume, sufficient fetal lung fluid, and fetal breathing movements. The MRI assessment of fetal pulmonary growth and maturation consists of two diagnostic elements: lung volume and lung signal intensity. Measurement of ADC (apparent diffusion coefficient) in cases with pulmonary abnormalities will be investigated in future work.
Herein, we describe our technique for fetal MRI and illustrate some important and high frequent fetal pulmonary diseases.
胎児肺疾患に対する画像検査の第一選択は超音波検査(US)である.USで診断が難しい場合や更なる情報が必要な場合にMRIが適応となる.MRIを補完することによって診断の他,合併奇形の評価も行い分娩体制や治療方針に有益な情報をもたらす.ただし,胎児MRIは動きながらの検査のため必ずしも良好な画質が得られるわけではない.妊婦への負担も考慮し短時間で有益な情報を得るためには,検査前に産科,小児科,外科,技師とのディスカッションが欠かせない.
胎児肺疾患に対するMRIの検査法,主な疾患を概説する.
MRI検査による胎児への障害報告はなく,どの時期においても施行可能である.しかし,磁場や電磁波によって生じる発熱,温度上昇,発生音などが胎児に及ぼす影響については十分には解明されていない.実際,器官形成期である第1三半期間(妊娠0週から13週)における検査については慎重な判断を要する.また,この時期では胎児が小さく超音波検査所見に追加できる鮮明な画像が必ずしも得られない.
2. 撮像法羊水や脳脊髄液が髙信号を呈し,組織コントラストが良好なT2強調像が基本となる.動いている胎児を撮像するため動きに強く,短時間で撮像可能な高速撮像法のsingle-shot fast spin echo(SSFSE)法を用いたhalf-fourier acquisition single-shot turbo spin echo(HASTE)等やbalanced steady state free precession(bSSFP)法を用いたtrue fast imaging with steady state precession(True FISP)等を併用する.T1強調像の撮像にはspoiled gradient echo(GRE)法のfast low-angle shot(FLASH)等を用いる.胎便を含んだ腸管は高信号を示し,肝は軽度高信号を示す.最初に,胎盤,羊水,胎児全体を含めた冠状断像で全体像を把握する.肺は基本的な冠状断像,横断像,矢状断像の3方向を撮像する.撮像範囲は肺の他,腹部臓器(横隔膜ヘルニアには必須),合併奇形評価に頭部や四肢(合併奇形の評価)も含める.
3. 撮像体位仰臥位が基本であるが,無理な場合は左側臥位で撮像する.撮像時間が長くなると妊婦の負担が増えるので当院の検査時間は30分以内としている.
肺の発育は組織形態学的に胎芽期(embryonal stage;胎生3–6週),偽腺様期(pseudoglandular stage;胎生6–16週),管状期(canalicular stage;胎生16–28週),終末嚢期(saccular stage;胎生28–36週),肺胞期(alveolar stage;胎生36週から生後4歳)の5つのステージからなる.肺の成熟は全肺で同時に進行するのではなく頭側の方が尾側領域より早く成熟する.管状期には,間質内の毛細血管形成が最も盛んに行われる.間質は徐々に減少しII型肺胞上皮がサーファクタントを産生する.終末嚢期では,間質成分はさらに減少し,初期の肺胞が分割される.肺胞期は成熟した肺胞数が増加する時期である.肺胞壁の間質は十分薄くなる1).
正常な肺の成熟に必要な条件は,適度な胸郭の広さ,適度の羊水量,胎児の呼吸様運動,そして十分な肺液である.
呼吸様運動は17週前後から明瞭になり,その後規則正しい呼吸パターンになっていく.羊水は妊娠初期から存在し週数とともに増加し,32週前後で最大となる.羊水産生は主に胎児尿であり,その他,肺液の分泌が羊水の成分となる.したがって羊水量は主に胎児の尿産生と胎児の嚥下運動により均衡が保たれている.肺液はおよそ26から28週に十分となる.
超音波検査で様々な肺容積測定法がある2).L/T比(肺胸郭断面積比),LHR(肺断面積児頭周囲長比),o/e LHR(observed to expected lung are to head circumference ratio;患児のLHRを,その在胎週数での健常児のLHRの平均値で割ったもの),3Dによる体積測定などがある.胎児MRIによる肺容積測定も普及している.
2. 正常肺の信号強度胎児の肺の信号強度はT2強調像で26から28週にかけて低信号から高信号に変化していく(Fig.1)3).この時期は呼吸様運動が安定し,肺液が十分となり,間質が薄くなる時期に一致する.肺は高信号となり肺血管が肺門から末梢に向かって索状,線状の低信号として同定できる.胸腺は中等度信号,心臓は低信号,肝は低信号,胃は高信号を示す.肺の高信号の客観的評価として冠状断像の同一画面で肺と肝とに同じ大きさのROIを設定し信号強度比を測定する方法がある(Fig.2).信号強度比は磁場強度や撮像条件,ROIのサイズによって異なる.我々の施設では肺/肝信号強度は2.0以上を高信号の目安としている.28週以降の肺が低信号で血管影が同定できない場合は肺低形成を疑い,客観的評価として肺/肝信号強度を測定している.2001年頃よりMRI拡散強調像のADCによる胎児肺の成熟度の評価が始まり,胎児肺成熟のbiomarkerとして期待されている4).canalicular stageとsaccular stageを通してADC値が変化するのは肺の実質成分が減少し,fluid-filled spaceが増えることによると推測されている5,6).肺の成熟は肺尖部が早く,ADCは部位により異なる5).しかし,拡散強調像は動きによるアーチファクトに弱く,胎児の呼吸様運動や心拍の影響を受ける.胎児肺の面積は小さく信号強度は低い.磁場強度が高いと信号強度はあがるもののアーチファクトは増えてしまう.今後,測定時期,測定部位,測定面積,測定断面,b値の設定,等を検討し,非侵襲的な肺の成熟度評価法となることに期待する.
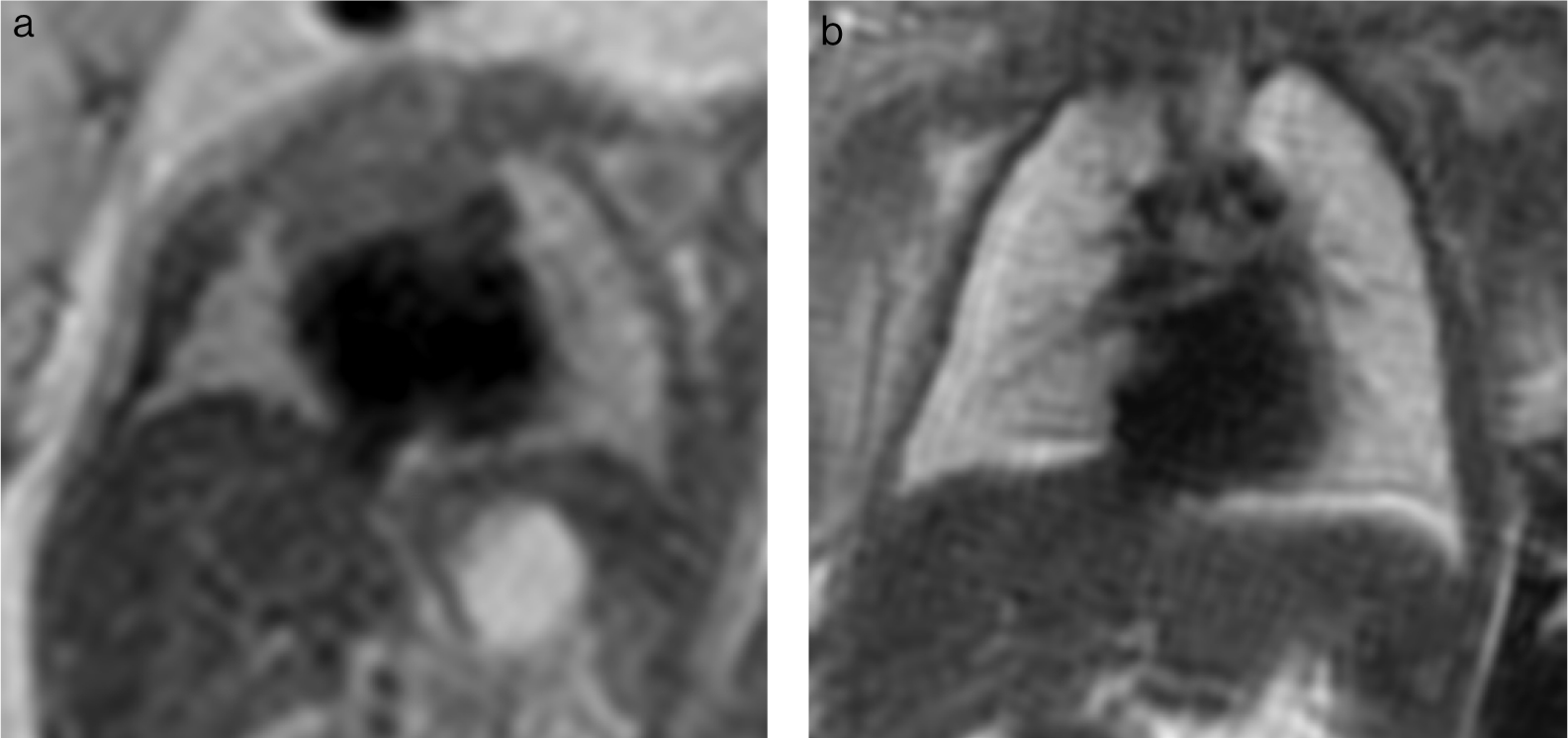
a:25週T2強調冠状断像.両側肺は低信号.
b:34週T2強調冠状断像.肺の容積は25週より大きくなっている.肺は高信号を示し血管影が肺門部から末梢まで同定できる.

同一画面上で肺と肝に同じ大きさのROIを設定し信号強度比を測定する(肺/肝信号強度 = 2.07 > 2.0).
異常信号には異常低信号と異常高信号がある.
1. 異常低信号を来す疾患肺低形成を来す疾患が主である.肺低形成の成因は大きく2つに分けられる.1つは呼吸様運動の欠如と胸郭の形成異常による.もう1つが羊水過少に伴うものである.前者には先天性横隔膜ヘルニア,胸郭異常,胸水,胸腔内腫瘤などが含まれ,後者の代表的疾患はPotter sequenceである.肺低形成の程度は様々である.胸郭の大きさが必ずしも肺の成熟度を反映しているわけではない.羊水過少の有無は肺の信号強度に影響する可能性がある7).
1)先天性横隔膜ヘルニア(congenital diaphragmatic hernia; CDH)横隔膜欠損孔を介して腹部臓器が胸腔内に脱出し,脱出臓器が肺を圧迫することによって呼吸様運動は阻害され,患側肺のみならず健側肺の発育,成熟も障害され肺低形成を来す.肺低形成は予後不良の主因子であり,出生前の肺低形成の評価は予後予測に最も重要である.脱出した腹部臓器は心臓も圧迫する.左後外側に多い.重症度は幅広く,発症時期,欠損孔の大きさと脱出臓器の種類や程度,合併奇形,染色体異常の有無によって異なる.左のCDHでは肝の挙上と胸腔内の胃の位置が予後に相関する8).
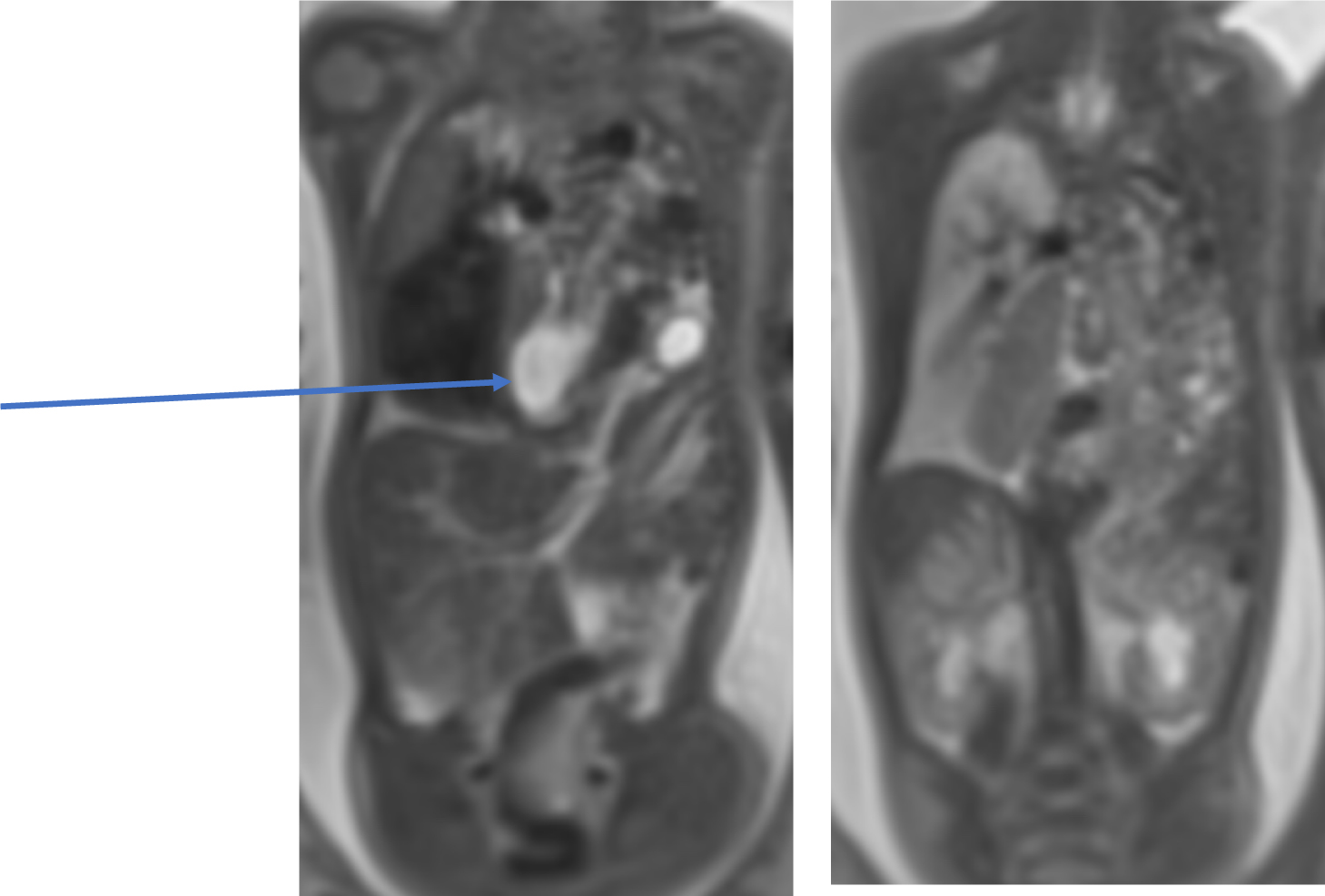
MRIでは胎便を含んだ腸管はT1強調像で高信号,胃はT2強調像で高信号,肝はT1強調像で軽度高信号を示す.肝脱出の有無,胃の位置,脱出臓器の種類や程度を観察する.患側肺は少なからず肺低形成は存在し,予後には健側肺の低形成程度が重要となる.肺低形成の評価には超音波検査やMRIによる肺の容積や体積測定法がある.肺の成熟度評価法の1つとして信号強度を用いる(Fig.3, 4).合併奇形の有無についてはMRIの多方向撮像による評価が有用である.

T2強調冠状断像.
左胸腔は腹腔から脱出した腸管で占拠されている.脱出した胃(矢印)は正中を超えている.肝が一部脱出している(二重矢印).右肺は低信号(太矢印).
a,b:T2強調冠状断像.左胸腔は脱出した腹部臓器で占拠されている.縦隔は右に偏位している.脱出した胃は一部正中を超えている(a 矢印).右肺は肺門から末梢に血管影が同定できる(b).
Pena–Shokeir phenotypeは多発関節拘縮,顔貌異常,肺低形成を特徴とする致死性奇形症候群で種々の原因によるfetal akinesia deformation sequenceとされている9).嚥下運動が低下し羊水過多を認める.本症の肺低形成は呼吸様運動の比較的早期からの欠如または減少によると考えられている.超音波検査で脊椎異常や関節異常の原因精査あるいは羊水過多の精査目的でMRIが依頼されることがある.このような異常所見がある場合は,肺低形成を認める症例が多く,MRIでは肺の評価は必須となる.MRI検査中,羊水過多があるにも関わらず胎児の動きがほとんど見られない.そのため,羊水過多でも比較的鮮明な画像が得られる.しかし,関節拘縮や側彎,胸郭変形などにより,正確な胸郭3方向の撮像は難しい.胸郭は小さく肺は低信号を示す(Fig.5).脊椎,関節の異常や胎児水腫が認められることがある.

a:T2強調冠状断像.胸郭は小さく変形している.肺は低信号(肺/肝信号強度 = 1.63 < 2.0).
b:出生時の胸部単純X線正面像.38週で出生.
胸郭は小さく両肺とも含気不良.肋骨は細く,胸郭は変形.挿管チューブが挿入されている.
両側腎の無形成,低形成,異形成,嚢胞性疾患や閉塞性尿路疾患などにより尿が生成されず羊水過少となり,胎児は子宮内で圧迫され胸郭低形成,顔貌異常,四肢の変形をきたす.羊水過少がUS検査の妨げになり,MRIで診断される例も多い.MRIでは羊水過少により胎児が屈曲した状態が多い.胸郭は小さく肺は低信号を示す.膀胱に尿が認められない(Fig.6).
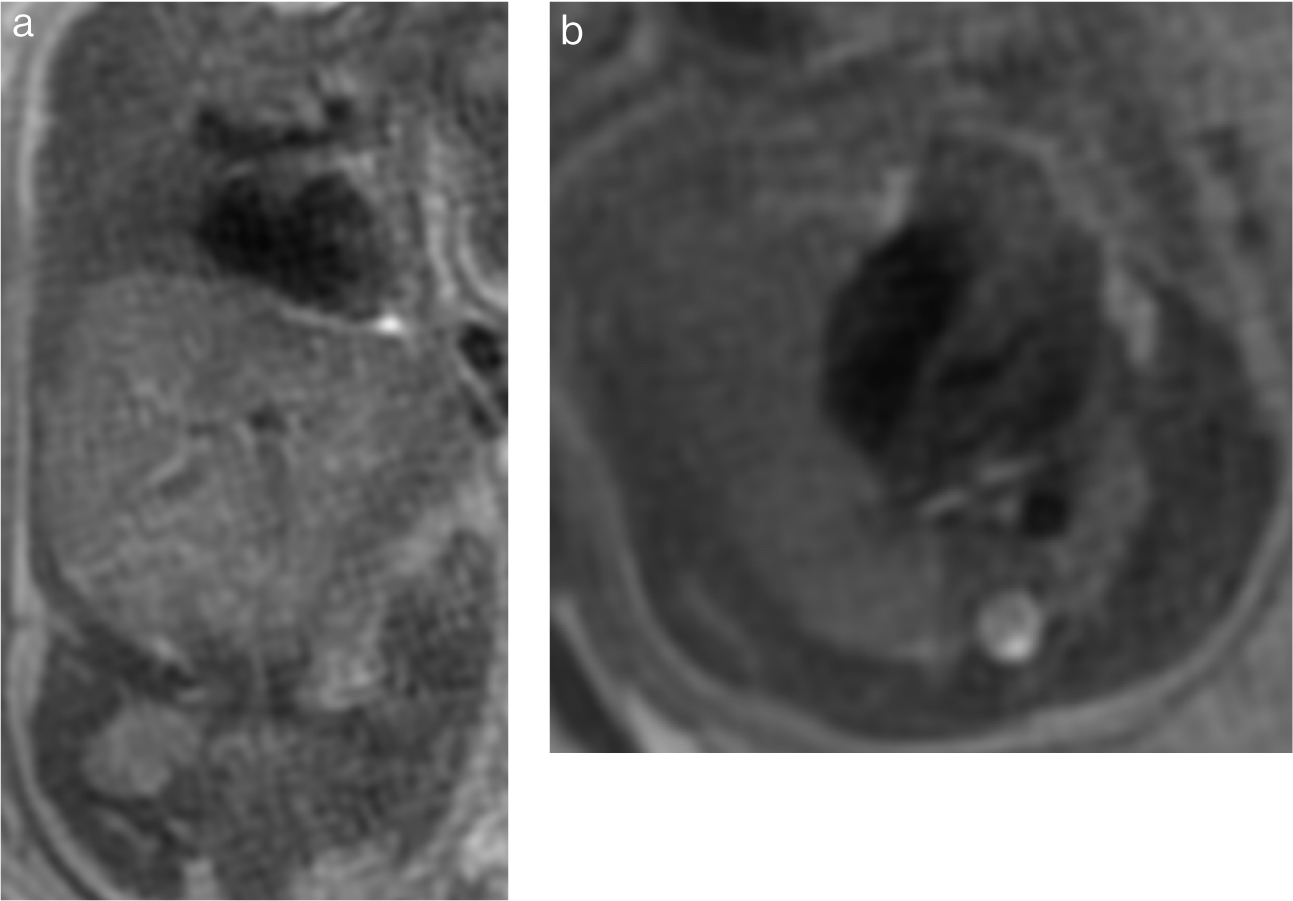
a:T2強調冠状断像.胸郭は小さく,肺は低信号.膀胱は同定できない.
b:T2強調横断像.両側肺は低信号.
正常肺は26から28週以降は高信号を示すが,26週以前に肺全体や部分的に高信号を示すのは異常高信号である.また,26週以降の異常高信号では正常肺より高信号を示し血管影は見られない.片側や部分的高信号では,正常肺との比較や腫大の有無が異常判断に有用である.
1)胸水原因は様々である.続発性胸水と原発性に分けられ,続発性が多い.両者の鑑別は難しい.両側の場合と片側の場合がある.予後は様々で,自然に吸収されることもある.大量,長期胸水貯留では肺や心臓が圧迫され肺低形成や心不全を来し,胎児水腫が進行する.予後に影響する要因として発症時期,胸水量,胎児水腫の有無などがある.MRIで胸水は高信号を示し,胸水により正常発達できない肺は低信号となる(Fig.7).片側胸水では縦隔が健側に偏位する.続発性は両側性が多い.胸水が胎児水腫発見のきっかけになることもあり,高信号を示す腹水,心嚢液,皮下浮腫の有無を確認する(Fig.8).
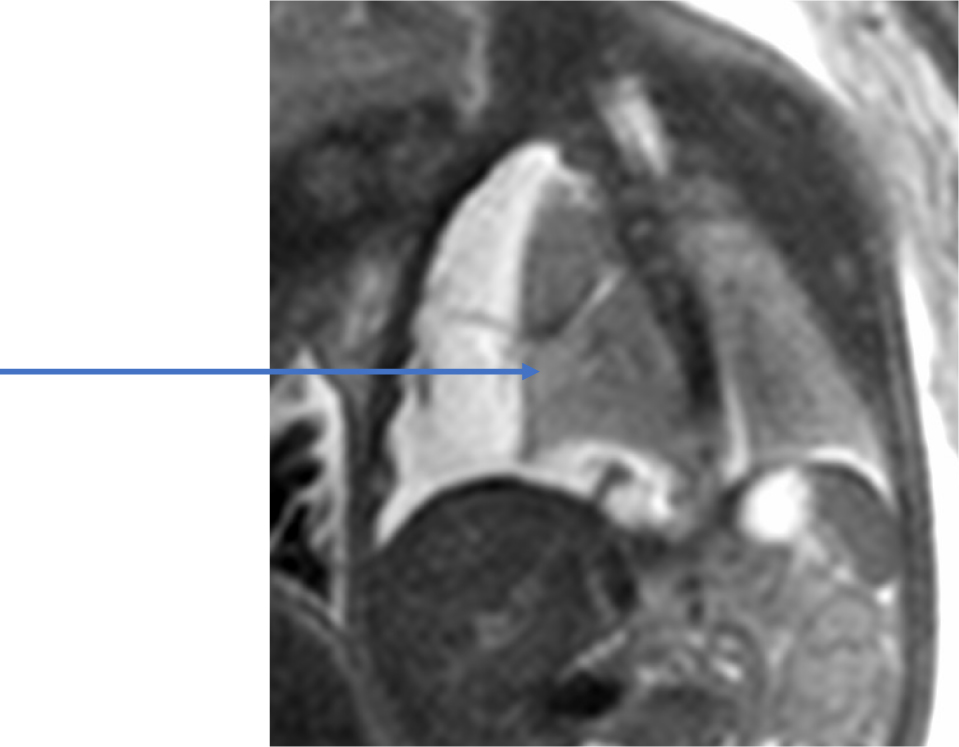
両側胸水は高信号を呈する.血管影は同定できない.両側肺は低信号を示す(矢印)(肺/肝信号強度 = 1.41 < 2.0).

I児は両側肺が高信号を呈している.大量の腹水も認められ,皮下浮腫も認められる.
先天性嚢胞性肺疾患には先天性肺気道奇形,肺分画症,気管支閉鎖症,前腸重複嚢胞群(気管支原性嚢腫,腸管重複症,前腸由来嚢腫)などがあり,原発性腫瘍として胸膜肺芽腫がある.嚢胞病変はT2強調像で単房あるいは多房性の比較的境界明瞭な高信号を示す.これら疾患の鑑別は胎児期には難しい場合もある.
MRIでは病変の有無,部位,大きさ,縦隔偏位の程度,異常血管の有無,充実成分の有無を確認する.さらに健常肺の容積や体積,信号強度による肺の評価をし,出生時に呼吸障害を来す可能性について言及し,分娩体制や治療の計画方針を立てる.
胸膜肺芽腫(pleuropulmonary blastoma; PPB)は,胸膜,肺に発生する稀な腫瘍で,未熟な間葉系細胞が増殖した肉腫である.形態から3型に分類されている.1型は嚢胞型,II型は嚢胞と充実の混在型,III型は充実型である.I型からII型,III型への進行がみられる.充実成分がないI型は 先天性肺気道奇形type4との異同が論じられている10).また,組織学的所見の重複があるため,PPBの一部が横紋筋肉腫と診断されている可能性がある10).出生前画像診断は,先天性嚢胞性肺疾患と類似し鑑別が難しい11).MRI ではT2強調像で多発嚢胞が高信号を示し,隔壁構造はやや厚く低信号を示す.病変により縦隔は健側に偏位する12)(Fig.9).異常血管は認められない.DICER1症候群に関連する腫瘍には,様々な稀な腫瘍が含まれ,PPBもその1つである13).

T2強調冠状断像.左肺は腫大し,左横隔膜は平坦化している.左肺には嚢胞病変が高信号を示し,内部に低信号の隔壁様構造を認める.右肺は血管影が同定できる.
MRI機器や技術は日々進歩している.撮像法も複雑化している.今後は検査目的に適した撮像法を選択し,短時間検査で肺の成熟度評価,予後予測可能な指標の進歩に期待する.