2023 年 31 巻 3 号 p. 328-333
2023 年 31 巻 3 号 p. 328-333
【目的】覚醒下腹臥位療法(Awake Prone Positioning:以下,APP)パンフレットで指導したCOVID-19中等症患者自身でのAPPの実現可能性を調査した.
【方法】COVID-19中等症で入院した12例を対象とした.APPのパンフレットを用いて指導し,初回は30分間実施して安全性を確認し,その後は患者自身での実施を指導した.APPの実施率,実施時間の調査と初回APP実施前後における呼吸パラメーターを比較した.
【結果】実施率は83%[64-100],連続時間は60分[30-110],1日あたり実施時間は220分[146-347]であった.重大な有害事象は認めなかった.初回APPの実施前後でSpO2と呼吸数が有意に改善した.
【結論】本研究の方法は,簡便かつ安全で,APPの高い実施率を示し,医療従事者の感染リスクの減少,負担軽減に寄与する可能性が示唆された.
急性呼吸促迫症候群(acute respiratory distress syndrome:以下,ARDS)は,COVID-19の主要な合併症であり,重症患者の20~41%に発症し,人工呼吸器管理が必要となる1,2).重症呼吸不全を伴うARDSに対しての呼吸器管理として,高い呼気終末陽圧,低用量換気が推奨されており,腹臥位療法(prone positioning:以下,PP)も有効とされている3).ARDSでは腹側肺の過膨張,背側肺の虚脱およびそれに伴う換気血流不均等,V-Aシャントにより酸素化の悪化をきたすと考えられている.PPを行うことで胸膜圧が肺全体に均一に分布するようになり,肺の局所的なストレスが減少し4,5),気管内挿管された中等症~重症のARDS患者において,酸素化を改善し,死亡率を低下させる6).PPはCOVID-19関連ARDS治療においても効果が高く,ガイドラインでも推奨されている7).
最近の研究では,COVID-19のパンデミックにおける集中治療室(intensive care unit:以下,ICU)のベッドと人工呼吸器の不足に対する懸念から,生存率の改善のみならず,気管内挿管やICUへの入室を回避するための戦略として覚醒下腹臥位療法(awake prone position:以下,APP)が注目を集めている8).非気管内挿管COVID-19患者においてもAPPにより,酸素化の改善,呼吸数の減少,そして気管内挿管予防における有効性が報告されており9,10),PPはCOVID-19重症患者だけでなく,中等症患者にも有用な可能性がある.限られた質の低いエビデンスにも関わらず,非気管内挿管COVID-19患者におけるAPPに対する関心が高まっている.
先行研究にてAPPは医療従事者の監視・管理下で実施されており11,12),実施には一定数の医療従事者,特に看護師が必要である.しかしながら,パンデミック時には,医療従事者のCOVID-19感染やバーンアウトも問題となっている13).もし,COVID-19患者が1回の指導のみでAPPを自己にて管理,実施することができれば,COVID-19の増悪予防や医療従事者の負担軽減など,様々な観点から有益であると考えられる.
そこで,COVID-19中等症患者を対象にAPPを患者自身で実施することを目標にして,理学療法士によるAPPパンフレットの作成,指導を行い,実施状況を自己記入式シート(以下,APPチェックシート)で管理した.本研究は,患者自身でのAPPの実現可能性と中断理由を明らかにすることを目的とした.
2021年9月~2022年2月にCOVID-19の診断で当院入院となった連続79例(男性:57例(72%),年齢:71.4(64-85)歳)のうち,入院時のcomputed tomography(CT)にて肺炎像を認め,COVID-19専門病棟で治療を受けた中等症患者全例(18例)を対象とした.このうち,透析日のAPP実施が困難であった透析患者2例,APPの説明を行い,同意・理解の得られなかった認知症2例,意識障害1例,レムデシビルによる副作用で消化器症状があった1例を除外した12例(男性:9例(75%),年齢:69.8[59-80]歳)を対象とした.
2. 介入方法今回,APPパンフレット,APPチェックシートを理学療法士が作製した(図1,図2).APPパンフレットには,APPの効果,効果のメカニズム,方法,実施時間と期間,注意点を記載した.

Awake Prone Positionパンフレット

Awake Prone Positionチェックシート
初回のAPPは理学療法士の指導のもと,監視下で実施した.APPパンフレットを用いて患者へ説明を行い,同意を得たのち,30分間のAPPを実施した.APP実施の際に,必要に応じてクッションの貸し出しを行い,より快適な実施肢位を検討した.2回目以降は,患者自身で行うよう指導を行い,その都度,APP実施前後の経皮的動脈血酸素飽和度(saturation of percutaneous oxygen:以下,SpO2),呼吸困難感の程度,実施時間,実施肢位,中断理由をAPPチェックシートに患者自身で記録した.また,点滴加療中で,ルートの管理が困難であった患者は,看護師によってAPPが実施しやすいようにルートの管理を行った.
2回目以降のAPPは実施時間と回数を可能な限り,長く,頻繁に実施するよう患者に指導した8).
また,APPの実施期間はCOVID-19に対する薬物療法施行中とした.実施状況の確認は,理学療法士が指導の翌日以降の平日に毎日行い,APPチェックシートの記載方法に誤りがある際には修正した.また,実施状況の確認の際は,接触時間を少なくするように心がけた.
3. 調査方法APP実施前に,説明を受けてのAPP実施に対する患者の意欲,血圧,SpO2,呼吸数,呼吸困難感の程度を評価した.APP実施に対する患者の意欲,呼吸困難感の程度の評価にはnumerical rating scale(以下,NRS)を用いた.腹臥位開始30分後に血圧,SpO2,呼吸数,呼吸困難感を計測し,終了後に腹臥位実施による有害事象の有無,内容を記録した.
主要アウトカムは,パンフレット指導後の患者自身でのAPPの実現可能性とした.本研究における実現可能性は患者自身でAPPを実施した日数からAPP実施期間(APP開始日~薬物療法終了日)を割って算出した実施率と1回のAPPの連続実施時間,1日のAPPの総実施時間,総実施回数と定義し,患者が記録したAPPチェックシートを用いて調査した.副次アウトカムは,APP前後のSpO2,呼吸数,呼吸困難感,APPの中断理由とした.
4. 統計解析データの記載は,連続変数については,中央値[四分位範囲]とし,名義変数は,実数(割合)とした.
APP前後のSpO2,呼吸数,呼吸困難感の比較は,Wilcoxonの符号順位検定を用いて行った.統計解析には SPSS version 23(IBM SPSS)を使用し,有意水準は5%未満とした.
5. 倫理的配慮本研究は,製鉄記念八幡病院倫理審査委員会の承認(承認番号:21-63)を受けるとともに個人情報の取り扱いに十分な配慮のもと実施された.本研究の対象者はCOVID-19患者で,レッドゾーンに文書を持ち込むことができないため,口頭により同意を得た.また,研究についての情報を研究対象者に公開(オプトアウト)し,研究が実施されることについて,研究対象者が拒否できる機会を保障した.
対象になった12例の患者特性を表1に示す.対象者はすべてCOVID-19専門病棟(非ICU)でAPPを実施した.酸素療法は,6例(50%)で実施され,デバイスの内訳は5例(42%)に経鼻カニューレ,1例(8%)に簡易酸素マスクであった.
| COVID-19中等症 n=12 | |
|---|---|
| 年齢(歳) | 69.8(59-80) |
| 性別,男性(%) | 9(75%) |
| 身長(m) | 1.64(1.56-1.72) |
| 体重(kg) | 63.6(51-73) |
| BMI(kg/m2) | 24.8(20.4-27.4) |
| 重症度(n,%) | |
| 中等症I | 5(42%) |
| 中等症II | 7(58%) |
| 入院日数(日) | 12(8-14) |
| 治療日数(日) | 6(5-9) |
| 治療薬(n,%) | |
| レムデシビル | 10(83%) |
| デキサート | 8(66%) |
| バリシチニブ | 3(25%) |
| モルヌピラビル | 1(8%) |
| カシリビマブ | 1(8%) |
| ヘパリン | 4(33%) |
| 酸素投与(n,%) | |
| なし | 6(50%) |
| 経鼻カニューレ(1~3 L/min) | 5(42%) |
| 簡易酸素マスク(6 L/min) | 1(8%) |
| 生理学的検査 | |
| CRP(mg/dL) | 4.69(2.16-15.9) |
| LDH(U/L) | 254(168-365) |
| WBC(×1000/uL) | 6.9(4.4-47.4) |
| Lym(%) | 16.4(8.1-26.7) |
| PCT(ng/mL) | 0.08(0.03-0.17) |
| Fer(ng/mL) | 485(219-550) |
| D-dimmer(ug/mL) | 1.0(0.5-1.7) |
| 増悪因子 有(n,%) | |
| 心血管疾患 | 5(41%) |
| 慢性肺疾患(喘息を含む) | 4(25%) |
| 糖尿病 | 2(17%) |
| 慢性腎障害(透析患者を含む) | 1(8%) |
| 慢性肝疾患 | 1(8%) |
| 免疫抑制状態 | 0(0%) |
| 悪性腫瘍 | 2(17%) |
| 高血圧 | 7(59%) |
| 脂質異常症 | 3(25%) |
| 喫煙歴 | 6(50%) |
BMI: body mass index,CRP: C-reactive protein,
LDH: lactate dehydrogenase,WBC: white blood cell
Lym: lymphocyte,PCT: procalcitonin,Fer: ferritin
APPはCOVID-19発症後6日 [3-8],入院後1日 [0-1]から開始された.COVID-19に対する薬物療法施行日数は6日[5-9]であり,APP実施期間は6日間[4-8]で,総実施回数は10回[6-18]であった.APPパンフレット指導後のAPP実施の意欲はNRS 10[9-10]で,薬物療法中のAPPの実施率は83%[64-100]であった.1回のAPPの連続実施時間は60分[30-110],1日のAPPの実施時間は220分[146-347]であった(表2).
| 開始まで日数 発症(日) | 6[2.8-8] |
| 開始まで日数 入院(日) | 1[0-1] |
| 実施期間(日) | 5[4-6] |
| 意欲(NRS) | 10[9-10] |
| 実施率(%) | 83[64-100] |
| 1回の連続実施時間(分) | 60[30-110] |
| 1回の総実施時間(分) | 220[146-347] |
| 総実施回数(回) | 10[6-18] |
APP: awake prone position
NRS: numerical rating scale
APPの実施前後でSpO2の上昇(仰臥位96%[93-98] vs 腹臥位98%[96-99],p<0.01)と呼吸数の減少(仰臥位19回/分[18-22] vs 腹臥位18回/分[17-20],p<0.05)を認めた.呼吸困難感(仰臥位NRS 4[2-5]回/分 vs 腹臥位NRS 3[2-4],p=0.07)は低下する傾向にあったが,有意差は認めなかった(図3).
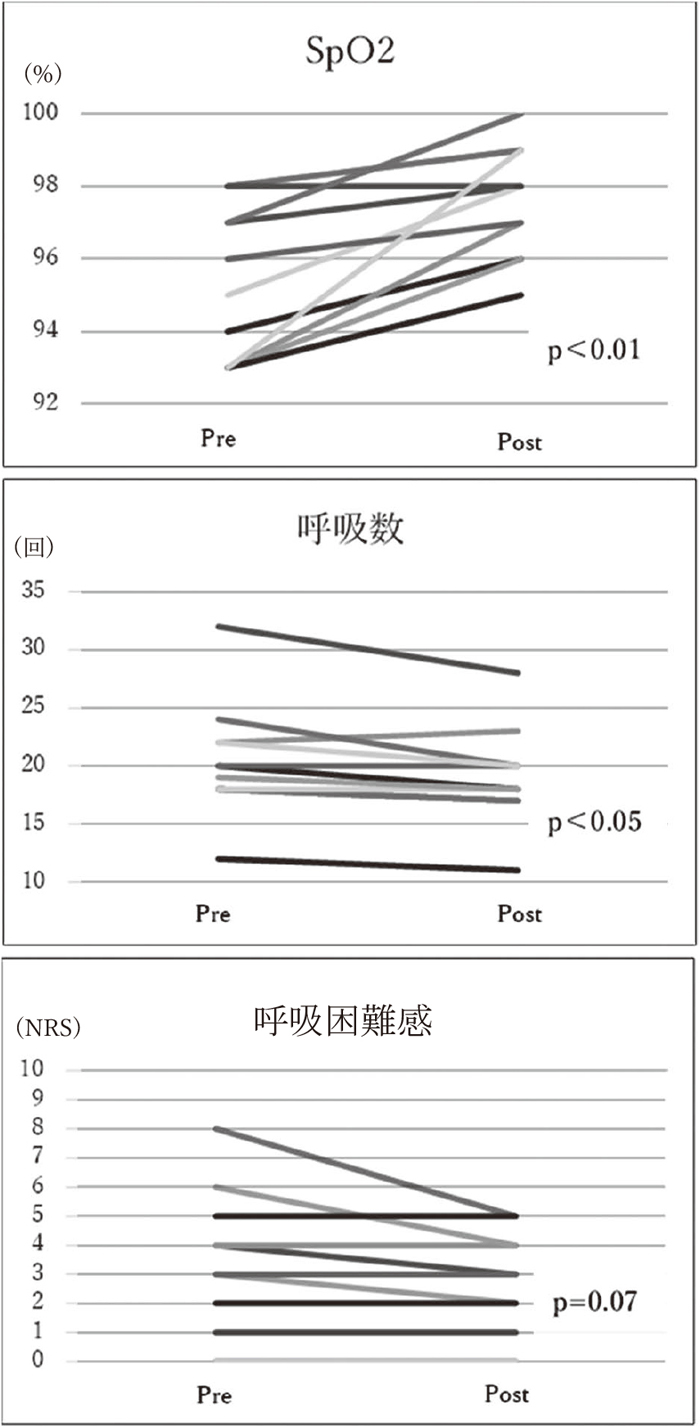
初回Awake Prone Positionでの呼吸パラメーターの変化
APPの中断理由については,APP総実施数全144回のうち,記載のあった56回を調査した.中断理由として最も多かったのは,生活関連動作(食事・排泄)38%で,以下,医学的処置(点滴・内服など)21%,倦怠感・疲労14%,呼吸器症状(咳嗽・息切れ)13%,腰痛9%,就寝・起床5%であった.呼吸状態の悪化,ICUへの転棟,点滴,酸素デバイスの抜去,褥瘡などの有害事象は認めなかった.
本研究は,COVID-19中等症患者12例に対して,パンフレットを用いたAPP指導後の患者自身によるAPPの実現可能性と中断理由を明らかにすることを目的とした.その結果,パンフレット指導によるAPPは,大半の患者において実行可能であり,重大な有害事象なく,酸素化,呼吸数,呼吸困難感などの呼吸パラメーターを改善する可能性が示唆された.
挿管,鎮静されている患者へのPPとは対照的に,APPを効果的に行うには,患者の協力が必要である8).患者の行動変容には関連する問題の認識と知識を高めることが重要であり14),本研究ではAPPパンフレットを用いて,メカニズム,効果,方法,注意点の説明を行ったうえでAPPを実施した.説明後の患者のAPP実施の意欲はNRS 10[9-10]で,実施率は83%[64-100]であった.APPについて十分な説明を行い,患者が必要性を理解し,意欲を高めたことが実施率の上昇に寄与したと考えられる.また,APPはCOVID-19のパンデミック下で実施された方法で医療者間でも認識に差があるため,共通のAPPパンフレットを用いて平準化した指導を行ったことで高い実施率が得られたと考えられる.
COVID-19の挿管患者や高流量鼻カニュラを使用している患者に対するPPのエビデンスは確立しつつある.一方で,本研究の対象となった低流量酸素療法が必要または酸素療法を必要としないCOVID-19患者におけるAPPの有効性に関しては結論に至っておらず,エビデンスは乏しいのが現状であるが9),先行研究において,酸素療法が必要なCOVID-19を対象に,1日3時間以上かつ3日連続でAPPを実施すると酸素供給方法のアップグレードを防ぐことができると報告されている15).施行時間も重要な因子であり,人工呼吸器管理が行われたCOVID-19患者は,非COVID-19のARDS患者と同様に16~24時間のPPが推奨されている16).また,高流量鼻カニュラを使用しているCOVID-19患者を対象とした大規模のランダム化比較対照試験では,1日8時間以上のAPPは気管内挿管や死亡などの治療失敗が減少すると報告されている8).APPは患者の主体性に依存しており,実施時間の増加が課題となっている.非気管内挿管COVID-19患者に対するAPPのシステマティックレビューおよびメタ解析では,監視下でのAPPの実施時間(中央値:120分,四分位範囲:23~221分),頻度(1~3回/日)には大きなばらつきがあると報告されている17).文献を渉猟する限り,本研究がAPPを患者自身で管理し,実施した最初の研究であった.本研究のAPPの連続実施時間60分[30~110分],1日のAPPの実施時間220分[146~347分]という結果がCOVID-19中等症患者に対するAPPの実施時間として十分とは言いきれないものの,非監視下でも系統的な指導を行うことで一定の実施時間が得られた.
APPを長時間実施できない理由として,本研究においては,生活動作:38%,医学的処置:21%,倦怠感・疲労:14%,呼吸器症状:13%,腰痛:9%,就寝・起床:5%であった.APPの合併症としては筋骨格系の痛み・不快感18,19),吐き気・嘔吐18),咳嗽19),不安4)などが起こるとされる.本研究でも先行研究と同様の理由による中断が一定数みられたが,食事や排泄などの生活関連動作や,医学的処置などによる中断が半数以上を占めた.多職種でAPPを治療の一環として認識し,スケジュール調整やマニュアル化などの体制づくりを行うことで医学的処置などによる中断は減少させられる可能性がある.また,患者がAPPを長時間できない理由を個別で評価し,障壁に対する適切な対処を行うことで,さらにAPPの実施時間を長くできる可能性がある.
本研究では,初回介入時にAPPの指導と30分間の実施,その後は経過観察のための短時間の接触のみであった.系統的な指導とチェックシートによる評価は医療従事者の感染リスクの減少に寄与するもので,初回の監視下でのAPPや2回目以降の患者自身でのAPP実施でも重大な有害事象は確認されなかった.
また,本研究では副次評価項目として,APP前後のSpO2,呼吸数,呼吸困難感の程度を評価した.気管内挿管や死亡率などの臨床的転帰の改善につながるかは不明であるものの,APP実施後にSpO2の有意な上昇,呼吸数の有意な減少を認めた.
序論に記載したメカニズムでAPPにより非気管内挿管患者の酸素化は改善すると考えられている5,6).また,PP時に観察される呼吸数の減少は,呼吸ドライブの低下を示していると考えられ,その結果,経肺圧が減少し,自発呼吸誘発性肺障害(patient self-inflicted lung injury: P-SILI)が減少する可能性がある20).今回みられたAPPによる呼吸パラメーターの改善が理論上肺障害の進行抑制につながる可能性がある.
本研究には限界が3点挙げられる.1点目は,APPを自己にて実施できる患者を対象としており,介助が不要で,フレイルなどの身体機能低下がないため,実施率が高い結果となったかもしれない.
2点目は,サンプル数が少ないため,安全性や一般的ではない有害事象の頻度に関しては強い結論を出すことはできなかった.
3点目は,初回の30分の介入以外は患者自身でAPPの実施やチェックシートへ記載するよう指導したため,記載漏れがあり,正確なAPP実施時間の把握が困難であった.本研究では,記載漏れに関しては結果に含めていないため,APP実施時間の過小評価があるかもしれない.また,逆にAPP実施時間を多めに記載している過大評価の可能性がある.
本研究では,理学療法士のパンフレット指導よる患者自身でのAPPは,83%と実施率が高く,重大な有害事象を認めなかった.また,APP実施前後で有意なSpO2の上昇,呼吸数の低下を認めた.この方法は,簡単かつ安全に実施可能で,APPの高い実施率を示し,特にCOVID-19パンデミック時には医療者の負担軽減という点でも臨床応用の価値がある可能性が示唆された.
本研究の実施にあたり,ご協力いただいた患者様,ならびに製鉄記念八幡病院呼吸器内科医師,18病棟看護師の皆様に深謝いたします.
本論文発表内容に関して特に申告すべきものはない.