2017 年 59 巻 4 号 p. 205-214
2017 年 59 巻 4 号 p. 205-214
上顎右側側切歯にブラキシズムによる咬合性外傷を伴った慢性歯周炎患者に対してエナメルマトリックスデリバティブ(EMD)を用いた歯周組織再生療法を行った。ブラキシズムへの対応として自己暗示療法,スプリント療法,咬合調整も併用した。3~4ヶ月毎のSPTを提供することで10年経過後の現在も歯周組織の状態は非常に良好に保たれている。本症例では,炎症と咬合力のコントロールの両方を行うことで良い結果が得られることが示された。
近年,私の歯科医院に来院する歯周疾患を主訴とする患者の多くが咬合性外傷を伴う歯周病の病態を呈している。その大きな病因はブラキシズム,クレンチングなどの悪習癖によるものである。30年前,私が歯科医師になった当時は,重度の歯周病患者といえば,プラークがべったりと付き,多量の歯石沈着が認められ歯肉は著しく発赤,腫脹して,全顎的にいかにも悪そうな病態を示し,その病因は明らかに細菌性の因子であることが分かった。それに比べると最近の歯周病患者の病態は,プラークの付着も少なく歯石の沈着もあまり認められない一見きれいな口腔内を有しているように思われる。しかし精査してみると進行した歯周病であることが分かることも多い。病因因子が口腔清掃不良や食生活などの因子からブラキシズム,クレンチング,硬固物咀嚼などの因子に変化しているように思われる。そのため,診断,治療にあたっては,患者の特徴的な生活習慣や悪習癖を分析しそれに対して適切な対応をすることが治療後の経過を左右すると考えられる。咬合性外傷を伴う歯周病の診断・治療では,力学的な「加害者」である顎機能の診査診断と「被害者」である歯周組織の歯周病学的診査診断の両方が必要である。そして治療ではブラキシズムやクレンチングの軽減をはかりながら歯周治療を進めて行くべきである。
患者:29歳,男性 ウェイター
初診:2006年8月
主訴:前歯がグラつく
1.歯科的既往歴:13~14歳頃,矯正専門医による全顎矯正を行った。
6ヶ月前に前医に12の動揺を指摘された。その時,自覚はなかった。臨在歯に接着性レジンによる暫間固定の処置を受けた。その後,徐々に動揺が大きくなり,1月前より咬合時に疼痛が生じるようになった。近医を受診したが,抜歯と診断されたため,セカンドオピニオンを求めてインターネットで歯周病専門医を検索し,当院に来院した。
2.全身的既往歴:特記すべき全身既往はない。
3.家族歴:母親は歯周病が原因で多くの歯を抜歯し,義歯を装着している。
4.生活習慣および習癖:喫煙歴はない。クレンチング,ブラキシズムの自覚がある。日中も噛みしめていることに気づく時がある。
5.現症:
1)全身所見:身長160 cm,体重65 kg
2)口腔内所見
(1)肉眼的所見
初診時の口腔内写真を図1に示す。主訴である12は,遠心唇側部歯肉の発赤,腫脹が著しく,唇側の歯肉は退縮していた。また口蓋側からは排膿も認められた。口腔衛生状態は不良で,O'learyのプラークコントロールレコード(PCR)は54.2%であった。全顎的に歯肉の状態は不良で,歯間乳頭部歯肉と辺縁歯肉には発赤,腫脹が強く認められた。22の唇側の歯肉も退縮していた。下顎前歯部舌側には縁上歯石の沈着も認められた。歯肉の性状はScalloped-Thin Typeであった。
(2)歯周組織検査(図2)
プロービングデプス(PD)の平均は3.2 mm,PD≧4 mmの部位は17.4%を占め,プロービング時の出血(BOP陽性)部位は17.4%であった。特に12遠心側から口蓋側にかけては深さ12 mmの幅の広い深い歯周ポケットが存在した(図3, 4)。また,12には動揺度2度(Millerの分類)強の著しい動揺が認められた。対称歯である22にも動揺度2度の動揺が,11,21にも動揺度1度の動揺が認められた。
(3)エックス線所見(図5)
全顎的に骨頂部に軽度の水平性骨吸収が認められるとともに12,22,41,42,43に垂直性骨吸収が認められた。特に12には根尖部付近まで及ぶ骨透過像が認められた(図6)。
下顎前歯部の歯間部には歯肉縁下歯石の沈着を認めた。
(4)咬合様式
臼歯部の咬合関係は,左右側ともにI級で,12,22には咬頭嵌合位での早期接触が認められた。偏心運動時には咬頭干渉も認められた。左側方運動時には平衡側の咬頭干渉が17,47に認められた。
右側は13,12と42,43,のグループファンクションオクルージョン,左側は22,23と32,33のグループファンクションオクルージョンであった。
最大開口量 51 mmで,開口時の終末期と閉口時の初期に右顎関節にクリックが存在し,閉口時に圧痛を認めた。開閉口時にはわずかな右への変位を認めた。
咀嚼筋の触診では,右側外側翼突筋,左右側顎二腹筋前腹に圧痛を認める。また右側胸鎖乳突筋にも圧痛を認めた。
6.診断:ブラキシズムを伴う重度慢性歯周炎
7.病因
全身的因子:特記すべき事項なし
局所因子:プラーク,歯列不正,咬合性外傷,クレンチング,ブラキシズム
8.治療方針の立案:
1)プラークと歯肉縁上歯石の除去による炎症性因子の除去と咬合性外傷のコントロールを可及的にはかる。
2)早期に12に歯周組織再生療法を行う。
3)12以外の部分のSRPを行う。
4)咬合調整とスプリント療法,自己暗示療法を引き続き行い外傷性咬合のコントロールを強化する。
5)最終再評価後,SPTに移行し,長期的な口腔環境の維持,管理に努める。
治療経過:
1.スクラビング法にて歯頚部に沿わせてブラッシング,歯間部はデンタルフロスを使用して清掃するように指示した。
2.歯肉縁上のScalingとPolishing
2006年09月06日 早期接触,偏心運動での咬頭干渉をなくすために12,11,21,22,41.42.47の咬合調整を行った。12は動揺が著しかったため歯周組織再生療法の前準備として13,12,11の接着性レジンによる暫間固定を行った。さらには13の舌側にCRを築盛し犬歯誘導を確保した。
3.2006年09月15日 前方型スプリントを装着 自己暗示療法開始
問診により睡眠時のクレンチング,ブラキシズムがあることがわかり二次性咬合性外傷を起こしていることが考えられたので,前方型スプリントを作成した。犬歯誘導を付与するように調整を行い,就寝時の装着を指示した。前方型スプリントによる外傷力のコントロールを行いながら,自己暗示療法とプラークコントロールを徹底した。
4.再生療法
2006年10月 12にエナメルマトリックスデリバティブ(EMD)(エムドゲインⓇゲル,Straumann)を用いた歯周組織再生療法を行った(図7~10)。
術後1週間後,コンクール水溶液による洗口を開始
術後2週間後,抜糸を行い,コンクール水溶液による洗口と歯科衛生士によるクリーニングを開始した。
術後4週間後,患者自身によるブラッシングを開始した。手術した部位は,ソフトのインタースペースブラシでなるべく歯肉に刺激を与えないようにブラッシングすることを指導した。
5.12以外のSRP
6.2006年10月 感染根管処置
7.2006年11月 13,12,11接着性レジンによる暫間固定は幾度となく壊れてきたが,その都度,修理していた。
SPT移行時の再評価では,平均PPD 2.5 mm(初診時3.2 mm)となり,4 mm以上のPPDの割合は0.7%まで減少し,BOP陽性率も初診時17.4%から0%になった。PCRも6.3%まで減少し,口腔清掃状態も改善した。PPD 4 mmが残存している22遠心部はSPTで経過観察することとした。12の動揺は改善されていた。
9.SPT(2007年12月~現在まで)
2007年12月 SPT 海外に転勤のため,これより約2年間定期検診が途絶る(図13)。
2009年12月 一時帰国 SPT(図14)
2011年05月 帰国 SPT 22は咬頭嵌合位で早期接触,偏心運動時にも咬頭干渉があったため,22,32の咬合調整を行った。3~4ヶ月毎のSPTを継続
2011年09月 前方型スプリントを紛失したので,スタビライゼーション型のスプリントを作成し,就寝時に装着するように指示した。
また繰り返し自己暗示療法の強化に努めた。
12はガッタパーチャーポイントと水酸化カルシュウム含有シーラーによる根管充填を行い,根管開口部をCR充填した。
この時,根尖孔は完全に閉鎖していた(図15)。
2013年07月 再び海外に転勤のため,これより約3年間定期検診が途絶える。
2016年07月 3年ぶりのSPT 暫間固定が外れたとのことで来院。

初診時の口腔内写真(2006年08月)

歯周組織検査表

初診時の12の正面観(2006年08月)
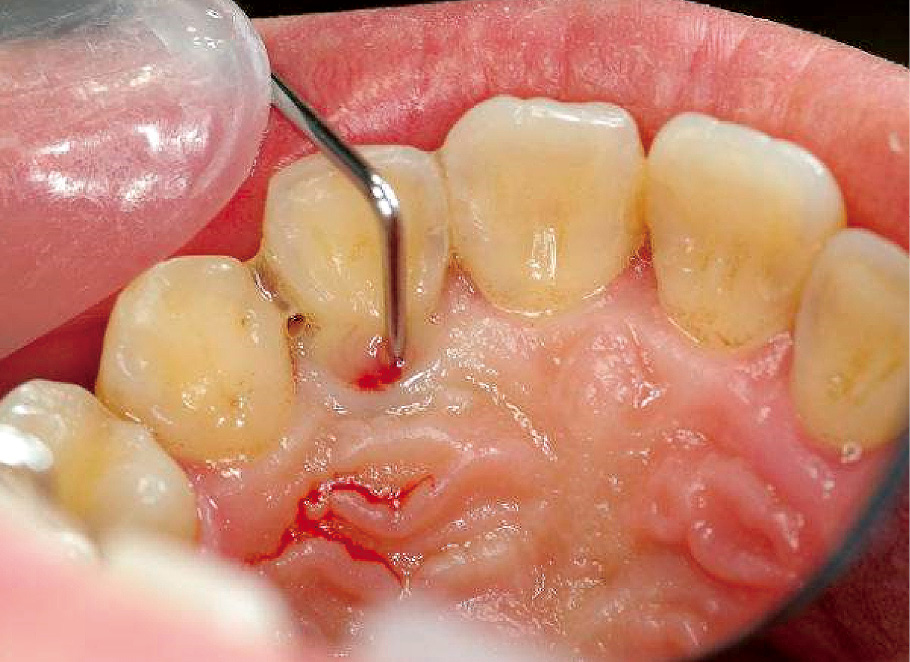
12口蓋側中央部には12mmの深い歯周ポケットが存在し,排膿していた。(2006年08月)

初診時のデンタルエックス線写真(2006年08月)

初診時の12のエックス線写真(2006年08月)

歯肉弁剥離後の唇側所見。根尖部にまで及ぶ裂開(Dehiscence),が認められた。

歯肉弁剥離後の口蓋側所見。欠損部の完全な軟組織の除去を行った。褐色の歯石が沈着しているのがわかる。

縫合後の唇側面観。12頬側中央部は操作時に裂けてしまい,単純縫合した。

縫合後の舌側面観。e-PTFEモノフィラメント糸により,一次閉鎖を試みた。

歯周外科処置後9ケ月経過時のデンタルエックス線写真(2007年07月)

歯周外科処置後1年経過時の口腔内写真(2007年10月)

12 mmあった歯周ポケットは2 mmに改善された。(2007年12月)

初診時より3年経過 SPT時のデンタルエックス線写真(2009年12月)
12根尖部付近の改善は認められたものの遠心側骨レベルは期待したほど増加していない。

初診時より5年経過 SPT時のデンタルエックス線写真(2011年09月)
1.上下歯列接触癖(Tooth Contacting Habit:TCH)の患者自身による「気づき」
2.質の高い睡眠への改善
3.自己暗示療法
自己暗示療法の成功のための条件は,以下の4つだと考える。
①術者が患者に信頼されていること
②患者が睡眠時ブラキシズムのコントロールが自分にとって必要であることを理解させること
③行動変容法を用いた自己暗示療法の実践
④定期的な患者への励まし
4.生活習慣指導 姿勢矯正,ストレス指導
5.スプリント療法
急造の前方型スプリント(図16, 17)を5年間使用した。その後このスプリントを紛失したため,スタビライゼーション型のスプリント(図18)への変更を行った。
6.咬合調整
自己暗示療法やスプリント療法により筋の緊張をなくし,顎位の変位を取り除いた後に咬合調整を行うべきである。治療期間中に咀嚼時のチューイングサイクルにも注意しながら繰り返し咬合調整を行った。そして患者の一番楽に咬める位置で,咬頭嵌合位が得ることができる位置を模索することに努めた。

前方型スプリントを装着時の正面観(2007年07月)

1年3ヶ月使用した前方型スプリント ブラキシズムによる切痕が33,43滑走部に認められる(2007年12月)

5年間,毎日使用していたスタビライゼーション型のスプリント(2016年8月)
12に根尖近くにまで及ぶ深い骨内欠損を持つ症例に対して歯周組織再生療法を用いて対応した。
12を戦略的に抜歯してブリッジにする治療計画案も説明したが,患者はこの治療法に同意せず,歯の保存への強い執着を示した。戦略的抜歯は,歯周病が100%再発しない予知性の高い治療方法であることは明白である。しかし,健全歯を切削するのは犠牲が大きいと思われた。そこで再生療法によって歯の保存を図ることで健全歯を削らないで治療することが可能な再生療法を適用した。しかし,それとて諸条件は厳しいと思われる。GTR用メンブレンの使用,骨移植の併用も考えられた。GTR用メンブレンの使用に関しては歯肉の性状がScalloped-Thin Typeであるため膜の露出が懸念された。また,骨移植に関しては自家骨採取のためにドナーサイトを他の部位に求めることは外科的侵襲も大きく,避けたかった。また信頼できる骨補填材もなかったため,EMD単体での再生療法を選択した。
歯周外科療法を行う際には,まず口腔衛生状態を改善し,感染のコントロールを優先することは言うまでもない。しかし,歯槽骨誘導外科では歯肉弁の厚みを確保して骨内欠損部の完全被覆を行わなければならない。術前に骨内欠損部内の歯根面に確定的なScalingとRoot Planingを行うと歯肉の収縮が生じ,術前の軟組織の形態や高さが減少し,歯肉弁による完全被覆が困難となる。そのため,術前は歯肉縁上のScalingとPolishingにとどめた。
切開は1次閉鎖ができるように歯肉溝切開を用い13~11の頬側の歯肉弁を全層弁による剥離を行った。次に口蓋側の剥離を行うことで歯間乳頭中央部の切開を1つにし,歯肉弁が短くなることを防ぎ歯肉弁の完全被覆が行えるようにすると同時に,歯間乳頭を保存することで,術後の歯肉退縮を最小限にするとされるSimplified Papilla Preservation法を用いた。剥離の際,唇側の歯肉弁が中央部で裂けしまったことは反省すべき点である(図9)。付着歯肉の幅が十分に無い場合や歯槽粘膜のみの場合,歯肉弁の取り扱いは特に注意が必要である。骨内欠損の状態は,遠心側には入口付近が幅2 mmの1壁性,基底部が深さ3 mmの3壁性の複合性骨内欠損が存在し口蓋側へとつながっていた。口蓋側の骨欠損形態は深さ3 mm,幅5 mmの1壁性骨内欠損で根尖部まで骨がなかった。また唇側には根尖部にまで及ぶ幅の広い裂開(Dehiscence)も認められた(図7)。骨支持は近心側歯頚部骨壁のみの3根面にわたる複合性骨内欠損であった。口蓋側根面には多量の歯石の沈着が認められた(図8)。注意深い欠損部の廓清とRoot Planingを行った後,2分間の24%EDTA(Pref-Gel)による根面処理を行いEMDの塗布を行った。その後,歯肉弁の一次閉鎖が達成できるようにe-PTFEモノフィラメント糸により垂直マットレス縫合の改良法で縫合し手術を終了した(図9, 10)。12は術前の歯髄診断では,生活反応があったため生活歯のままで再生療法を行った。しかし,術中に根尖を超える骨欠損が確認出来たため手術後に根管治療を行った。水酸化カルシウムには根管内の滅菌性を確実にし,根面の破骨細胞の活動を停止する作用が有る11)ため,その作用を期待し水酸化カルシウム製剤(CalcipexII)による暫間的な根管充填を行った。
SPT3年経過後のデンタルX線写真像(図14)での骨量の変化は,遠心側においては,期待したほどの骨の増加は認められなかった。これは,遠心側に存在した複合性骨内欠損の内,基底部の3壁性の骨内欠損は再生したが,入口付近の1壁性の骨内欠損は修復しなかったと考えられる。これは破壊された歯周組織の体積が残っている骨の表面積に比べて大きすぎるからであると言われている。また,遠心側の骨内欠損は口蓋側へとつながっていた。その骨欠損形も1壁性骨内欠損で根尖部まで骨がなかった。さらには唇側には根尖部にまで及ぶ幅の広い裂開(Dehiscence)も存在し(図7),再生の条件が整わなかったものと思われる。しかし,隣接面の骨質の変化は近遠心側ともにX線不透過性が亢進し,骨頂部の皮質骨化(crestal cortication)と歯槽硬線の明瞭化,骨梁構造の構築(bone trabeculation)が観察された(図14)。また,唇側の歯肉退縮も最小限で抑えられ審美的な問題は引き起こされなかった。この様に歯周組織再生療法は,骨内欠損においては欠損部の深さのいかんにかかわらず同等の再生の可能性をもち,一見,保存困難と思われる深い骨内欠損を持つ歯であっても保存できる可能性が高いと思われる。一方,病因であるブラキシズムによる咬合性外傷に対する対応では,初診時より自己暗示療法,スプリント療法,咬合調整を進めてきたが,ブラキシズムは現在のところ完全になくなってはいない。しかし,患者は悪習癖を自分自身で治そうとする意識が以前より強くなっている。就寝時のスプリントの装着も欠かさず,自己暗示療法を継続している。歯周病学的に固定や咬合調整,歯周治療などの対処をしたとしても病因のブラキシズムやクレンチングを放置しては良好な治癒は迎えない。本症例において現在まで10年が経過している。5年目まで異常所見は認められなかった。しかし,10年目のSPT時にX線による診査で12近心部に骨吸収様の透過像が発見された(図19)。現在のところ臨床的には異常はない。私見ではあるが,この透過像は実は舌側に存在しているのかも知れない。舌側には根尖にまで及ぶ幅の広い1壁性の骨内欠損が存在していたが,完全な再生は得られず,長い結合組織性付着が起こっていたのかも知れない。まれに治癒過程で新しいセメント質形成に先立ち歯根面の吸収が起こるという報告がある。これは治癒期間中に歯根面に最初に結合組織が接するために生じると考えられている。今後,注意深く観察して行かねばならない。今回,再生療法を行わなかったが,対称歯である22の遠心側と43遠心側において,エックス線写真で骨の再生が認められたこと(図20)は注目すべき点である。
5年間,毎日使用していたスタビライゼーション型のスプリント(図18)には,全体的にグラインディングの軌跡が確認できるが,5年間という歳月を考えるとブラキシズムはかなり改善されていると思われる。これは,就寝時にスプリントを装着させるだけではなく,自己暗示療法の成果と考える。
的確な歯周基本治療とたゆまぬ患者のセルフコントロール,さらには継続しているブラキシズムへの対応が功を奏したものと考えられる(図20, 21)。軽度から中等度の骨内欠損であれば,再生療法を行わずとも治癒に導けることも可能であることが再確認された。

初診時より10年経過 SPT時のデンタルエックス線写真(2016年08月)
12近心歯根面中央部に歯根吸収様の透過像が認められる。

初診より10年経過時のデンタルエックス線写真(2016年7月)
43遠心側の骨内欠損は改善している。22は,適切な処置により骨吸収の進行を食い止めることができた。

初診より10年経過後の口腔内写真(2016年7月)
歯周病専門医にとって必要なことは,高度な技術を駆使して重度に進行した歯周病の治療を成功させることだけではなく,患者の歯周病を早期に発見し,初期から中等度の歯周病を進行させないための診断,処置をどれだけ的確に行えるかが重要であると思う。また,知識と技能を持ち合わせるだけでなく患者にとって天然歯の保存が第一義と考え,歯を保存したいと望む患者の思いに対して,どのように答えることができるのか?骨欠損を完全に回復することはできないにしても,患者が納得ゆくまで歯の保存に努める診療を心掛けて頂きたい。
本症例報告については患者の同意を得ている。
今回の論文に関連して,開示すべき利益相反状態はありません。