広汎型中等度から高度の慢性歯周炎の高齢患者に対して,生活背景や全身状態の変化に配慮して15年間歯周治療を継続している症例を報告する。
患者は63歳女性で,医療面接と初診時の口腔内診査とエックス線診査により上記のように診断し,患者に歯周治療の必要性を理解させて歯周基本治療を行った。
患者は,歯科治療に対して恐怖心が強かったので,そのことに特に配慮して徹底した感染源の除去を行った結果,PPDが3 mm以下の割合は初診時62%から96.8%,BOP陽性率は94.3%から5.7%,O'Learyのプラークコントロールレコードは100%から14.8%に改善し,症状の安定と咬合の安定が得られた。そのことで栄養状態が改善し,初診時にみられた喘息やアレルギー症状等の全身状態の改善につながり,歯周状態の改善が全身の健康に関与することを患者自身が実感した。
SPTに移行して12年間は患者の生活環境の変化に応じてサポートを行い,安定した歯周状態を維持していたが,その後アルツハイマー型認知症を発症し,歯周状態が一時悪化した。しかし,現在,多職種と連携し口腔清掃の自立支援を図っており,良好な歯周状態を維持できている。
本症例では,患者の生活環境や全身状態に配慮した患者教育と徹底した感染源の除去を行ったことが,歯周状態の改善につながった。また,SPTを行う上で生活環境や全身状態の変化を見逃さず,状況に配慮した対応を行ったことで患者の健康に貢献できたと考える。
日本人の歯周病罹患率は特に高齢者において高く,65歳以上の歯周病を有するものの割合は年々増加傾向にあり,平成28年歯科実態調査1)では50%以上が歯周病に罹患していると報告されている。超高齢社会を迎えて,口腔の健康が健康寿命の延伸につながるエビデンスが近年で多数報告されており2,3),いかに健康寿命を延伸するかが課題となっている現代,口腔の健康維持は,歯科衛生士が担う重要な役割である。しかし,口腔内に多くの問題がありながら長年歯周治療を受けなかった高齢患者において,歯科治療の必要性を理解させ,治療を成功に導くことは難しい。歯周病についての知識や口腔に対する健康意識の程度は患者によって様々であるが,それらには,患者の背景が大きく関係している。医療面接を行う上で,多くの情報を得るためにはラポールを形成して信頼関係を築き,患者の口腔に対する意識,過去や現在の生活環境や身体的・精神的状態などを把握することが必要である4)。その後,担当歯科医師と歯科衛生士がカンファレンスを行い,患者の状態を包括的に捉えて治療計画を立て,治療を進めていくことが大切である。その中で患者自身に自らの口腔内に興味を持たせ,口腔状態を改善したいという思いに導くことが歯周治療を成功させるために最も重要である。
本症例において,患者との信頼関係を構築することに努め,時間をかけて医療面接を行うことにより,患者の過去・現在の生活背景や全身疾患の詳細を知ることができた。患者は,高血圧症と喘息症状があるとともに匂いや寒暖差によりアレルギー症状が発現し,精神状態も不安定であることから,歯科治療に対して積極的ではなかった。しかし,このような患者の背景に配慮しながら患者教育を行い,患者の治療に対する可能な範囲を少しずつ増やすことで,自身の口腔内に対する関心が高まり歯周治療の成功につながった。
また,長期に渡りSPTを行う上で,患者のリスク部位,全身因子や環境因子を把握し,患者の変化を察知するとともに状況に応じた対応を行ったことで,早期に認知症の発見・診断につながった。そのことを踏まえて多職種が連携して患者のセルフケアをサポートすることによって,歯周状態を安定に導き,長期に渡り良好な経過を得ることができているので紹介する。
患 者:63歳 女性,無職
初 診:2004年8月
主 訴:左上の前歯が痛い
現病歴:22が1年前に歯頸部から破折しており,審美的には気にならないので放置していた。しかし,前日から自発痛を感じ始め,痛みが我慢できないので受診した。
口腔既往歴:口腔内に対してほとんど関心がなく,前回,歯科受診をした時期や15を抜歯した時期・原因は記憶にない。疼痛時のみ歯科受診していたが,歯周治療を受けた経験はない。数年前に,22,23,37が歯冠破折していたが,体調不良であったため歯科受診ができなかった。加えて,歯科治療の必要性を認識していなかったことから,残根に近い状態のまま放置していた。
全身既往歴:うつ病(治癒),高血圧症,喘息,アレルギー(寒暖差・匂いなどでめまいや吐き気の症状が発現)。降圧剤のアムロジンを服用しており,アレルギーについては治療薬が合わないため薬の変更を繰り返している。喘息の症状が生じた時には,吸入薬を使用している。
家族歴:母は現在83歳で部分床義歯を装着している。父は他界しており詳細は不明である。
現 症: 1) 口腔内所見全顎的に歯肉の発赤・腫脹を認め,O'Learyのプラークコントロールレコード(PCR)は100%であった。また,多量の厚いプラークが付着しており,下顎前歯部舌側には歯冠を覆うように歯肉縁上歯石の付着を認めた。歯冠破折部位も認められ,多部位にう蝕を確認した(図1)。

初診時の口腔内写真(2004年7月)
全顎的に多量の歯石沈着,歯肉に発赤・腫脹を認めた。
全顎的に中等度から重度の水平性骨吸収,17には垂直性骨吸収を認めた。36,46には根分岐部にエックス線透過像を認め,全顎的に歯肉縁下歯石の沈着像を確認した。多部位に渡り,う蝕と考えられるエックス線透過像を認めた(図2)。

初診時のエックス線写真(2004年7月)
全顎的に中等度から重度の水平性骨吸収が認められる。
PPDが1~3 mmの割合は62%,PPDが4 mm以上の割合は38%,PISAの値は1614.1 mm2であった。BOP陽性率が94.3%でPCRの割合が100%,歯の動揺は11,21,37,32,31,41,42が,Millerの分類で1度,その他の部位は生理的動揺の範囲であった。下顎前歯部舌側はポケットプロービングができない状態であったので歯肉縁上歯石を除去した後,検査を行った(図3)。

初診時の歯周組織検査結果
全顎的に歯肉の炎症があり,BOP陽性率が94.3%,PISAの値は1614.1 mm2であった。
・慢性根尖性歯周炎(14,22,23,24,25,36,37)
主訴部位である22は急性化していた。
・多発性う蝕(12,22,23,25,37,46)
・広汎型中等度~高度慢性歯周炎 ステージIII・グレードB
患者はうつ病の既往があり,アレルギーなどによる体調不良が原因で,日常的な口腔清掃習慣がない。中等度から高度の歯周組織破壊が全体に認められるため,日本歯周病学会による歯周病分類システムに準じ,口腔清掃不良によって進行した広汎型中等度~高度の慢性歯周炎 ステージIII・グレードBと診断した。治療方針としては,患者に治療の必要性を理解させるための患者教育と徹底した歯肉縁上・縁下の感染源の除去を行うこととした。
治療計画:1)主訴の改善
2)歯周基本治療
(1)患者教育
(2)口腔衛生指導(TBI)
(3)スケーリングおよびルートプレーニング(SRP)
3)再評価検査
4)歯周外科治療(深い歯周ポケットが残存した部位)
5)再評価検査
6)口腔機能回復治療
7)再評価検査
8)サポーティブペリオドンタルセラピー(SPT)あるいはメインテナンス
このうち2),3),5),7),8)を主治医と連携の下,歯科衛生士が担当した。
歯科衛生士としての治療方針:(図4参照)1)口腔写真やエックス線写真等を使用して視覚的に口腔内の状態を理解させ,治療の必要性を認識させる。加えて,口腔状態と全身の健康との関連性を理解させる。
2)口腔清掃の習慣化を図るため,受診ごとに歯科衛生士によるProfessional Tooth Cleaning(PTC)を行い,患者に対して視覚的・体感覚的にアプローチし,口腔清掃の必要性を実感させる。また,生活リズムに合わせた生活習慣と適切な清掃方法を身につけさせる。
3)超音波スケーラーと手用スケーラーを用い,歯肉の炎症が軽減してから歯肉縁下歯石の除去を行う。SRPの際に痛みを与えず,また残石のないように細心の注意を払い,徹底的な感染源の除去を行う。
4)体調不良や全身疾患により,受診が中断する危険性があるため,患者の体調や全身疾患に配慮した対応を行う。また,継続受診の動機づけを行う。

歯科衛生士の治療方針
患者は初診時,主訴のみの治療を希望していた。治療を継続して受けられない理由として,体調不良を挙げていた。そのため,主訴の改善の後,改めて時間をかけて医療面接を行った。
1)医療面接[2004年8月]
(1)生活環境・生活習慣について
数年前に夫が他界し,娘は嫁いでおり83歳の実母と2人暮らしをしている。夫は船員で,ほとんど一緒に暮らしたことがなかった。食べたい時に食事を作る程度で,1日に3度の食事はしていなかったため現在もその生活が続いている。基本的に食欲がないため,食事量や回数も少なく,炭水化物を多く摂っている。運動もしておらず,ほぼ1日家で過ごしている。ブラッシングも毎日行っておらず,気が向いた時に2~3日に1度の割合で行っている。ブラッシングについては,幼少期から毎日のブラッシング習慣がない。ブラッシング時に痛みがあり,臼歯部に歯ブラシを入れると嘔吐反射が起こるためブラッシングに対して嫌悪感がある。
(2)全身疾患について
過去にうつ病の既往がある。現在は高血圧症,喘息,寒暖差と匂いによるアレルギー症状で吐き気やめまいの症状が発現する。それは,自律神経の乱れによる可能性もあると医師から説明を受けている。エアコンの風が当たると同症状が発現する。スーパーマーケットの食品売り場の匂いでめまいや吐き気の症状が発現するので,体調が悪いときは行くことができない。また,歯磨剤は匂いが強いため使用することができない。高血圧症については降圧剤のアムロジンを服用しており正常血圧域に安定している。喘息については,内服薬が合わず,使用を止めており,発作時には喘息吸入薬を使用している。体温は35度と低体温であり,BMIは13.3 kg/m2で高度の低体重(やせ型)である。歯周治療経過および生活環境・全身状態の変化については,その概要を図5に示す。
(3)口腔内に対する意識について
患者は,過去に歯周病に関しての説明や口腔清掃指導を受けたことがないため,歯周病という病気を理解しておらず,自分が罹患しているという自覚もない。幼少期からブラッシングを行う習慣がなく,必要性を感じていない。また,体調が不良であるため治療が継続できないと思いこんでいる。そのため,歯冠部破折歯も痛みが出るまで放置していた。
2)歯周基本治療
(1)患者教育[2004年8月~]
患者の歯周病の状態とともに,全身疾患と歯周病の関連性について模型や資料を用いて視覚的に分かりやすく説明した。また,デンタルプラークの為害作用について説明し,歯周病は感染症であり現在歯周病に罹患していることを理解させた。歯周病の説明を行うに従い,患者は自身が歯周病に罹患しており歯周病の症状があることを自覚し始めた。そこで,治癒に導くには,徹底した感染源の除去とセルフケアが必要であることを説明した。患者のできることから少しずつ行い,体調に配慮しながら治療を行うことを約束した。
(2)口腔衛生指導[2004年9月~]
患者はブラッシング指導(TBI)を受けることに消極的であったため,対面での指導はせず,PTCを行いながら,患者に手鏡で歯ブラシの当て方を確認してもらい,視覚的・体感覚的に理解してもらうことに努めた。それに加え,ブラッシングが行いやすいように早期に下顎前歯舌側の歯肉縁上歯石のスケーリングを行った。臼歯部は柔らかいラウンドカット毛の歯ブラシを使用しても痛みがあったため,超軟毛の歯ブラシを推奨した。他部位には軟毛の歯ブラシを選択し,比較的操作が容易なスクラッビング法で歯頸部を1歯ずつ当てて10~15回小刻みに動かすように指導した。また,毎日のブラッシング習慣がなかったため,時間を決めず,気分が良い時に1日2回ブラッシングを行うように指導したところ,ブラッシングに対しては徐々に積極的に行うようになった。そして,患者は受診ごとに口腔内の変化や改善を実感し,自らブラッシング方法について質問するようになった。また,歯肉の炎症の消退に伴い,ブラッシング時の歯肉の痛みが消失してきたため,テーパー毛の歯ブラシを選択し,歯頸部や歯間部のプラークの除去を目的とし,バス法を指導した5)。
(3)スケーリング・ルートプレーニング(SRP)[2004年10月~]
セルフケアの改善を確認後,下顎前歯部舌側以外の歯肉縁上スケーリングを行い,その後歯肉の発赤・腫脹が軽減してきたため,歯肉縁上・縁下のSRPを行った。患者が,超音波スケーラーの振動と水流を嫌がり使用を拒否したため,手用スケーラー:グレーシーキュレットを使用してSRPを行った。患者は,浸潤麻酔を行うことに消極的であったため,口腔内を6ブロックに分け,痛みに敏感な上顎前歯部と上顎右側臼歯部のみ浸潤麻酔下で,他部位については,ルートキャナルシリンジを用いて表面麻酔薬(ビーゾカイン歯科用ゼリーⓇ20%,ビーブランドメデイコ―デンタル,大阪)を歯周ポケットに注入してSRPを行った。探知用プローブで根面の状態を触知し,デンタルエックス線写真で根の形態や歯肉縁下歯石の沈着の有無を確認しながら,スケーラーの刃先で歯肉内面上皮を傷つけないように慎重に操作した。また,歯周ポケットの深い部位のSRPでは細いブレードのスケーラーを選択し,患者に痛みを与えないよう十分に配慮して,歯周ポケット内の歯石を確実に除去できるようにSRPを行った。SRP後,抗菌薬の歯周ポケット内局所投与によって,歯周ポケット内細菌数,総細菌に占める運動性細菌の構成比率とともに,臨床的パラメーターも改善するため,SRPと抗菌薬との併用療法が期待できる6)。そのため,抗菌薬(ぺリオフィールⓇ2%,塩酸ミノサイクリン歯科用軟膏,昭和薬品化工,東京)を歯周ポケットに局所投与した。SRPが終了した部位から歯間ブラシの挿入を勧め,患者が使用しやすいように,歯間部の空隙よりやや細めのL字型の歯間ブラシを選択し,歯肉に押し付けず歯面に沿わせて清掃するように指導した7)。
(4)再評価検査[2004年11月]
PPDが1~3 mmの割合は96.8%,4 mm以上の割合が3.1%,BOP陽性率が12.7%,そして,PISAの値は123.5 mm2,PCRは18.5%であった。初診時と比較すると全顎的に歯肉の発赤・腫脹は軽減したが,臼歯部辺縁歯肉には,依然として炎症を認めた。また,口腔内だけでなく患者の表情や身なり,アレルギー症状にも変化が見られた。すなわち,笑顔で受診する日が増え,明るい色の服を着用するようになり,頭髪も清潔に整えるようになった。寒暖差で体調が不良になるため歯科治療中に使用できなかったエアコンの使用が可能になり,歯磨剤やフッ化物洗口剤(ミラノール顆粒Ⓡ11%,株式会社 ビーブランド・メディコーデンタル,大阪)の使用もできるようになった。スーパーマーケットの食品売り場でのめまいや吐き気の症状も消失して体調が良い日が増え,寒暖差・臭いのアレルギーも改善された(図5)。再度,TBIを行って,歯ブラシの当てる角度を確認し,口腔清掃の技術が上がってきたので,歯間ブラシのサイズSSとSを選択し,歯間空隙の大きさによって部位ごとに使い分け,上下・斜めに操作して隣接面部の歯面全体のプラークを除去するように指導した6)。
歯周ポケットが残存し,BOP陽性の部位については,デンタルエックス線写真を撮影して歯周状態を精査し,探知用プローブで根面状態を丁寧に触診して残石がないか等確認した。粗糙感がある根面に対して,再SRPを行った。
(5)口腔機能回復治療[2004年11月~]
17-(16)-15ブリッジ補綴治療,22の感染根管治療と25の抜歯の後22-23-24-(25)-26ブリッジ補綴治療,36をルートセパレーションした後連結冠による補綴治療,そして,11,12,37,44のレジン修復が行われた。
6)再評価検査[2005年11月]
下顎前歯のプラークコントロールはまだ少し不十分であるが,プラークの量は少なく,全顎的に歯肉の発赤・腫脹は認めない(図6)。また,PPDが1-3 mmの割合は96.8%,BOPの陽性率が5.7%,PISAの値は52.2 mm2,そして,PCRは14.8%であった(図7)。このように,適切なセルフケアが定着し,症状の安定が得られたため,SPTに移行した。
患者は,歯周基本治療を行い口腔内に爽快感を感じられたことと口腔機能回復治療により咬合が安定し食べられるものが増えたことによって食欲も増加して1日3度食事を摂るようになった。そのため,BMIは13.3 kg/m2から17 kg/m2に増加し,体温が35度から36度に上がった。また,喘息の発作が出なくなった。患者は口腔状態の改善が全身状態の改善に繋がったと実感し,より一層セルフケアのモチベーションが向上した。その後,全顎的に歯肉の炎症が消失し,病状がさらに安定したことを主治医が確認した。SPTへ移行するにあたり,患者に対してホームケアで歯肉縁上のプラークコントロールを徹底して行うことの重要性を理解させ,SPT時には歯肉縁下のプラーク除去及び口腔診査,全身状態の確認,生活指導や栄養指導も行うことを説明して了承を得た8)。
7)SPT
[安定期2005年11月~]
SPTに移行して9年間は継続して3か月の間隔で受診し,良好な口腔内を維持しており,口腔や健康に対する意識も高く口腔清掃状態も安定していた。また,口腔管理に対する関心度が上がり,口腔内に器具が入ることへの拒否がなくなったため,超音波スケーラーの振動と水流も許容できるようになり,歯肉縁下のデブライトメントが可能になった。また,歯周ポケット内の殺菌効果を期待し,ベンゼトニウム塩化物(ネオステリンⓇグリーンうがい液0.2%,日本歯科薬品株式会社,山口)で希釈した薬液を注水し,歯周ポケット内の洗浄を行った8)。36のルートセパレーションを行った部位は,4 mmの歯周ポケットが残存していたが,患者自身も口腔清掃の技術が向上し,根分岐部に歯間ブラシを通すことができており,歯周ポケットの深化はなかった。フッ化物洗口剤の使用も習慣化しており,口腔衛生の自己管理ができていた。
[要観察期2013年~]
2013年に娘が離婚し,実家に戻ってきて同居を始めたため生活環境が変化した。母(95歳)・孫(7歳と9歳)の世話で強いストレスを感じるようになり,忙しさから自身の口腔内に対する意識が低下し口腔清掃状態が悪化し始めた。そのため,SPT期間を2か月に短縮し,落ち着いてブラッシングを行うことができる環境を一緒に考えて実行してもらった。その後,セルフケアの状態は安定した。
[サポート期2017年~]
SPT時にセルフケアの悪化が見られ始めた(図8)。全身疾患や生活環境について医療面接を行ったが,つじつまの合わないことを答える様になった。また,直前に言ったことを忘れる,それまで一度も無断キャンセルをしなかった患者が無断キャンセルを繰り返すようになったことなど認知症と思われる言動が見られたため,同居している娘に連絡し伝えたが取り合わなかった。医院のスタッフに患者の言動について注意喚起を促していたところ,SPT受診時に当院を美容院と間違える,受付で会計時に通帳を見せるという言動を確認したため,再度,娘に連絡した。同じ様な行動が家でも見られたため,2017年に医科受診し2017年にアルツハイマー型認知症と診断を受けた。直ちにケアマネージャーと連絡を取り,患者の氏名,年齢,性別,家族構成,健康状態,などの基本データをまとめたフェイスシートを提供してもらい,歯科においての患者対応と今後のサポートについて担当歯科医師とカンファレンスを行った。その後,ブラッシング技術の低下を補うために,SPT期間を1か月に短縮し,介助者がブラッシングのサポートがしやすいように歯ブラシを電動音波ブラシ(ソニッケアーⓇ,株式会社 フィリップス・ジャパン,東京)に変更した。受診ごとに鏡を見せて電動歯ブラシの当て方や歯間ブラシを通す練習をさせ,口腔内写真にブラッシングの注意点を記入し部屋に貼ってもらうなど,患者が自立して口腔清掃ができるように工夫した。また,多職種と連携してサポートを行えるよう,定期的にケアマネージャーと患者の病状に対する情報交換の連絡を取った。加えて,患者がデイサービスを受けている施設を訪問し,介護士に電動歯ブラシで口腔清掃する時やフッ化物洗口の際の介助を依頼し,具体的なサポートの方法を指導した。受診ごとに歯周組織検査結果表に患者の口腔状態について記入した報告用紙を作成した。それを,家族と訪問看護師や介護士に渡し,患者の口腔状態の把握と日常的な口腔ケアのサポートの協力を得ることに努めた。患者のセルフケアのサポートにおける他職種との連携については図9に示す。
現在,PPDが1~3 mmの割合は96.7%,4~5 mm以上の割合が3.3%,6 mm以上の割合が0%,BOP陽性率が5.3%,そして,PISAの値は49.1 mm2である。PPD 4 mm以上が数部位残存し,PCRの割合が28%であるが,全顎的に明らかな歯肉の炎症は認めず,歯周状態は安定している(図10~111212)。

歯周治療経過と生活環境・全身状態の変化の概要
赤色枠は初診時,黄色枠は歯周基本治療期,青色枠は安定期,紫色枠は,要観察期からサポート期への移行を示す。
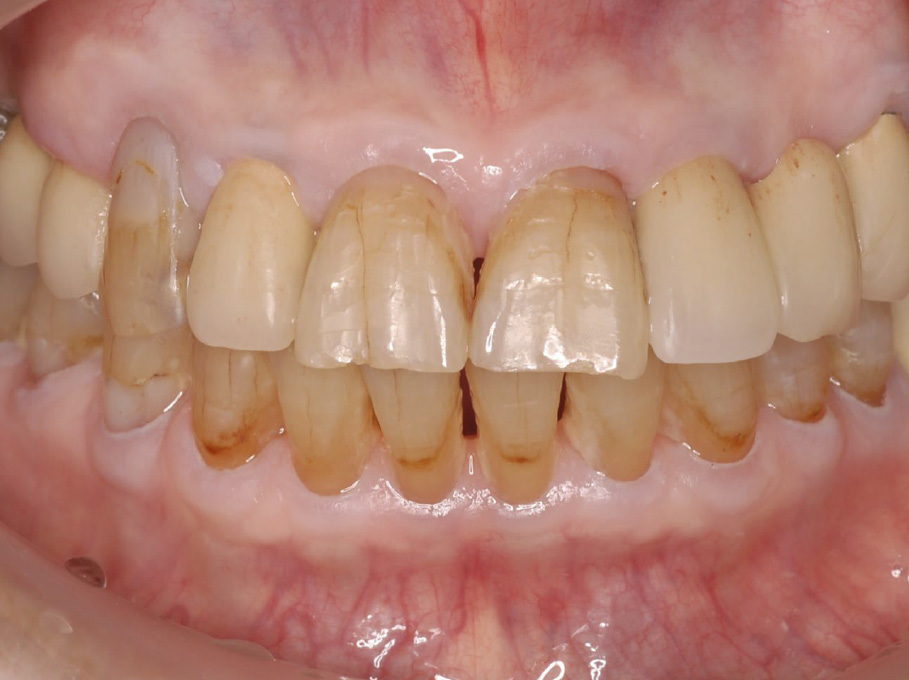
SPT移行時口腔内写真(2005年11月)
下顎前歯のプラークコントロールはまだ少し不十分であるが,プラークの量は少なく,全顎的に歯肉の発赤・腫脹は認めない。

SPT移行時(2005年11月)の歯周組織検査結果
PPDが1-3 mmの割合は96.8%,BOPの陽性率が5.7%,PISAの値に52.2 mm2, そして,PCRは14.8%に改善した。

SPT時(2016年6月)
アルツハイマー型認知症の疑いがあり,プラークコントロールが不良で,歯頸部・歯間部に磨き残しが見られる。全顎的に辺縁歯肉と歯間乳頭部歯肉に発赤・腫脹を認めた。

サポート期における歯科衛生士を中心とした多職種連携
患者のセルフケアの自立支援を図るための歯科衛生士の対応と多職種との連携を図に示す。
a:患者に対しては,徐々に認知症が進行することに配慮して,セルフケアが維持できるよう工夫した。
b:デイサービスのスタッフに対しては,情報交換を行うために歯科受診ごとに口腔の状況を分かりやすく書面で知らせた。また,デイサービスに訪問し,介護士に直接口腔ケアの介入方法をアドバイスした。
c:家族には家庭での口腔ケアの状態や食事の内容を情報提供してもらい,歯科衛生士からは,歯科受診の際の患者の様子を報告した。キーパーソンとなる患者の娘の話を傾聴し,歯科受診しやすいように協力をした。
d:歯科医師を含め,スタッフ全員で患者の情報を共有し,歯科受診時には,患者の言動を観察し見守った。
e:ケアマネージャーには,頻繁に電話連絡して,歯科衛生士からは,歯科受診の際の患者の情報提供を行い,ケアマネージャーからは患者の家庭やデイサービスでの口腔ケアの介入状況の報告を受けた。

最新SPT時の口腔内写真(2020年3月)
全顎的にプラークコントロールは良好で,歯肉の発赤・腫脹を認めない。

最新SPT時のエックス線写真(2020年3月)
全顎的に歯槽硬線が明瞭化し,歯槽骨は安定している。根面にも歯石像を認めない。

最新SPT時(2020年3月)の歯周組織検査結果
最新SPT時には,BOP陽性率が5.3%,PISAの値は49.1 mm2でPCRの値は28.0%と高いが,良好な歯周状態を維持している。
本患者は,長期に渡り口腔清掃状態が不良であり,全顎的に歯根長3分の1を超える骨吸収を認め,バイオフィルム蓄積に見合った組織破壊があることから,広汎型中等度~高度慢性歯周炎 ステージIII・グレードBと診断した。長年歯科治療を受ける意志のなかった高齢患者の治療を成功に導くためには,まずは患者の治療への理解と意欲が必要であると考えた。そこで,医療面接を繰り返し行った結果,現在の口腔内に関与しているであろう,過去と現在の生活背景や全身疾患を詳細に知ることができた。患者は,自分自身の口腔内に対して関心が低く,多量の歯石沈着や歯冠破折も特に気にしておらず,また,歯周病に罹患していることにも気づいていなかった。そこで,患者自身に現在の口腔状態を知ってもらうため,口腔内写真やスタディモデルなどの資料を使用し,分かりやすく歯周組織を図に書いて説明を行った。さらに,早期に歯肉縁上歯石を除去し,口腔内に爽快感を感じてもらうため,歯科衛生士によるブラッシングを受診ごとに行った。TBIに関しては,論理的に教えるだけでなく,ブラッシング時に患者に鏡を見てもらい,歯ブラシの当てる位置や方向,歯間ブラシの挿入方向や動かし方,そして,ブラッシングしている時の感覚を視覚的・体感覚的に伝えるようにした。その結果,患者は口腔内に爽快感が得られて徐々に適切なブラッシングの重要性を感じるようになり,ブラッシング方法を自ら質問するようになった。SRPにおいては,超音波スケーラーの振動と水流を嫌い,使用を拒否したため,手用スケーラーのみでSRPを行った。そこで,オーバーインスツルメンテーションにならないように細心の注意を払った。カッテングエッジをシャープに研いだスケーラーを使用し,ストローク圧に注意しながらSRPを行った。まず,探知用プローブを使用して慎重に根の形態や,歯周ポケット内の歯石の量と形状を探知した。スケーラーの刃部先端1~2 mmを歯根に沿わせ,接合上皮まで,第一シャンクを根面に平行にして挿入した。その後,実際の根面をイメージしながらスケーラーの刃部が歯石に触れるまで探知しながらストロークを行い,歯石底部から短いストロークで側方圧をかけて歯肉縁下歯石を除去した。最後に,長いストロークで側方圧を軽くかけて根面を滑沢にした。
再評価を行った結果,PPDが4 mm以上の部位の割合は3.2%,BOP陽性率は5.7%となり,PISAの値は52.2 mm2,PCRの値は14.8%に改善した。患者は,笑顔で来院するようになり,身なりや服装が変わって,随分明るい印象になった。「体温が1度上がり体調が良くなった。口の中がさっぱりして食べ物がおいしく感じるようになった。」と口腔状態の改善と全身状態の改善に関連があると実感したことが,最大のモチベーション維持につながったと考える。
また,SPT中に最も重視したことは,患者の些細な変化を見逃さないことである。患者はSPT移行時の年齢が65歳と高齢であったため,口腔状態だけでなく全身状態や生活環境の変化が起こりやすい年齢と考えた。そこで,受診ごとに,患者と日常会話を交えたコミュニケーションをしっかりと取り,早期に生活環境や体調の変化に気づくように注意を払った。その結果,歯科受診の際に見られた異変に気づくことができ,早期にアルツハイマー型認知症の診断に至ったと考える。その後,状況に合わせたケアプランを再考し,患者が無理なく口腔管理が行えるように配慮した。今後も多職種と連携し,患者の自立支援のサポートとSPTの継続が必要である10)。
平成28年歯科実態調査1)によると,80歳で20本以上の歯を有する者の割合は50.2%と年々増加傾向にある。しかし,歯周ポケット(PPDが4 mm以上)の保有者の割合も高齢者で50%以上と高値を示しており,残存歯数の増加に伴い増加している。その中で,65歳以上の高齢者において,歯周関連の自覚症状を有している者は10%弱であり,歯周病に罹患している割合と比較すると少ないことが分かる。そして,超高齢社会を迎えて,健康寿命の延伸が課題となっている昨今,口腔の健康は健康寿命の延伸に重要である。このことから,できるだけ早い時期に適切な患者教育と歯周治療を行うことが大切だと考える。また,高齢者で身体が不自由になり,セルフケアが十分にできなくなった場合,訪問口腔ケアを行うことや家族や老人保健施設における多職種の日常的な口腔ケアのサポートが必要である。
長期にSPTを行う上で,患者の生活背景や全身疾患は変化する。口腔内だけでなく,患者の些細な変化に早期に気づいて対応するには歯科衛生士の役割が非常に重要である。本症例を通して,歯科衛生士が患者の生活習慣や全身状態の変化に気づき,そのことに配慮した対応を行うことで,患者の口腔のみならず全身の健康にいかに貢献できるかを実感した。
本稿を終えるに当たり,本症例の学会発表の際に多大なご協力をいただいた国立療養所 邑久光明園の石原彰子歯科衛生士に深謝いたします。
なお,本論文は,第63回秋季歯周病学会(2020年)においてポスター発表した内容を一部改変して掲載した。
今回の論文に関連して,開示すべき利益相反状態はありません。