要旨
重度の歯周炎症が糖尿病の病態に悪影響を及ぼすことは知られている。今回,急激な血糖値(HbA1c)悪化の背景に,重度歯周炎症の関与を疑った症例を報告する。
患者は78歳,男性。2021年3月,血糖値の急激な悪化(HbA1c=13.8%)をかかりつけ内科で指摘され,大学病院糖尿病内科に教育入院した。同科で歯周病検査の必要性を指摘され,同院歯科(歯周科部門)へ紹介された。同歯科での検査において,重度の歯周炎の進行を指摘され,専門的な歯周治療介入が早期に必要と判断された。歯周病専門医のいる当院での加療を希望し,2021年5月に受診した。
歯周組織検査において,4 mm以上のPPDの割合は76%,BOP陽性率は81%,PCRは100%,PISAは3,217 mm2であった。エックス線検査所見では,全顎的に中等度の水平性骨吸収の進行を確認し,37,47には根尖におよぶ骨吸収像が存在した。診断は,広汎型重度慢性歯周炎(ステージIV,グレードC)とした。糖尿病の病態への影響を考慮しながら,局所抗菌薬併用SRPを主体とした歯周基本治療を行った。
歯周治療に対する反応性は非常に良く,歯周炎症の改善(再評価時のPISA:605 mm2)とともに,HbA1c値は6.5%に改善した(2022年1月)。緊密な医科歯科連携によって,早期に専門的歯周治療介入を行えたことが良好な血糖値の改善につながったと考える。
Abstract
Severe periodontal inflammation is known to adversely affect the pathogenesis of diabetes mellitus. Herein, we report a case in which we suspected involvement of severe underlying periodontal inflammation in the sudden deterioration of the blood glucose level (HbA1c).
The patient, a 78-year-old man, was admitted to the Division of Kidney, Diabetes and Endocrine Diseases of the University Hospital in March 2021, after his primary care physician reported rapid deterioration of his blood glucose level (HbA1c = 13.8%). The physician from the Diabetes Unit suggested the need to refer the patient for a periodontal examination, and the patient was referred to the Department of Periodontics and Endodontics, Division of Dentistry, the University Hospital. Oral examination at the dental clinic revealed progression of severe periodontitis and the patient was determined as needing comprehensive periodontal treatment intervention at the earliest. He visited our clinic, which was easily accessible from his home, in May 2021, to receive specialized periodontal treatment.
Periodontal examination revealed that the percentage of teeth with a probing pocket depth of greater than 4 mm was 76%, the rate of bleeding on probing was 81%, the plaque control record was 100%, and the periodontal inflamed surface area (PISA) was 3,217 mm2. Radiographic findings suggested moderate progression of horizontal bone resorption in both jaws, with resorption extending to the root apex in 37 and 47. The diagnosis was extensive severe chronic periodontitis (stage IV, grade C). Initial periodontal treatment consisted mainly of scaling and root planing with local antimicrobial agents, taking into account the influence of diabetes mellitus on the pathophysiology.
The patient responded very well to the periodontal treatment and his HbA1c level improved to 6.5% (January 2022) with improvement of the periodontal inflammation (PISA: 605 mm2 at re-evaluation). We believe that close medical-dental collaboration and early specialized periodontal intervention led to the marked improvement of the blood glucose levels.
緒言
厚生労働省の令和元年(2019年)国民健康・栄養調査結果によると,糖尿病が強く疑われる方の割合は前期高齢者(65-74歳)で16.5%,後期高齢者(75歳以上)では18.3%と報告されている。そして,65歳以上では,糖尿病を罹患している可能性がある方は3人に1人と推定されている1)。高齢者が糖尿病になりやすい理由として,加齢に伴うインスリンの分泌能の低下,日常活動量の減少に伴う筋肉量の減少,そして肥満の増加などによってインスリン抵抗性が増大すると考えられている2)。
歯周病は,歯周ポケット内に停滞するデンタルプラーク等のバイオフィルムの性状がシンバイオーシス(symbiosis)からディスバイオーシス(dysbiosis)へのマイクロバイアルシフト(microbial shift)に伴う高病原性化によって発症・進行する感染症である3)。成人国民の約8割が罹患し,成年期から高齢期にかけて歯の喪失(抜歯や自然脱落)の主な原因となりうる炎症性骨破壊疾患でもある。近年,8020運動(日本歯科医師会)に代表される国民の口腔に対する意識向上の結果,8020達成者率が50%を超えたと報告されている4)。一方で,自身の歯が口腔内に残ることで,歯周病を罹患している高齢者数は年々増加の一途を辿っている3)。
血糖コントロールが不良な糖尿病患者においては,歯周疾患が重症化しやすい。一方,重度の歯周病を発症した歯周組織において産生された腫瘍壊死因子(tumor necrosis factor-α:TNF-α)などの炎症性サイトカインが血液を介して全身に播種されると,インスリン抵抗性を惹起することが知られている5)。また,歯周病の軽微な炎症は耐糖能の悪化を促進し,HbA1cを悪化させる可能性も報告されている6)。このように,超高齢社会を迎えた我が国において,高齢者の糖尿病と歯周病の罹患率は今後益々高まっていくことが予測され,両疾患の関連性を把握した口腔衛生(歯周)管理を展開していくことが重要である。
今回,長年かかりつけ内科に通院していたにもかかわらず血糖値の急激な悪化を来した背景に,重度の歯周炎症の関与を疑った高齢歯周病患者の治療経過を報告するとともに,その病態を考察する。
症例
患者:78歳,男性,無職
初診日:2021年5月
主訴:大学病院歯科(歯周科部門)からの専門的な歯周治療依頼
現病歴:
・2021年3月,血糖値の急激な悪化(HbA1c=13.8%)をかかりつけ内科で指摘され,2021年4月,大学病院糖尿病内科へ教育入院した。同科において,歯周病の状態を含めた口腔状態の精査が必要と指摘され,同院歯科(歯周科部門)へ院内紹介された。
・歯科(歯周科部門)での口腔検査において,重度の歯周炎の進行を指摘され,専門的な歯周治療介入が早期に必要と判断された。まずは消炎処置として,抗菌薬(アジスロマイシン)の全身投与が行われた。
・教育入院終了後,自宅から通院しやすく,歯周病専門医のいる著者所属歯科医院での加療を希望し,2021年5月に紹介受診した。なお,全顎的な歯肉の腫脹,臼歯部の歯の動揺,ブラッシング時の出血を自覚していた。
・教育入院前にかかりつけ歯科医院を受診したところ,抜歯が必要な歯が10本以上あると説明されており,ショックを受けていた。
全身所見:
・身長159 cm,体重53 kg,body mass index(BMI)21.0 kg/m2
・既往歴:2型糖尿病,高血圧,高尿酸血症,脂質異常症(高トリグリセライド血症)
・喫煙なし,機会飲酒のみ
・内服中の薬剤:シタグリプチンリン酸塩水和物(選択的DPP-4阻害薬),テルミサルタン(ARB降圧薬),フェブキソスタット(高尿酸血症治療薬),ペマフィブラート(高脂血症治療薬)
現症
1) 口腔内所見(大学病院・歯科(歯周科部門)院内紹介受診時;図1, 2)
・12は欠損状態で,現在歯数は27本であった。
・O'Learyらのplaque control record(PCR)7)は100%で,特に口蓋側および舌側,歯間部の口腔清掃状態が不良であった。上下顎とも舌側の辺縁歯肉に強い発赤と腫脹があった。27口蓋側,37および47舌側歯肉には歯周膿瘍が形成されていた。22および23には齲蝕がみられた。
・歯列は不正で,下顎前歯部の叢生,24の捻転があった。前歯部の被蓋は深く,前方運動時に臼歯離開は得られなかった。11と22は前方運動時に突き上げが生じていた。
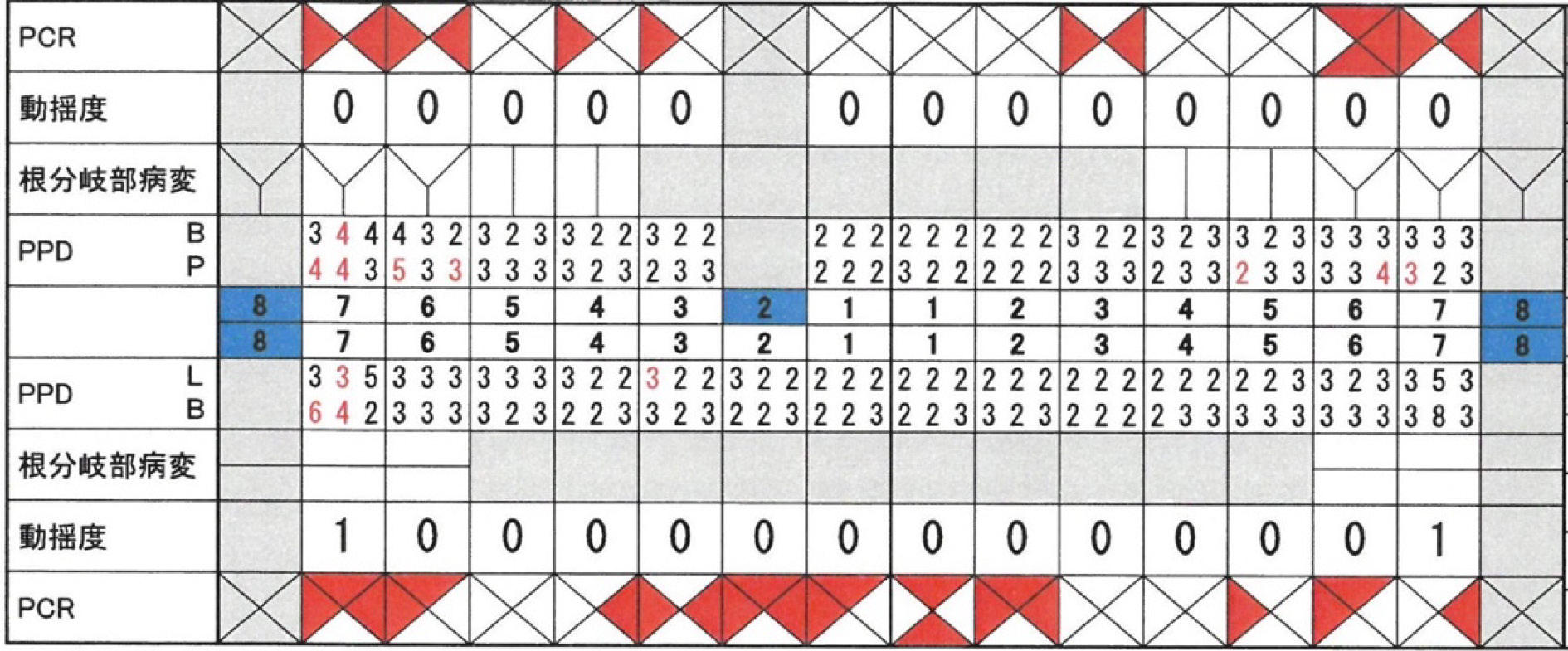
・平均歯周ポケット深さ(probing pocket depth:PPD)は5.3 mm,PPD 4-6 mmが80部位(49.4%),PPD 7 mm以上が41部位(25.3%),bleeding on probing(BOP)は81.0%であり,歯周炎症表面積(periodontal inflamed surface area:PISA)8)は3,217 mm2であった。
・37と47の動揺度(Millerの分類)は3度,22と31の動揺度は2度,11,14,33,そして41の動揺度は1度であった。
・全顎的に歯肉縁下歯石の沈着がみられた。
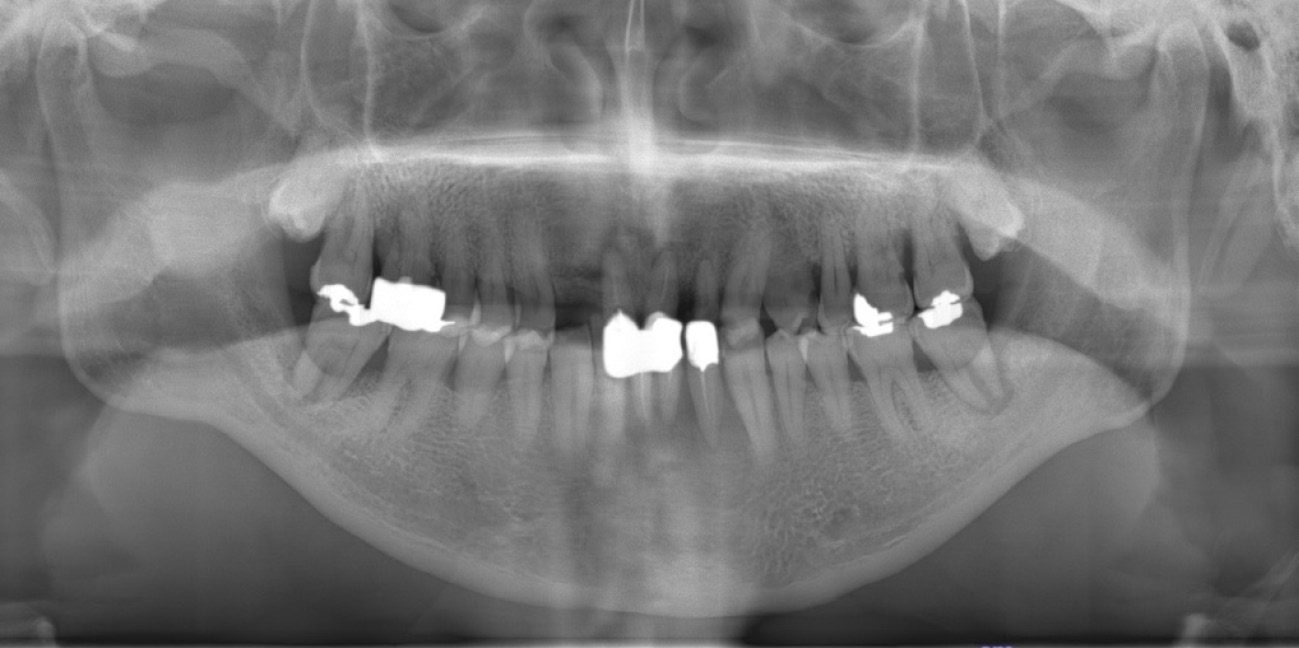
2) デンタル・パノラマエックス線画像検査所見(図3, 4)
・大臼歯部を中心に中等度の水平性の歯槽骨吸収像を呈していた。27,37,そして47には根尖におよぶ歯槽骨吸収があった。
・11-22,そして41の根尖相当部に根尖病変様のエックス線透過性の亢進がみられた。
・22-24,26,そして32に齲蝕様のエックス線透過像が存在した。
診断
患者の糖尿病と歯周炎の病状を考慮して,広汎型重度慢性歯周炎(ステージIV,グレードC)および二次性咬合性外傷と診断した。歯科衛生診断は,糖尿病と歯周炎の関連に対する理解不足が局所および全身的な病状の進行を相互に助長したと判断した。
治療方針(歯科衛生士としての方針も含む)
1)患者自身に糖尿病治療における口腔(歯周)管理の重要性を意識させる。担当歯科衛生士としては,重度の歯周炎の進行が糖尿病の病態に悪影響を及ぼすことを患者自身が理解できるように導く。また,糖尿病治療の一環として口腔(歯周)状態を改善することの重要性を患者と共有し,治療目標を明確にする(PISAとHbA1c値の改善)。
2)歯周基本治療によって,早期に歯肉縁下の感染源を除去し,咬合性外傷のコントロールを行う。歯周外科治療の介入は患者年齢を考慮して実施しない。
3)かかりつけ内科との綿密な医科歯科連携医療を行う。
治療計画
1) 歯周基本治療
(1)患者教育として,糖尿病と歯周炎が相互に悪影響を及ぼすことを説明し,糖尿病治療と並行して歯周治療を行うことの重要性について理解させる。
(2)歯肉縁上の感染源除去を目的としたブラッシング方法を指導し,セルフケアを向上させるとともに,歯肉縁上スケーリングを実施し,口腔衛生状態を改善する。
(3)27,37,そして47は根尖におよぶ歯槽骨吸収および膿瘍形成があり,感染のコントロールが困難と判断し,抜歯を行う。
(4)歯肉縁下の感染源除去を目的として抗菌薬(ミノサイクリン塩酸塩)の局所投与を併用したスケーリング・ルートプレーニング(scaling and root planing:SRP)を行う。
(5)11と22の動揺に対する咬合性外傷のコントロール,12欠損部の審美性の改善を考慮し,13-22はレジン暫間修復・補綴装置による暫間固定を行う。
(6)齲蝕治療(23,24,26,32)および感染根管治療(11,22)を行う。
2) 再評価
歯肉炎症の消退,歯周ポケットの減少,動揺の軽減,PCRの改善,歯槽硬線の明瞭化を評価する。
3) 口腔機能回復治療
二次性咬合性外傷のコントロール,12欠損部の機能および審美性の回復を目的として,13-22の連結冠による補綴治療を行う。
4) 再評価
(1)口腔機能回復治療によって,二次性咬合性外傷がコントロールでき,安定した咬合が確立できているかを評価する。
(2)補綴物は清掃性が良く,プラークコントロールを妨げないものであるかを確認する。
(3)歯周状態が安定し,supportive periodontal therapy(SPT)に移行可能であるか判断する。
5) SPT
(1)糖尿病の状態と歯周状態の関連をかかりつけ内科と連携しながら把握し,SPTを継続する。
(2)継続的な口腔衛生指導を行い,良好なセルフケアを維持させる。
(3)歯周ポケットが残存する部位に対しては,歯周ポケット内のデブライメントを行い,必要に応じて抗菌薬の局所投与も併用し,長期的な病状安定を図る。
(4)咬合性外傷がコントロールでき,安定した咬合が維持できているかを確認する。
(5)露出根面に対してはフッ化物を応用して根面齲蝕の抑制を行う。
治療経過
1) 歯周基本治療(歯周治療は担当歯科衛生士が担当)
・歯周基本治療では,まず担当医とともに,患者に歯周病の病状を説明し,歯周病の病態が糖尿病の状態に悪影響を与えている可能性を指摘した。そして,医科と歯科が連携しながら糖尿病と歯周病を同時に治療していく必要性を説明した。
・口腔衛生状態は不良で,PCRは100%であった。そのため,まずはセルフケアの早期確立が必要と判断し,ブラッシング指導を行った。基本のブラッシング法としてバス法を指導した。歯列空隙と叢生があるため,歯間部の清掃には2種類のサイズ(S,SS)の歯間ブラシ(DENT.EX歯間ブラシⓇ,ライオン株式会社)とデンタルフロス(サンフレッシュⓇ,日本歯科工業株式会社)を使用するように指導した。可及的な感染源除去として,超音波スケーラー装置(ソルフィーFⓇ,株式会社モリタ)を用いて歯肉縁上歯石の除去を行った。
・歯肉縁下歯石の除去(SRP)は,担当医による局所浸潤麻酔(オーラ注歯科用カートリッジⓇ,株式会社ジーシー昭和薬品)処置後,全顎を6ブロックに分けて行った。SRPはグレーシーキュレット(American Eagle InstrumentsⓇ INC.,株式会社ジーシー)を用いて行った。
・また,糖尿病患者に対する歯周治療ガイドライン9,10)に従い,毎回のSRP後に,歯周ポケット内細菌数や臨床的パラメーターの改善を目的とした補助的療法としてミノサイクリン塩酸塩(ミノサイクリン塩酸塩歯科用軟膏2%「昭和」Ⓡ,株式会社ジーシー昭和薬品)を歯周ポケット内に担当医が貼薬した。
・23,24,26,そして32の齲蝕治療,11-22の感染根管治療を行った。動揺がある11と21は感染根管治療に先立って,レジン暫間修復・補綴装置による暫間固定を行った。なお,27,37,そして47は感染のコントロールが困難なため初診時の診査では抜歯を計画していたが,SRP後に動揺と歯肉の炎症が改善されたため,歯周基本治療後の再評価で抜歯の要否を改めて検討することにした。
2) 歯周基本治療後の再評価(2021年10月)
・歯周基本治療後の歯周組織検査において,PPDが3 mm以下の部位の割合は25.3%から50.0%に,BOPは81.0%から46.9%に,PISAは3,217 mm2から1,507 mm2に改善していることを確認した。
・初診時,歯周膿瘍の形成および3度の動揺が存在して抜歯を予定していた27,37,47は,歯周炎症の改善とともに動揺度の改善が見られた。そのため,患者の歯周治療へのモチベーションを維持するためにも,可能な限り保存する方向で治療を進めるように治療計画を修正した。
3) 口腔機能回復治療
・上顎前歯部の永久固定として,13-(12)-11-21-22ブリッジ修復物が装着された。13は部分被覆冠,12-22はレジン前装鋳造冠とした。
4) 口腔機能回復治療後の再評価,SPT移行(2021年12月,図5~7)
・全顎的に歯肉炎症は改善し,初診時に見られた27,37,そして47の膿瘍は消失した。口腔機能回復治療後の歯周組織検査において,初診時と比較して,PPDが3 mm以下の部位の割合は25.3%から92.6%に,BOPは81.0%から7.4%に,PISAは3,217 mm2から605 mm2に改善していることを確認した。継続的に口腔衛生指導を行ったことで,セルフケアも向上し,初診時に100%であったPCRは32.4%までに減少した。パノラマエックス線画像検査所見では,47根尖部に歯槽骨の再生像がみられた。また,歯周炎症の改善に伴いHbA1cは安定し,全顎のSRP実施以降,HbA1c値は6.0%以下を維持していた。そのため,SPTヘ移行可能と判断した。なお,歯周治療に対する口腔内環境の大幅な改善を患者自身が自覚したこともあり,歯周治療に対するモチベーションが初診時と比較して飛躍的に向上していた。
5) プラークリテンションファクター除去のための再歯周基本治療の実施後,再SPTへ移行(2022年11月,図8~10)
・当初,SPT間隔は1ヵ月とした。患者の歯周治療に対するモチベーションは高く維持できており,歯周組織の状態は安定していた。HbA1cの値も6.5%以下に安定しており,良好な血糖コントロールが維持できていた。
・SPT移行6ヵ月経過後,歯周治療に伴う口腔細菌叢が変化したためか,歯周基本治療時に修復治療を行っていた32レジン前装鋳造冠マージン部に齲蝕の進行を確認した。そのため,32レジン前装鋳造冠の再製と合わせて,プラークリテンションファクターとしてリスクが高い16,31,そして41補綴物の再製が望ましいと担当医が判断した。再歯周基本治療として,補綴物の再製に先立ち,16,31,32,そして41の感染根管治療が実施された。その後,16にはCAD/CAM冠,32-41にはレジン前装鋳造冠が装着された。
・2022年11月,再歯周基本治療後の再評価を実施し,歯周状態は継続して安定していることを確認した。そして,SPT間隔を1ヵ月から2ヵ月に延長して,現在に至るまでSPTを継続している(最新PISAは185 mm2,2023年3月)。なお,歯周治療中のかかりつけ内科での糖尿病治療は,DPP-4阻害薬(シタグリプチンリン酸塩水和物)の内服治療のみ継続されており,歯周治療の進展に伴う口腔環境の改善とともにHbA1c値は順調に低下してきた。SPT移行後もHbA1c値は6.5%以下にコントロールできている状況にある(図11)。
考察
本症例は,糖尿病と歯周炎の病状を考慮し,広汎型重度慢性歯周炎(ステージIV,グレードC)と診断した。患者は高血圧の治療などで10年以上かかりつけ内科を定期的に受診していたが,血糖値の悪化はこれまでに指摘されたことがなかった。そのため,今回なぜ急激に血糖値が悪化したのか当初原因が全くわからず,膵臓がんの可能性も指摘され(後に否定),心配されていた。今回の密接な医科歯科連携によって,早期に適切な歯科治療介入が行われ,血糖値の悪化に重度の歯周炎症が関与していた可能性があることを患者自身が認識した。自身の健康不安が払拭され,糖尿病の治療と歯周病の治療に前向きに取り組むことができた結果,口腔内の環境が改善され,食事内容も変わり,何でも食べられる喜びを患者が実感した。そして,歯周治療に伴いHbA1cが改善していくことがさらなる両疾患の治療に対するモチベーションの向上に繋がった。また,以前通院していたかかりつけ歯科において,抜歯が必要な歯が10本以上あると指摘され,非常にショックを受けていた。今回,患者年齢を考慮し,可能な限り歯の保存に努める歯周治療を実施した。治療計画立案時は感染制御が難しいと考えた歯(27,37,そして47)の抜歯を予定したが,最終的には1本も抜歯せずにSPTへ移行した。その結果,患者の歯周治療に対するさらなるモチベーションの向上となった。
担当歯科衛生士として,毎回の歯科受診の際に,血糖値(HbA1c値)の状態を確認し,患者自身が歯周炎症の改善との関連性を実感できるように口腔衛生管理を進めた。また,患者自身がかかりつけ内科医に歯周状態の改善を報告できるように毎回指導し,患者主体の医科歯科連携医療の推進に努めた。そして,患者の状態に合わせた口腔衛生指導やSRPなどの歯周基本治療を行うことによって歯周状態は大幅に改善し,糖尿病の病態改善にも大きく貢献できた。また,かかりつけ内科医からも,今回の血糖値の急激な悪化の背景に歯周炎の関与が大きく関わっていた可能性を理解した旨の連絡があり,糖尿病患者の治療における医科歯科連携の重要性をさらに再認識したとの回答があった。このように,歯科治療を通じて糖尿病患者と多くの時間を共有できる歯科衛生士が治療の主体となることによって,さらに効果的な医科歯科連携医療を推進していくことができるのではないかと考える。
また,本症例はSPT移行後,良好な口腔衛生状態を維持し,歯周状態は安定している。しかし,Lang & Tonetti11)のSPT時のリスク評価では中等度リスクに該当し,再発への注意が必要である。特に,37と47には根尖におよぶ歯槽骨吸収が残存しており,PPDが6 mm以上の部位が残存する。そのため,SPTにおいては,定期的な歯周組織検査やエックス線画像検査によって臼歯部を中心に歯周状態の確認を行うとともに,必要に応じて歯周ポケット内デブライドメントや抗菌薬の局所投与の必要性の検討を行い,再発の防止に努める。また,毎回のSPT時にHbA1c値を確認し,糖尿病の病状にも引き続き留意する必要があると考える。
今回の症例を通して,糖尿病の病態(高血糖)と歯周病の病態(慢性炎症)は密接に関連しており,どちらか一方でも身体的限界を超えた時に,急激な臨床所見(検査値の異常や歯周膿瘍の形成等)として表在化する可能性があると実感した。今回は早期に適切な医科歯科連携を行ったことで,高血糖と慢性炎症が織りなす悪循環サイクルを早期に断ち切ることができ,良好な治療結果を得ることができた。しかし,治療介入の時期が遅れたり,医科歯科連携が円滑に行われなかったりすると,それぞれの治療がうまく奏功しない可能性もある。したがって,医師や歯科医師,そして歯科衛生士などの医療従事者が糖尿病と歯周病について正しい知識を持っておくことは必要不可欠である。また,糖尿病や歯周病を有する患者が,糖尿病あるいは歯周病の検査を自ら進んで受けることができるよう,広く啓発していくことがさらに望まれる。
結論
本症例は,糖尿病が関連した重度慢性歯周炎患者に対して,早期に医科歯科で連携し,専門的歯周治療を行った。そして歯科医師の指導のもと,歯科衛生士が口腔衛生指導や感染源除去などの歯周基本治療を行うことによって,糖尿病と歯周炎の状態をともに改善することができた。患者が主体となる医科歯科連携に導くことは糖尿病治療における歯周治療の重要な役割であり,歯科衛生士は歯周治療を通じて医科歯科連携医療に大きく貢献できると考える。
謝辞
本稿を終えるにあたり,本症例報告の執筆に種々のご協力を頂きました岡山大学 学術研究院医歯薬学域 歯周病態学分野の高柴正悟教授,岡山大学病院 歯科(総合歯科部門)の河野隆幸先生,医療法人緑風会三宅ハロー歯科のスタッフならびに岡山大学 学術研究院医歯薬学域 歯周病態学分野の先生方に深く御礼申し上げます。
なお,本論文は,第65回春季日本歯周病学会学術大会(2022年5月13日)においてポスター発表した内容を一部改変して掲載した。
今回の論文に関連して,開示すべき利益相反状態はありません。
References
- 1) 厚生労働省: 令和元年国民健康・栄養調査結果の概要. 2019, 49. https://www.mhlw.go.jp/stf/newpage_14156.html (参照 2023-05-17).
- 2) 日本糖尿病学会: 糖尿病診療ガイドライン2019, 南江堂, 東京, 2019, 319.
- 3) Roberts FA, Darveau RP: Microbial protection and virulence in periodontal tissue as a function of polymicrobial communities: symbiosis and dysbiosis. Periodontol 2000, 69: 18-27, 2015.
- 4) 厚生労働省: 平成28年歯科疾患実態調査結果の概要. 2016, 18. https://www.mhlw.go.jp/toukei/list/62-28.html (参照 2023-05-17).
- 5) Lalla E, Papapanou PN: Diabetes mellitus and periodontitis: a tale of two common interrelated diseases. Nat Rev Endocrinol, 7: 738-748, 2011.
- 6) 日本歯周病学会: 糖尿病患者に対する歯周治療ガイドライン, 改訂第2版, 医歯薬出版, 東京, 2014, 19-21.
- 7) O'Leary TJ, Drake RB, Naylor JE: The plaque control record. J Periodontol, 43: 38, 1972.
- 8) Nesse W, Abbas F, van der Ploeg I, Spijkervet FK, Dijkstra PU, Vissink A: Periodontal inflamed surface area: quantifying inflammatory burden. J Clin Periodontol, 35: 668-673, 2008.
- 9) 日本歯周病学会: 歯周病患者における抗菌薬適正使用のガイドライン2020, 医歯薬出版, 東京, 2020, 56-59.
- 10) Rovai ES, Souto ML, Ganhito JA, Holzhausen M, Chambrone L, Pannuti CM: Efficacy of local antimicrobials in the non-surgical treatment of patients with periodontitis and diabetes: A systematic review. J Periodontol, 87: 1406-1417, 2016.
- 11) Lang NP, Tonetti MS: Periodontal risk assessment (PRA) for patients in supportive periodontal therapy (SPT). Oral Health Prev Dent, 1: 7-16, 2003.