2026 年 53 巻 2 号 p. 120-127
2026 年 53 巻 2 号 p. 120-127
【目的】地域包括ケア病棟に入院した高齢急性感染症患者のリハビリテーション時間(以下,リハ時間),非リハビリテーション時間(以下,非リハ時間)それぞれの入院初期の身体活動量が日常生活動作(Activities of Daily Living:以下,ADL)改善に及ぼす影響を検討した。【方法】対象は急性期病院から地域包括ケア病棟に転棟した高齢急性感染症患者60名。身体活動量をリハ時間と非リハ時間に分類し,Functional Independence Measure(以下,FIM)利得を従属変数とした重回帰分析を行った。【結果】低強度身体活動はリハ時間(β=0.406, p=0.006),非リハ時間(β=0.331, p=0.031)ともにFIM利得と関連した。【結論】地域包括ケア病棟に入院した高齢急性感染症患者では,リハ時間,非リハ時間ともに入院初期の低強度身体活動が多いほどADL改善が大きいことが示唆された。
Objectives: This study aimed to clarify the effects of physical activity during early hospitalization, classified into therapy and non-therapy times, on the improvement of activities of daily living (ADL) in older patients with acute infectious diseases admitted to community-based integrated care wards.
Methods: Sixty older patients with acute infectious diseases transferred from acute care wards to community-based integrated care wards were included. Physical activity was categorized into therapy and non-therapy times. Multiple regression analysis was conducted using Functional Independence Measure (FIM) gain as the dependent variable to evaluate its association with physical activity.
Results: Light physical activity (LPA) was significantly associated with FIM gain during both therapy (β=0.406, p=0.006) and non-therapy times (β=0.331, p=0.031).
Conclusions: In older patients with acute infectious diseases admitted to community-based integrated care wards, greater LPA during early hospitalization, assessed during both therapy and non-therapy times, was positively associated with improvements in ADL.
国際的に高齢化が急速に進展しており1),本邦でも高齢者の人口は年々増加し,2040年には65歳以上の人口が3928万人となり,全人口の34.8%に達すると見込まれている2)。高齢者は加齢に伴う免疫機能の低下により感染症に罹患しやすく3),肺炎の発症率増加4)や尿路感染症の入院率増加5)が報告されており,高齢急性感染症患者は今後さらに増加すると考えられる。また,急性期感染症による入院によって,入院前と比較して退院時の日常生活動作(Activities of Daily Living:以下,ADL)が低下することが報告されている6)7)。入院中のADL改善が不十分となり,退院時のADLが低下することは,Quality of Lifeの低下8)だけではなく,自宅復帰率を低下9)させることが示されている。そのため,高齢急性感染症患者のADL改善を図ることが重要である。
地域包括ケア病棟は,①急性期治療を経過した患者の受け入れ,②在宅で療養を行っている患者などの受け入れ,③在宅復帰支援の3つの役割を有した病棟とされ10),地域包括ケアシステムの中核的な役割を果たしている。特に急性期治療を経過した患者に対し,在宅復帰に向けたリハビリテーションを提供する機能を担うとされ11),これらの患者のうち急性感染症を有する者は16.8%を占めると報告されている10)。急性期病棟から地域包括ケア病棟に転棟した高齢急性感染症患者は,入院要因である感染症の沈静化に伴い,運動制限が比較的少ない状態である可能性が高く,急性期病棟入院患者とADL改善の関連要因が異なると考えられる。しかし,地域包括ケア病棟に入院した高齢急性感染症患者を対象としたADL改善の関連要因に関する検討は十分にされていない。
また,急性期病棟に入院した高齢急性感染症患者を対象とした先行研究では,入院早期の歩行時間12)や歩数13)がADL改善に好影響を与えたことが報告されている。しかし,地域包括ケア病棟入院患者の58%はADLに介助を要すとされており14),歩行による身体活動量の確保が困難であるという課題がある。また,身体活動量の強度の観点では,3.0 METs以上の強度が高い中高強度身体活動(Moderate-to-Vigorous Physical Activity:以下,MVPA)を十分に実施することが難しいと推察され,実際に高齢入院患者を対象とした先行研究において,MVPA時間が3分/日であったことが報告されている15)。一方で,1.6~2.9 METsの低強度身体活動(Light Physical Activity:以下,LPA)は,軽運動やセルフケア,立位保持,車椅子駆動などが含まれ16)17),自立歩行が困難な患者でも実施可能である。さらに,近年LPAは高齢入院患者の身体活動量評価として用いられている18)19)。また,LPAは3軸加速度計が内蔵された身体活動量計を用いて容易に測定できる20)。これらの点から,地域包括ケア病棟入院患者の身体活動量評価において,LPAは現実的な指標であると考えられる。これまで,LPA時間と退院時ADLの関連性を検討した研究18)も報告されているが,後方視的研究であることから,退院時ADLと関連性がある入院前ADLや認知機能21)などの交絡因子が十分に調整されていない。さらに,地域包括ケア病棟のリハビリテーションは入院料に包括されており,1日あたりのリハビリテーション実施単位数は2.8単位/日22)と報告されている。よって,リハビリテーション実施時間(以下,リハ時間)に限らず,リハビリテーション非実施時間(以下,非リハ時間)を含めたマネジメントが地域包括ケア病棟入院患者のADL改善に重要であると考えられる。しかし,入院患者を対象として,リハ時間と非リハ時間に分類して強度別の身体活動時間を調査した報告は限られており19)23),地域包括ケア病棟入院患者を対象とした報告は見当たらない。地域包括ケア病棟に入院した高齢急性感染症患者を対象として,リハ時間と非リハ時間における強度別の身体活動時間の実態を把握し,交絡因子を調整した上でADL改善との関連性を明らかにすることは,効果的な介入方法の立案や退院時におけるADLを予測する上で有用であると考える。
以上のことから,本研究は地域包括ケア病棟に入院した高齢急性感染症患者を対象として,リハ時間および非リハ時間における強度別身体活動時間が,ADL改善に及ぼす影響を明らかにすることを目的とした。
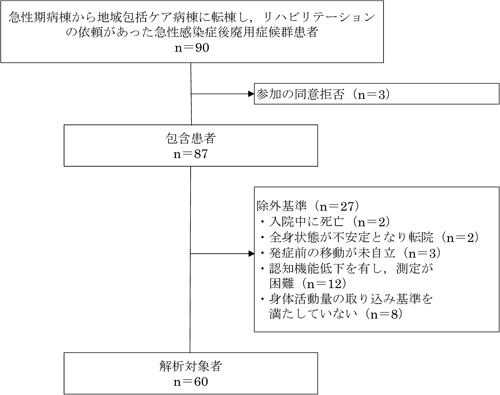
本研究は単一施設の前向き観察研究である。対象は2020年4月~2024年7月の間に他病院の急性期病棟から鶴巻温泉病院地域包括ケア病棟に転棟し,リハビリテーション実施の依頼があった急性感染症後廃用症候群患者とした。包含基準は65歳以上で参加の同意が得られた者とした。除外基準は入院中に死亡した者,全身状態が不安定となり転院した者,発症前の移動動作に介助を要していた者,測定や評価の実施が困難な認知機能低下を有する者,身体活動量の取り込み基準を満たさなかった者とした(図1)。なお,入院中に発熱や軽度の再感染などのイベントが発生した場合でも,主治医の許可のもとリハビリテーションを継続しており,除外はしていない。
リハビリテーションは医師の指示のもと理学療法,作業療法,言語聴覚療法が実施された。ADL改善を目的に,対象者の身体状況に応じた介入が実施された。理学療法では,筋力増強練習,基本動作練習,バランス練習,歩行練習などを実施した。作業療法では,生活場面を想定したADL練習を中心に実施した。言語聴覚療法では,対象者の状態に応じて摂食嚥下機能練習を実施した。
2. データ収集対象者の基本医学情報として,年齢,性別,診断名,Body Mass Index(以下,BMI),チャールソン併存疾患指数(Charlson Comorbidity Index:以下,CCI),入院時のC反応性タンパク(C-reactive Protein:以下,CRP),発症から入院までの日数,在院日数,1日あたりのリハビリテーション実施単位数を診療記録から収集し,平均値を算出した。また,入院時に栄養状態,認知機能,握力,バランス機能を評価した。栄養状態はGeriatric Nutritional Risk Index(以下,GNRI)を用いて算出し,GNRIの計算式は,「GNRI=14.89×Alb+41.7×(現体重/理想体重)」を使用し,理想体重はBMIを22に設定した24)。認知機能の評価にはMini-mental State Examination(以下,MMSE)を用いた25)。握力の測定には,デジタル式握力計(竹井機器工業製,T.K.K.5401)を使用した。座位姿勢にて,肘関節90度屈曲位,前腕回内外中間位の状態で左右の握力を2回測定し,最大値を代表値として採用した。バランス機能はBerg Balance Scale(以下,BBS)を用いて評価した26)。
3. ADLの評価入院中におけるADLはFunctional Independence Measure(以下,FIM)27)を用いて,入院時および退院時に理学療法士もしくは作業療法士,看護師および介護福祉士の話し合いのもと評価した。FIMは運動項目13項目,認知項目5項目で構成され,介助量を7段階(7点が完全自立,1点が全介助)で評価する評価法である。運動項目は13~91点,認知項目は5~35点,合計点は18~126点の値を示す。本研究では退院時FIMから入院時FIMを減じたFIM利得を主要アウトカムとした。FIMは軽微な機能変化も捉える感度に優れており28),入院中のADL変化を定量的に評価する目的に適しているため採用した。入院前のADLの評価はKatz Index29)を用いて,本人もしくは家族から急性感染症発症直前のADLを聴取した。Katz Indexは入浴,更衣,トイレ,移動,排尿・排便,食事の6項目で構成された評価法である。項目ごとに自立,非自立に分類して,全項目の合計点(0~6点)を算出した。Katz Indexは項目数が少なく構成が単純で,基本的ADLに特化しているため,回想や代理報告による評価において妥当性が示されている30)。そのため,本研究では想起バイアスの影響を考慮しKatz Indexを採用した。
4. 身体活動量の評価身体活動量は三軸加速度計が内蔵された身体活動量計(オムロンヘルスケア社,HJA-750C Active style Pro)を用いて,60秒間隔のMETsを測定した。この機器は,自立歩行が困難な患者に対しても強度別の身体活動時間を高い信頼性で測定できることが報告されている31)。入浴を除いた7時から21時まで時間に装着し,入院翌日からの連続7日間で得られたデータのうち600分以上の装着時間が5日間以上あるデータを解析対象とした32)。先行研究33)を参考に,1.6~2.9 METsをLPA, 3.0 METs以上をMVPAとし,1日あたりの総LPA時間および総MVPA時間を算出し,対象者ごとの平均値を求めた。さらに理学療法,作業療法および言語聴覚療法の実施時間を診療記録から収集し,該当時間内をリハ時間,それ以外の時間を非リハ時間として算出した。
5. 統計解析サンプルサイズは,G*Power 3.1.9.2を用いて事前に計算した。重回帰分析を前提として算出し,効果量を0.35,有意水準を5%,検出力を80%,変数を6と設定した場合34),必要なサンプルサイズは46名であった。
各指標はShapiro-Wilk検定にて正規性を確認したうえで,FIM利得との関連をPearsonの相関係数またはSpearmanの順位相関係数を用いて検討した。さらに,FIM利得を従属変数とし,先行研究21)35)36)を考慮して年齢,CCI,入院前ADL, MMSE,入院時FIM合計を共変量として調整したうえで,LPA時間を合計,リハLPA時間,非リハLPA時間に分類し,それぞれを独立変数とした3つの重回帰分析(モデル1~3)を計画して実施した。多重共線性は,Variance Inflation Factor(以下,VIF)を確認した。統計ソフトはIBM SPSS Statistics Version 30を使用し,有意水準は5%とした。
6. 倫理的配慮本研究は,鶴巻温泉病院臨床研究倫理審査委員会の承認(承認番号422)および国際医療福祉大学倫理審査委員会の承認(承認番号24-TA-191)を得て実施した。また,対象者または家族に研究に関して十分に説明し,研究参加の同意を書面にて得た。
分析対象者は60名(男性34名,女性26名),平均年齢は84.7歳(±6.1歳)であった。疾患内訳は,肺炎が25名,尿路感染症が21名,蜂窩織炎が7名,胆管炎が5名,帯状疱疹が1名,腸炎が1名であった(表1)。
| 年齢(歳) | 84.7±6.1 |
| 性別男:女 名(%) | 34 (57) : 26 (43) |
| 診断名 名(%) | |
| 肺炎 | 25 (42) |
| 尿路感染症 | 21 (35) |
| 蜂窩織炎 | 7 (12) |
| 胆管炎 | 5 (8) |
| 帯状疱疹 | 1 (2) |
| 腸炎 | 1 (2) |
| BMI (kg/m2) | 20.0±3.1 |
| CCI(点) | 2 (1–3) |
| CRP (mg/dL) | 0.39 (0.12–0.97) |
| 発症から入院までの日数(日) | 31 (24–41) |
| 在院日数(日) | 59 (54–60) |
| 入院前ADL(点) | 6 (5–6) |
| GNRI | 87.7±11.1 |
| MMSE(点) | 23 (18–26) |
| 握力(kg) | 15.5±5.3 |
| BBS(点) | 29 (19–38) |
| 身体活動量(分/日) | |
| LPA時間 | 67 (39–94) |
| MVPA時間 | 2 (1–3) |
| リハ内身体活動量(分/日) | |
| LPA時間 | 17 (11–21) |
| MVPA時間 | 0 (0–1) |
| 非リハ身体活動量(分/日) | |
| LPA時間 | 50 (30–73) |
| MVPA時間 | 2 (1–3) |
| 入院時FIM(点) | |
| FIM合計 | 68.3±18.4 |
| FIM運動項目 | 43.8±14.1 |
| FIM認知項目 | 24.5±6.4 |
| 退院時FIM(点) | |
| FIM合計 | 88.2±23.5 |
| FIM運動項目 | 62.2±19.2 |
| FIM認知項目 | 26.0±6.1 |
| FIM利得(点) | 19.9±11.3 |
| リハビリ1日平均単位数(単位/日) | 2.6±0.5 |
| PT1日平均単位数(単位/日) | 1.4±0.3 |
平均値±標準偏差,または中央値(四分位範囲).
BMI: Body Mass Index, CCI: Charlson Comorbidity Index, CRP: C-reactive Protein, ADL: Activities of daily living, GNRI: Geriatric Nutritional Risk Index, MMSE: Mini-mental State Examination, BBS: Berg Balance Scale, LPA: Light Physical Activity, MVPA: Moderate-to-Vigorous Physical Activity, FIM: Functional Independence Measurey, PT: Physical Therapy.
FIM利得とその他指標との相関分析では,入院前ADL(r=0.305, p=0.018),MMSE(r=0.280, p=0.030),BBS(r=0.419, p<0.001),LPA時間(r=0.404, p=0.001),リハLPA時間(r=0.406, p=0.001),非リハLPA時間(r=0.404, p=0.001)で有意な相関を認めた(表2)。
| 項目 | 相関係数 | p値 |
|---|---|---|
| 年齢 | 0.014 | 0.916 |
| BMI | 0.105 | 0.424 |
| CCI | −0.111 | 0.399 |
| CRP | 0.015 | 0.911 |
| 発症から入院までの日数 | 0.021 | 0.873 |
| 在院日数 | −0.090 | 0.496 |
| 入院前ADL | 0.305 | 0.018 |
| GNRI | −0.031 | 0.814 |
| MMSE | 0.280 | 0.030 |
| 握力 | −0.091 | 0.491 |
| BBS | 0.419 | <0.001 |
| LPA時間 | 0.404 | 0.001 |
| MVPA時間 | 0.029 | 0.828 |
| リハLPA時間 | 0.406 | 0.001 |
| リハMVPA時間 | −0.023 | 0.860 |
| 非リハLPA時間 | 0.404 | 0.001 |
| 非リハMVPA時間 | 0.049 | 0.710 |
| 入院時FIM合計 | 0.203 | 0.120 |
| 入院時FIM運動項目 | 0.172 | 0.190 |
| 入院時FIM認知項目 | 0.206 | 0.114 |
| リハビリ1日平均単位数 | 0.122 | 0.351 |
Pearsonの相関係数:年齢,BMI,GNRI,握力,入院時FIM合計,入院時FIM運動項目,入院時FIM認知項目,リハビリ1日平均単位数.
Spearmanの順位相関係数:CCI,CRP,発症から入院までの日数,在院日数,入院前ADL,MMSE,BBS,LPA,リハLPA時間,非リハLPA時間,MVPA時間,リハMVPA時間,非リハMVPA時間.
FIM: Functional Independence Measure, BMI: Body Mass Index, CCI: Charlson Comorbidity Index, CRP: C-reactive Protein, ADL: Activities of daily living, GNRI: Geriatric Nutritional Risk Index, MMSE: Mini-mental State Examination, BBS: Berg Balance Scale, LPA: Light Physical Activity, MVPA: Moderate-to-Vigorous Physical Activity.
FIM利得を従属変数とした重回帰分析では,モデル1ではLPA時間(β=0.370, p=0.016)が有意な関連因子として抽出された。モデル2ではリハLPA時間(β=0.406, p=0.006),モデル3では非リハLPA時間(β=0.331, p=0.031)が有意な関連因子として抽出された。変数間の多重共線性は認められなかった。自由度調整済みR2は,モデル1が0.155,モデル2が0.183,モデル3が0.136であった(表3)。
| 変数 | モデル1 | モデル2 | モデル3 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| B (95%CI) | β | p値 | VIF | B (95%CI) | β | p値 | VIF | B (95%CI) | β | p値 | VIF | |
| 年齢 | 0.128 (−0.361 to 0.616) | 0.069 | 0.602 | 1.197 | 0.155 (−0.323 to 0.634) | 0.083 | 0.518 | 1.186 | 0.131 (−0.363 to 0.625) | 0.070 | 0.598 | 1.198 |
| CCI | −0.703 (−2.437 to 1.032) | −0.102 | 0.420 | 1.094 | −0.689 (−2.395 to 1.016) | −0.100 | 0.421 | 1.094 | −0.721 (−2.474 to 1.032) | −0.104 | 0.413 | 1.094 |
| 入院前ADL | 1.962 (−0.553 to 4.478) | 0.197 | 0.124 | 1.105 | 1.924 (−0.548 to 4.397) | 0.193 | 0.125 | 1.104 | 2.003 (−0.539 to 4.545) | 0.201 | 0.120 | 1.104 |
| MMSE | 0.461 (−0.228 to 1.149) | 0.218 | 0.185 | 1.850 | 0.442 (−0.235 to 1.120) | 0.210 | 0.196 | 1.852 | 0.473 (−0.223 to 1.169) | 0.224 | 0.179 | 1.849 |
| 入院時FIM合計 | −0.129 (−0.342 to 0.083) | −0.210 | 0.228 | 2.070 | −0.128 (−0.331 to 0.076) | −0.207 | 0.214 | 1.963 | −0.116 (−0.330 to 0.098) | −0.188 | 0.283 | 2.057 |
| LPA時間 | 0.112 (0.022 to 0.203) | 0.370 | 0.016 | 1.548 | ||||||||
| リハLPA時間 | 0.523 (0.157 to 0.888) | 0.406 | 0.006 | 1.446 | ||||||||
| 非リハLPA時間 | 0.126 (0.012 to 0.240) | 0.331 | 0.031 | 1.518 | ||||||||
| R2 | 0.241 | 0.266 | 0.224 | |||||||||
| 自由度調整済みR2 | 0.155 | 0.183 | 0.136 | |||||||||
B:偏回帰係数,β:標準偏回帰係数,R2:決定係数,VIF: Variance Inflation Factor.
FIM: Functional Independence Measure, CCI: Charlson Comorbidity Index, ADL: Activities of daily living, MMSE: Mini-mental State Examination, LPA: Light Physical Activity.
本研究では急性期病棟から地域包括ケア病棟に転棟した高齢急性感染症患者を対象として,三軸加速度計が内蔵された身体活動量計を用いて測定した身体活動量がADL改善に及ぼす影響を調査した。その結果,地域包括ケア病棟に入院した高齢急性感染症患者において,LPA時間が長いほどADLの改善が大きいことが明らかとなった。また,LPA時間はリハ時間,非リハ時間ともにADL改善と正の関連を示した。
本研究における対象者のLPA時間は67分/日,MVPA時間は2分/日であった。高齢入院患者の身体活動量を測定した先行研究では,回復期リハビリテーション病棟に入院した高齢患者のLPA時間は114分/日,MVPA時間は3分/日と報告されている15)。本研究の対象者は,先行研究とFIM運動項目の点数は同程度であったにもかかわらず,LPA時間は短く,MVPA時間は類似していた。その理由として,本研究が地域包括ケア病棟入院患者を対象としており,回復期リハビリテーション病棟と比較して,1日あたりのリハビリテーションの実施単位数が少なかったことが挙げられる。リハビリテーション提供量は身体活動量と関連することが報告されており37),本研究におけるリハビリテーション実施単位数は2.6単位/日であり,厚生労働省の報告22)と同程度であった。一方で,回復期リハビリテーション病棟では6.4単位/日22)が提供されており,対象者に対するリハビリテーション提供量は明らかに少なかった。
また,本研究におけるリハビリテーション実施時間中のLPA時間は17分/日であり,リハビリテーション実施時間に占める割合は33%であった。先行研究においても,リハビリテーション実施時間のうちLPA時間が占める割合は30%程度であることが報告されている23)。さらに,観察評価による報告では,リハビリテーション実施時間のうち歩行やADL練習などの身体活動が占める割合は40%程度とされており38),本研究も同様の傾向を示した。その理由として,本研究の対象者は平均年齢84.7歳と高齢であり,FIM合計点数は68.3点とADL能力が低下していたことが挙げられる。このため,練習内容に対する説明や動作フィードバック,休憩の時間が多く含まれ,LPAに該当する身体活動を継続して行うことが難しかったと考えられる。
さらに,本研究における理学療法実施単位数は1.4単位/日であり,回復期リハビリテーション病棟の3.8単位/日39)よりも少ない傾向を示した。理学療法は立ち上がり動作や歩行動作などの割合が高く40),言語聴覚療法と比較し,実施時間中の運動強度が高い傾向にあることが報告されている41)。したがって,本研究の対象者では理学療法実施単位数が少なかったことが,回復期リハビリテーション病棟入院患者と比較してLPA時間が低値となった一因である可能性がある。また,対象者である高齢急性感染症患者は身体機能およびADLが低下しており,3.0 METs以上のMVPAに含まれる中高強度の身体活動を行う機会が極めて少なく,先行研究と同様にMVPA時間が低値であった可能性が考えられる。
高齢急性感染症患者を対象とした先行研究では,歩行による身体活動がADL改善に好影響を与えたことが報告されているが12)13),強度別の身体活動時間がADL改善に及ぼす影響については明らかではない。本研究における重回帰分析の結果,身体活動量の中でもLPA時間の増加がADL改善に寄与することが示唆された。高齢入院患者を対象とした横断研究15)では,LPA時間とADLの関連が報告されており,本研究結果を支持している。また,本研究では前向きな縦断研究のデザインを採用し,入院前ADLやMMSEなどの交絡因子として調整した上でも,地域包括ケア病棟に入院した高齢急性感染症患者において,LPA時間の増加がADL改善に影響を与える可能性が示唆された。そして,LPA時間はリハ時間,非リハ時間ともにADL改善に好影響を及ぼすことが明らかになった。加速度計を内蔵した身体活動量計を用いたシステマティックレビューでは,高齢者を含む急性期病棟入院患者が,1日のうち93~98.8%の時間を座位または臥位で過ごしており,身体活動量が著しく低いことが報告されている42)。このことから,1日を通じた身体活動量のマネジメントが重要であると考えられる。しかし,高齢入院患者の身体活動量をリハ時間と非リハ時間に分類し臨床的アウトカムに与える影響を検討した報告は限られている23)。LPAには歩行に限らず,軽運動やセルフケア,立位保持,車椅子駆動などの身体活動が含まれる。これらは,地域包括ケア病棟に入院した高齢急性感染症患者でも実現可能性が高い身体活動であることから16)17),本研究で得られた結果は臨床的にも意義深いものであると考えられる。
一方で,本研究の重回帰分析における決定係数は小さい値を示しており,モデルの適合度は十分でない可能性がある。これは,本研究で設定した説明変数以外にも,ADL改善に影響を与える要因が多数存在することを示唆している。特に,急性感染症の原因疾患,疾患の重症度,リハビリテーション内容などの要因は,本研究では十分に考慮できていない可能性がある。
モデルの適合度に課題があるものの,地域包括ケア病棟ではリハビリテーションが入院料に包括されており,リハビリテーション実施単位数が回復期リハビリテーション病棟と比較して少ないという特徴がある。本研究において,リハLPAモデルのR2が最も高値を示したことは,リハ時間中のLPAがADL改善を説明する上で相対的に大きな寄与を示す可能性を示唆するものである。しかし,本研究の対象者における非リハLPAはリハLPAの約3倍の時間の長さを有しており,1日全体のLPAの多くが非リハ時間中の活動によって構成されていた。したがって,リハ時間中のLPAを中核としつつ,非リハ時間を含めて入院全体を通してLPAを入院初期から促進することが重要であると考えられる。
本研究の限界として,単一施設で実施された研究であるため,結果を一般化する際には注意が必要であることが挙げられる。また,ADL改善には本研究で検討していない他の要因も関与している可能性があるため,本研究の結果の解釈には慎重を要する。今後は対象数を増やした上で,急性感染症の原因疾患や疾患の重症度,リハビリテーション内容などの交絡因子を含んだ検討が必要である。さらに,本研究では入院初期の身体活動量を調査しており,入院期間全体を通じた連続的な身体活動量の測定は行えていない。今後,入院期間全体の身体活動量を縦断的に調査し,入院中のADL改善との関連を検討する必要がある。
本研究では,地域包括ケア病棟に入院した高齢急性感染症患者において,入院初期のLPA時間が長いほどADL改善が大きいことが明らかとなった。また,LPA時間はリハ時間および非リハ時間のいずれにおいても,ADL改善と正の関連を示した。地域包括ケア病棟では,リハビリテーションが包括算定で提供されるため,実施可能な単位数に限りがあることから,非リハ時間も含めた1日全体でのLPAを入院初期から促進することが,ADL改善を図る上で重要であることが示唆された。
本研究の実施にあたり,ご協力いただいた研究対象者の皆様および鶴巻温泉病院リハビリテーション部スタッフの皆様に感謝申し上げる。
本研究に開示すべき利益相反はない。