2021 年 61 巻 12 号 p. 844-850
2021 年 61 巻 12 号 p. 844-850
神経皮膚黒色症は,神経堤細胞のNRAS体細胞変異により,皮膚で大型や多発性の母斑,神経系では軟膜メラニン細胞増殖をきたす.神経症状の発症は2歳までが多いが,成人後にもみられる.先天性大型黒色母斑を切除後長期間無症状であったが,35歳時に頭痛,意識障害,痙攣発作を生じた男性例を経験した.メソトレキセートは無効で,髄液排出による脳圧低下,ステロイドパルス療法が一時的に有効であったが,痙攣発作,意識障害が悪化し第92病日に死亡した.メラニン細胞増殖の診断に,髄液human melanin black-45免疫染色と血清5-S-cysteinyldopa(5-S-CD)が有用で,血清5-S-CDは予後予測にも有用な可能性があった.
Neurocutaneous melanosis is caused by postzygotic NRAS mutations in neural crest cells, resulting in large or multiple nevi in the skin and proliferation of leptomeningeal melanocytes in the central nervous system. The onset of neurological symptoms is usually before the age of 2 years, but it can also occur in adults. A 35-year-old male had been asymptomatic for a long time after excision of a large congenital melanocytic nevus, but he developed headache, disturbance of consciousness, and seizure. Methotrexate was ineffective, cerebral pressure was decreased by spinal drainage, and steroid pulse therapy was temporarily effective. Seizures and disturbance of consciousness worsened and the patient died on the 92nd day. Cerebrospinal fluid human melanin black-45 immunostaining and serum 5-S-cysteinyldopa (5-S-CD) were useful in diagnosing melanocytic proliferation, and serum 5-S-CD may be useful in predicting prognosis.
神経皮膚黒色症(neurocutaneous melanosis,以下NCMと略記)は,神経堤細胞の体細胞変異により神経系と皮膚でメラニン細胞が異常増殖する疾患で,増殖した細胞では癌遺伝子NRAS変異がみられる1).皮膚症状である母斑が先天性であるのに対し神経症状の発症年齢は二峰性で,2歳までの発症が多いものの,20~30歳代で発症することもある2).メラニン細胞は神経系では軟膜に生理的に存在し,特に脳底部,橋,小脳,脊髄に多い.軟膜のメラニン沈着はMRIでT1高信号,T2低信号として捉えられる3).軟膜病変の合併率は先天性母斑が大きくなると高くなり,直径20 cmを越える場合2.5%~45%である4).NCMの診断は,欧米ではKadonagaの基準2),本邦では吉岡の基準5)が用いられており,吉岡の基準は,1.皮膚に先天性の大きなあるいは多発性の色素性母斑,2.造影MRIまたは造影CTで脳表の造影(subarachnoid enhancement),3.髄液細胞診で色素性顆粒を有する細胞,の三つ全てを認めるとされる.軟膜病変は良性のmelanocytosisのことも髄膜黒色腫のこともあるが,髄膜黒色腫の頻度は高くそのほとんどが急速に進行する2).手術,化学療法,放射線治療の有効性は低く,生命予後は不良である1).今回,我々は成人例のNCMの診断に,血清5-S-cysteinyldopa(5-S-CD)と髄液human melanin black(HMB)-45免疫染色が有用だった1例を経験したので報告する.
患者:35歳 男性 会社員
主訴:頭痛,意識障害
既往歴:黒色母斑,尿路結石,逆流性食道炎.
家族歴:妹 クモ膜下出血.
現病歴:出生時から背部に小児頭大の黒色母斑があり,3歳時に全切除された.その後診療を受けることはなく,日常生活に支障を認めなかった.片頭痛の既往はなく,2013年12月 左側頭部に非拍動性で鈍い頭痛を感じた(第1病日).前兆はなかった.第4病日に運転中に意識を失い停車中の前方車両にぶつかり,当院に搬送された.明らかな外傷はないものの辻褄が合わない言動,右口角下垂を認めたため当日入院した.
入院時診察所見:血圧140/77 mmHg,脈拍72 bpm整,体温:35.8°C,SpO2 99%(室内気),胸腹部に特記すべき所見なし.背部における手術痕は直径20 cmを越え,黒色母斑が一部残存していた(Fig. 1A).

(A) The patient had black nevus near an operative scar on the low back. (B) Thick black pigmentation was seen on the leptomeninges during the operation for ventriculoperitoneal shunt.
神経所見:意識レベルはGlasgow Coma Scale E4V4M5,自発開眼し発語は可能であったが会話は成立せず,指示動作に従えなかった.瞳孔は正円同大で対光反射は両側緩徐であった.右口角下垂を認め,両上肢挙上や両下肢膝立ての指示に従うことはできなかったが筋力に明らかな左右差を認めなかった.反射は異常なく病的反射を認めなかった.感覚では明らかな左右差を認めなかったが痛み部位は認識できた.協調運動と歩行は御本人の協力を得られなかった.項部硬直陽性であった.
検査所見:血算で白血球は9,400/μlと上昇し,生化学では異常を認めなかった.ビタミン,乳酸,ピルビン酸値は正常で各種自己抗体は陰性であったが血清5-S-CD 40.5 nmol/l(基準値1.5~8.0 nmol/l)で高値であった.髄液検査は,体動が激しく初圧は不明で,細胞数178/μl(単核99% 多核1%),蛋白515 mg/dl,髄液糖42 mg/dlであった.髄液細菌培養,HSV-PCR,カンジダ抗原,アスペルギルス抗原,クリプトコッカス・ネオフォルマンス抗原は陰性で,髄液5-S-CDは測定しなかった.脳波検査では全般性徐波を認め,てんかん発作波を認めなかった.心電図,胸部~骨盤CTでは明らかな異常所見を認めなかった.頭部MRI T1強調画像では,左側頭葉前縁,左島皮質表面,第三脳室前壁,中脳腹側に沿った高信号域がみられた.同部位以外に,造影T1強調画像ではびまん性に脳溝,脳表に沿って軟髄膜が増強され,大脳,小脳,脳幹だけでなく,三叉神経根,上部頸髄,頸髄神経周囲,視交叉,内耳道も増強を認めた(Fig. 2).髄液細胞診では分裂像がなく良悪の鑑別が困難であったがGiemsa染色で大型の核小体を認め,HMB-45免疫染色陽性細胞を認めた(Fig. 3).

Axial T1-weighted MRI showed hyperintensity along the sulcal spaces and the surface of the left temporal lobe (red arrows). Axial gadolinium-enhanced T1-weighted MRI showed diffuse leptomeningeal enhancement along sulcal spaces. (A–C): T1 weighted image axial, TR; 650 ms TE; 11 ms. (D–F): Gadolinium-enhanced T1 weighted image axial, TR; 766.668 ms TE; 20 ms.
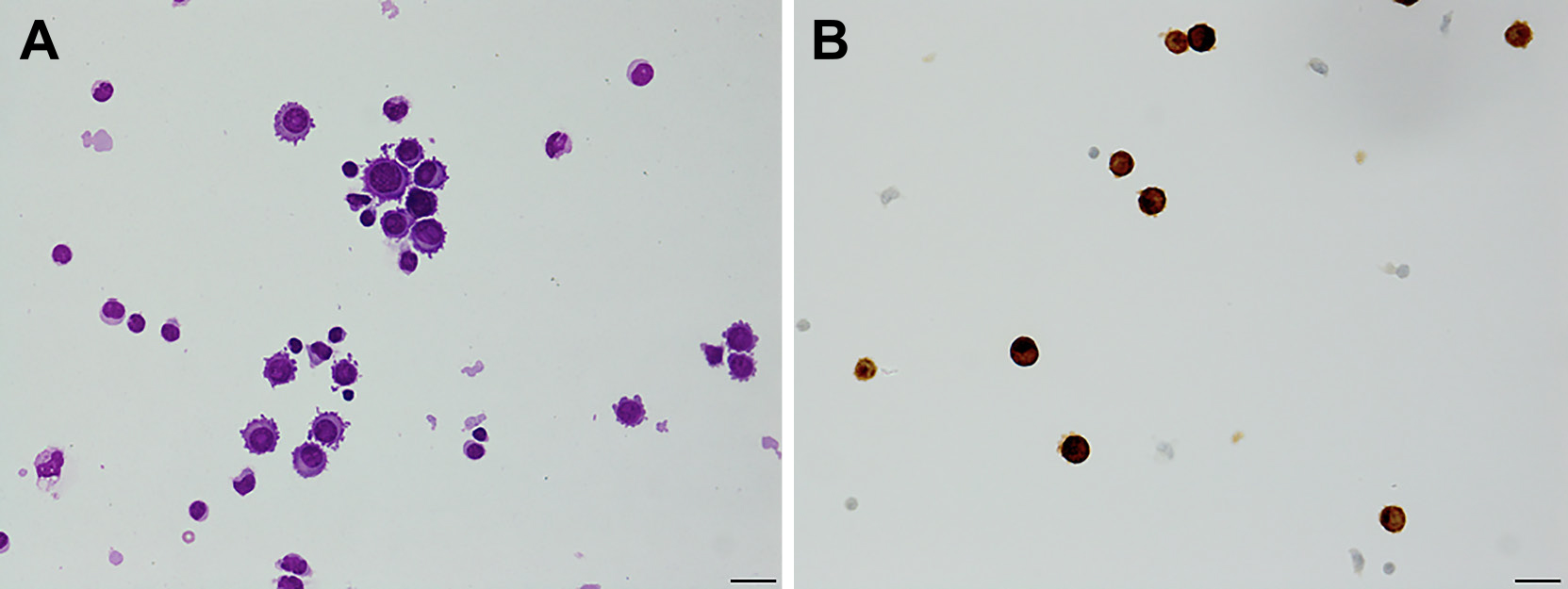
(A) These cells had thick chromatin with Giemsa stain, and showed a huge volume and nucleolus, and an abnormal proportion of cytoplasm-to-nucleus. (B) They are immunopositive for HMB-45 staining. bar = 20 μm.
臨床経過:本症例の臨床経過をFig. 4に示す.入院時は脳炎を想定しアシクロビル2,250 mg/日とメチルプレドニゾロン1 g/日を開始した.入院翌日に意識障害,左共同偏視,右上肢脱力が出現し,第7病日からγグロブリン500 mg/日を3日間使用した.その後,左共同偏視は発症第8病日,意識障害と右上肢脱力は発症第9病日に改善した.脳血管障害や脳炎は各種検査により否定された.アシクロビルは,第18病日に投与終了した.背部に直径20 cmを越える手術痕があり,大型黒色母斑であったと考えた.当院皮膚科では,上記部位以外に黒色腫を疑う病変はなく先天性大型母斑と診断され生検は見送られた.髄液細胞診で良悪性は確定しなかったが,gadoliniumで脳表が造影され,血液脳関門の破綻を推察した.悪性黒色腫(malignant melanoma,以下MMと略記)の脳転移は否定的で,髄膜黒色腫症を疑った.先天性大型母斑の存在から,NCMと考えた.第31病日までは経過良好でWechsler式知能検査第3版では,言語性IQ 90,動作性IQ 91,全検査FIQ 89と正常範囲であった.数唱は順唱6桁以上,逆唱5桁以上は不能で,評価点6と低く,作動記憶の低下を認めた.標準注意検査法(CAT)では,Paced Auditory Serial Task(PASAT)は,2秒条件で2問のみ正当で続行不能であり,注意の分配低下がみられた.第32病日に頭痛,意識障害,右共同偏視,左片麻痺を認めた.てんかん発作と考えフェニトイン750 mg/日を開始し,第35病日に症状は軽快した.第39病日に右外転神経麻痺が出現し,第40病日に傾眠を認めた.第46病日に意識障害がJCS III-10とさらに悪化しメチルプレドニゾロン1 g/日5日間投与した.第48病日にスパイナルドレナージを施行され,意識レベルは改善した.第55病日 脳室腹腔短絡術施行時に軟膜に黒色顆粒を認めた(Fig. 1B).第66病日に再度JCS II-10の意識障害が出現し,メチルプレドニゾロン1 g/日とメソトレキセート10 mg/日を投与したが無効であった.その後 誤嚥性肺炎をきたし,第92日目に永眠された.
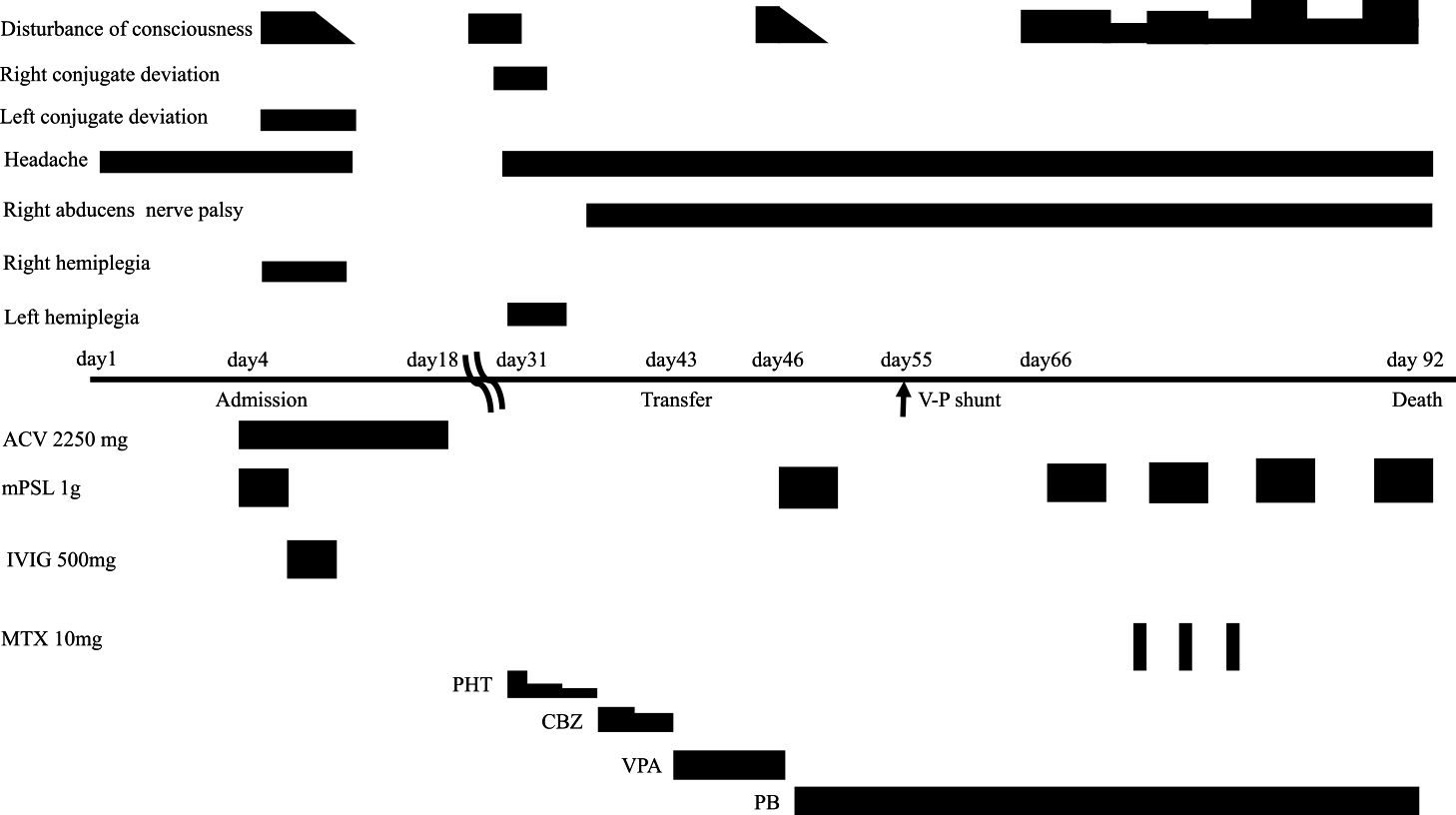
ACV: acyclovir, mPSL: methylprednisolone, IVIG: intravenous immunoglobulin, MTX: methotrexate, PHT: phenytoin, CBZ: carbamazepine, PB: phenobarbital, V-P shunt: ventriculoperitoneal shunt.
中枢神経系におけるメラニン細胞増殖は,転移でない場合は,限局性かびまん性か,良性か悪性か,の組み合わせで4通りに分けられる.限局性には良性のmelanocytoma,MMがあり,びまん性には良性のびまん性melanocytosis,悪性の髄膜黒色腫,がある.びまん性melanocytosisはNCMとの関連が知られ,原発性髄膜黒色腫でもNRAS遺伝子変異が見つかり不全型NCMととらえられる6).
MMは,腫瘍径,盛り上がり,左右非対称,腫瘍辺縁の不整を元に組織学的診断がなされ,良性の後天性母斑と鑑別される.細胞学的には,核異型,核分裂像により良悪性を鑑別するが,困難な場合もある.MMは紫外線の関与,発生部位が皮膚か粘膜か,先天性母斑の存在,などで細分化され,先天性母斑に伴うMMの一群ではNRAS遺伝子の体細胞変異が指摘されている.
先天性巨大黒色母斑379例の登録研究では,年齢の中央値は2.3歳で6.9%(26例)がNCMであった7).頭部MRIが撮像された186例のうち72%が3歳未満に施行され,12.3%(23例)に異常を認め,その中の39.1%(9例)が無症状であった.つまり軟膜メラニン細胞増殖も先天性に起き,その程度とともに症状が現れることを示唆している.NCMの髄膜黒色腫では,NRAS変異が一側alleleから両側alleleに広がっており1),癌促進因子の重畳が成人後の病変進展の一因になりうる.また癌化に関わるマイクロRNA mir-21は加齢や喫煙などの環境要因により増加し8),癌抑制因子の機能低下も成人後の発症に関わると推察した.
成人におけるNCMの既報告16例と自験例についてTable 1に示した9)~24).神経症候については,意識障害,頭痛,複視,失語,脱力,痙攣発作を認め,治療は外科的切除,化学療法,放射線療法,脳室腹腔短絡術が行われていた.水頭症に対する脳室腹腔短絡術は,頭蓋内圧controlのためにやむを得ないが,腫瘍細胞の腹膜播種があった.9例が死亡し,12例に中枢神経系のMMを認めた.軟髄膜の造影は,1例を除いて組織学的に黒色腫が示され,その1例も神経症状発症後8ヶ月に死亡していた.既報告でも軟膜病変を認める例は認めない例に比較して予後が不良であり,水頭症および複数の脳神経麻痺を合併していた25).先天性大型母斑は早期切除が推奨され26),本例の神経症状が成人まで出現しなかったことに寄与した可能性はある.
| Age/Sex | Symptoms | Serum 5-S-CD |
HMB-45 | Radiological finding | Treatment | Leptomeningeal melanoma | Prognosis (Survival period) |
|---|---|---|---|---|---|---|---|
| 17/F9) | weakness of lower limb | N/A | N/A | contrast-filled cyst of T4 | laminectomy | (−) | alive (5 years) |
| 19/M10) | seizures, changes in behavior | N/A | N/A | enhanced mass in the left frontal region | craniotomy, tumor resection | (+) | death (5 years) |
| 25/F11) | seizure, headache, diplopia | N/A | (+) | leptomeningeal enhancement | whole-brain irradiation, chemotherapy, ventriculoperitoneal shunt | (+) | alive (1 year) |
| 25/M12) | headache | N/A | N/A | diffuse leptomeningeal melanocytic infiltration | ventriculoperitoneal shunt | (−) | death (8 months) |
| 27/M13) | headache | N/A | N/A | left temporal lobe mass with high intensity on T1-weighted images | craniectomy | (−) | alive (N/A) |
| 29/F14) | seizure | N/A | N/A | leptomeningeal enhancement | no treatment | (+) | death (21 days) |
| 30/F15) | impaired vision, dizziness, headache | N/A | (+) | large expansive lesion in the left frontal region | surgery by bicoronal frontal craniotomy | (+) | death (7 months) |
| 34/F16) | seizure, headache | N/A | (+) | enhanced mass in the left frontal lobe | operation, radiation | (−) | alive (5 years) |
| 35/M17) | diplopia, headache | normal | (+) | linear hyperintense lesions along the cortical sulci and the brain surface on T1-weighted images | chemoimmunotherapy, ventriculoperitoneal shunt | (+) | alive (2 years) |
| 35/M18) | headache, vomiting, visual blurring | N/A | (+) | diffuse meningeal enhancement | oral dexamethasone | (+) | alive (6 months) |
| 35/M (this case) |
headache | high | (+) | leptomeningeal enhancement | ventriculoperitoneal shunt | (+) | death (92 days) |
| 36/M19) | numbness, headache | N/A | N/A | multiple linear T1 high-intensity regions on the surface and in the cerebral fissures or sulci | no treatment | (+) | death (1 years) |
| 40/M20) | dysesthesia in the left lower extremity | N/A | (+) | partially cystic intramedullary mass at T10 | surgery | (−) | alive (4 years) |
| 42/M21) | weakness in the right hand and right leg, amnesic aphasia | N/A | (+) | tumor in left temporo-occipital with perifocal edema | radiation, chemotherapy | (+) | alive (8 months) |
| 38/M22) | cardiac arrest | N/A | N/A | hyperintense lesion in cortex of the left temporal lobe on T1 weighted images | no treatment | (+) | death (5 years) |
| 44/M23) | seizure, disturbance of consciousness | N/A | (+) | diffuse linear T1 high intensity lesions on the surface of the brain and spinal cord | chemotherapy, decompression | (+) | death (6 months) |
| 50/F24) | headache | N/A | (+) | hydrocephalus with a significant mass in the right temporal region. | partial excision of the tumor | (+) | death (1 month) |
N/A = not applicable, Age = Age of onset of neurological symptoms, 5-S-CD = 5-S-cysteinyldopa, HMB-45 = human melanin black-45.
HMB-45はプレメラノソームに存在する蛋白で,免疫染色では細胞質に顆粒状の陽性像を示し,MMの約80%で陽性になる27).NCMの既報告では10例でHMB-45免疫染色が施行され全例で陽性であった(Table 1).
メラニンはチロシンから生合成され,その過程で5-S-CDが生じる.つまりチロシンの酸化によりドーパキノンが生成され,ドーパキノンから黒色のユーメラニンあるいは赤褐色のフェオメラニンが生合成されるが,フェオメラニン生合成の過程で5-S-CDが生じる.血清5-S-CD値は年齢による変動が少なく,進行期MMでは血清と尿中の5-S-CDが高値を示す28).血清5-S-CDはMMの早期診断,治療効果判定,進展度把握,予後予測に有用である.MMの脳転移例では髄液5-S-CD上昇にも関わらず血清5-S-CDは上昇せず,5-S-CDは血液脳関門を通過しない29).
NCMにおける血清5-S-CDは,広範な軟膜melanocytosisにより11ヶ月で死亡した9歳女性例で検討され,血清5-S-CDが高値であった30).また軟膜のMMで診断されたNCMの例では,軟膜病変増大とともに,死亡約100日前から血清5-S-CDが上昇した17).皮膚MMが明らかでないNCMでの5-S-CD高値は,悪性度に関わらず血液脳関門の破壊が示唆され,予後不良の可能性がある.
免疫チェックポイント阻害薬nivolumab,BRAF阻害薬vemurafenibがMMに適応となり予後が改善したが,NCMでの効果はまだ不定である.血清5-S-CD,髄液HMB-45染色により,早期診断が可能となり予後が改善することを期待したい.
以上,大型黒色母斑切除後長期経過後に神経症状を呈したNCMの成人例を報告した.NCMの発症は小児期に加え20~30歳代にもピークがあることを踏まえて,先天性黒色母斑の既往がある患者の診療にあたる必要がある.
謝辞:本論文の作成にあたり,適切な助言を賜りました京都大学医学部附属病院脳神経内科 山口裕子先生と藍の都脳神経外科病院脳神経外科 長谷川洋先生に感謝します.
本報告の要旨は,第100回日本神経学会近畿地方会で発表し,会長推薦演題に選ばれた.
※著者全員に本論文に関連し,開示すべきCOI状態にある企業,組織,団体はいずれも有りません.