2022 年 4 巻 3 号 p. 139-144
2022 年 4 巻 3 号 p. 139-144
長期の人工呼吸管理を要し,気管切開を行ったcoronavirus disease 2019(COVID-19)重症患者に対し,嚥下プロトコールを用いて初回嚥下機能評価を行い,早期に経口摂取を再開できた3症例を経験した.筋弛緩薬・鎮静薬・麻薬性鎮痛薬の投与日数は,それぞれ15日,12日,17日(平均値)であった.3症例とも経過中,経鼻栄養によって栄養管理がなされ,栄養指標は正常範囲内で経過した.気管切開後,平均10日以内に嚥下プロトコールを用いて嚥下機能評価を行い,摂食・嚥下障害の重症度診断では全例誤嚥ありと診断した.初回評価後,直接訓練を開始し,介入開始後3日以内に固形形態の食事摂取が可能となった.気管切開を行ったCOVID-19重症患者に対し,嚥下プロトコールを用いた初回嚥下評価後に早期嚥下リハビリテーションに介入することで,早期の経口摂取再開につながる可能性が示唆された.
Severe acute respiratory syndrome coronavirus 2(以下,SARS-CoV-2と略)が感染し引き起こされる,coronavirus disease 2019(以下,COVID-19と略)は世界中で猛威を振るい,国内の重症者数は2021年6月時点で1日あたり1,000人を超える事態となった1).COVID-19重症患者では,気管挿管や人工呼吸管理が長期化することで,嚥下障害を発症することが問題となっている2).しかし,COVID-19重症患者の嚥下障害に対するアプローチは確立していない.COVID-19による重症呼吸不全の診断で隔離病棟入院中に気管切開を行った患者に対し,嚥下プロトコールを用いて摂食嚥下リハビリテーションを行うことで,早期に経口摂取が再開できた症例を経験した.本報告では,我々が行なったCOVID-19重症患者に対する早期介入ならびに嚥下プロトコールの内容と有用性について,患者の経過とともに紹介する.
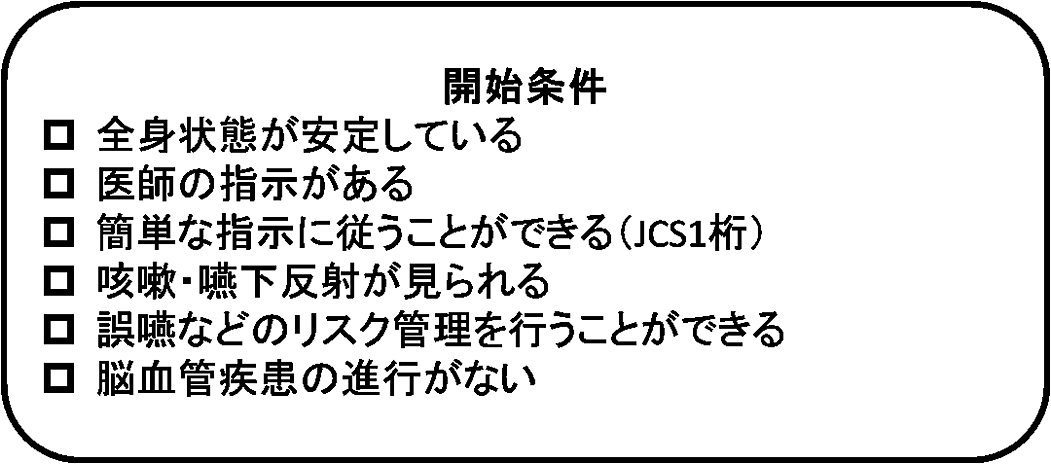
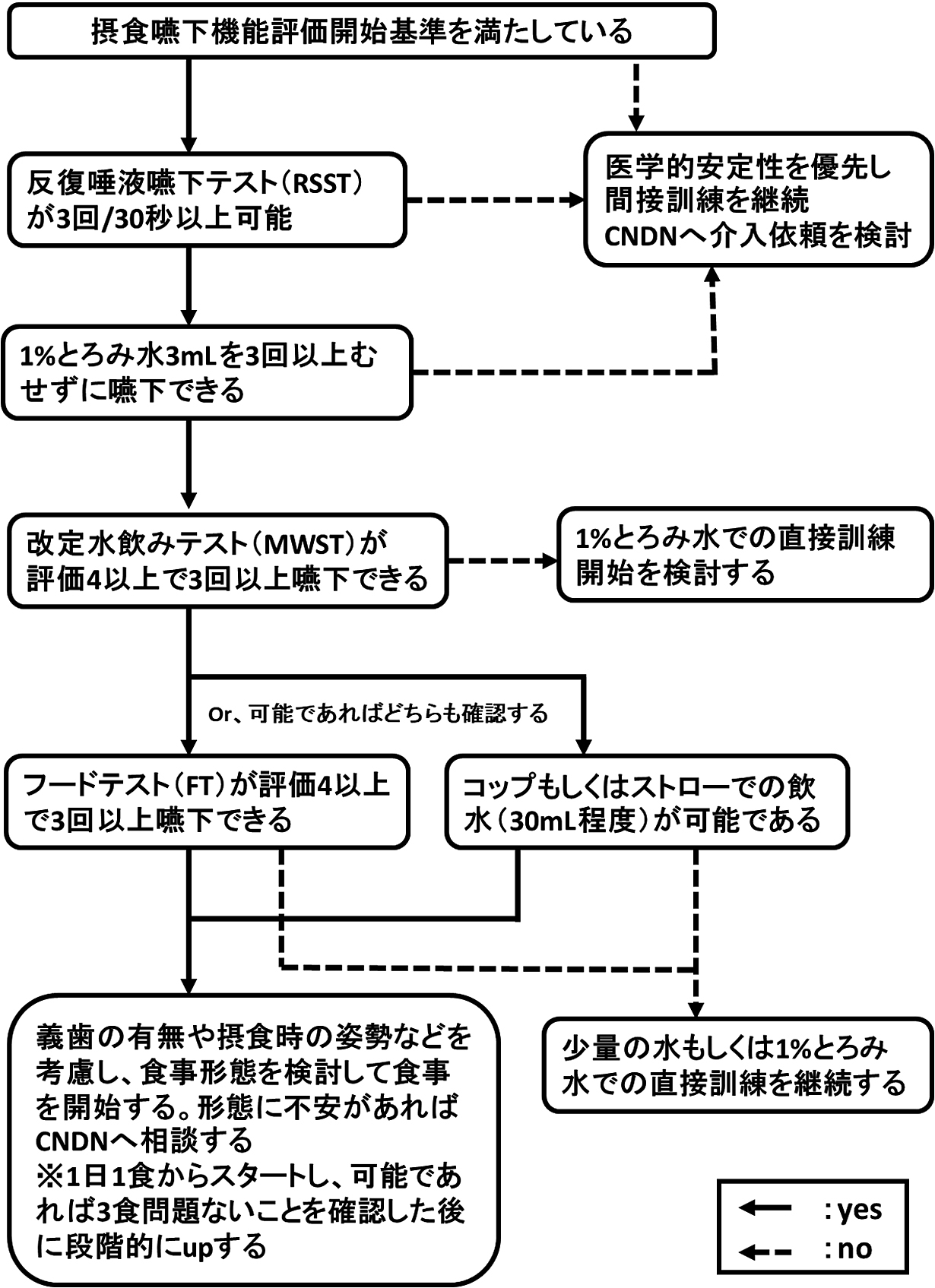
介入対象者は摂食嚥下機能評価開始基準(図1)に該当する患者である.感染対策として標準予防策に加え経路別感染予防策を徹底し,介入した.嚥下プロトコール(図2)は段階的に嚥下機能評価を行うことで,嚥下機能に応じて間接訓練や直接訓練を選択することができる.間接訓練は,のどのアイスマッサージや嚥下の意識化の計画などが含まれる.直接訓練は1%とろみ水の嚥下訓練などが含まれる.嚥下困難症例は通常であれば専門職の介入を要するが,当院ではCOVID-19重症患者に対して,感染対策のため専門職の介入は行っていない.そのため,嚥下困難者は重症患者管理を行う高度救命救急センター所属の摂食・嚥下障害看護認定看護師(以下,CNDNと略)へ介入依頼を行うよう表記している.本症例ではCNDNが評価を行い,摂食・嚥下障害重症度判定としてThe Mann Assessment of Swallowing Ability(以下,MASAと略)およびDysphagia Severity Scale(以下,DSSと略)を用いた.
50代,男性.180 cm,115 kg,Body Mass Index(以下,BMIと略)=35.5 kg/m2.
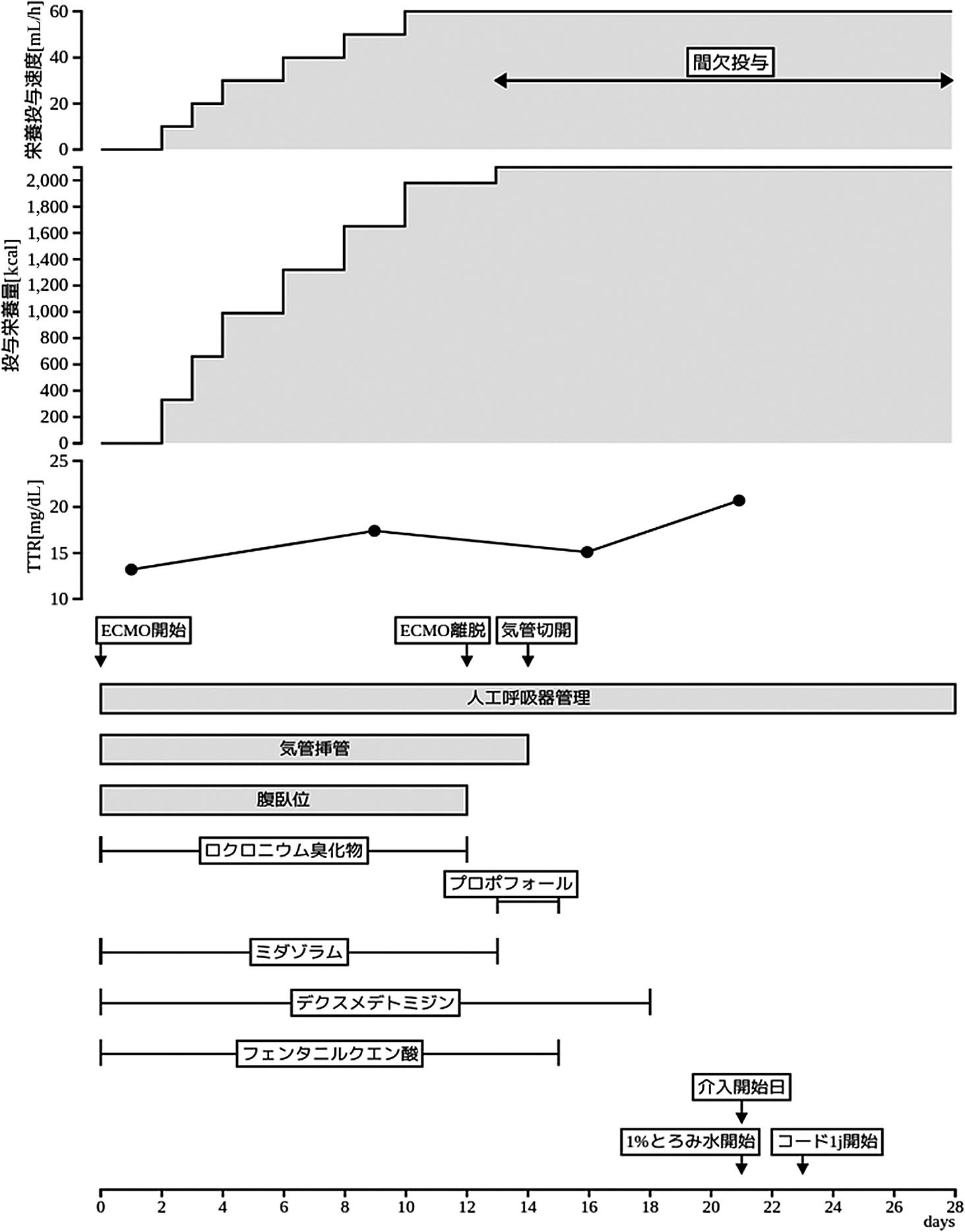
発熱,咳嗽,咽頭痛を自覚しSARS-CoV-2 Polymerase Chain Reaction(以下,PCRと略)陽性となる.前医で気管挿管が施行されていたが,酸素化悪化のため転院となった.搬送入院後の治療経過と栄養管理経過を図3に示す.体外式膜型人工肺(Extracorporeal Membrane Oxygenation;以下,ECMOと略)を装着し,12日間の腹臥位療法と同期間のロクロニウム臭化物の投与を行った.入院12病日にECMOを離脱し入院14病日に気管切開を行った.初回嚥下評価は入院21病日(気管切開後7病日)に実施した.初回嚥下評価時の意識レベルはJCS I-1,人工呼吸管理中であったが全身状態は安定していた.初回評価の姿勢はギャッチアップ45度に設定した.反復唾液嚥下テスト(Repetitive Saliva Swallowing Test;以下,RSSTと略)3回/30秒以上可能で1%とろみ水3 mLも問題なく嚥下可能であった.改定水飲みテスト(Modified Water Swallowing Test;以下,MWSTと略)評価4で複数回嚥下は促す必要があり,やや嚥下タイミングのずれを認めたため2回目で評価を中止した.MASAは143点で中等度の嚥下障害・誤嚥であり,DSSは3水分誤嚥と判断した.間接訓練はのどのアイスマッサージを計画し,1%とろみ水から直接訓練を開始した.入院23病日に再度MWST実施し,評価5であった.フードテスト(Food Test;以下,FTと略)も評価5であったため嚥下調整食学会分類2013(以下,学会分類と略)コード1jより経口摂取を開始し,Functional Oral Intake Scale(以下,FOISと略)はLevel 1から2へと改善した.入院24病日にPCR陰性を確認し一般病床転科となった.
60代,男性.171 cm,66.9 kg,BMI = 22.9 kg/m2.
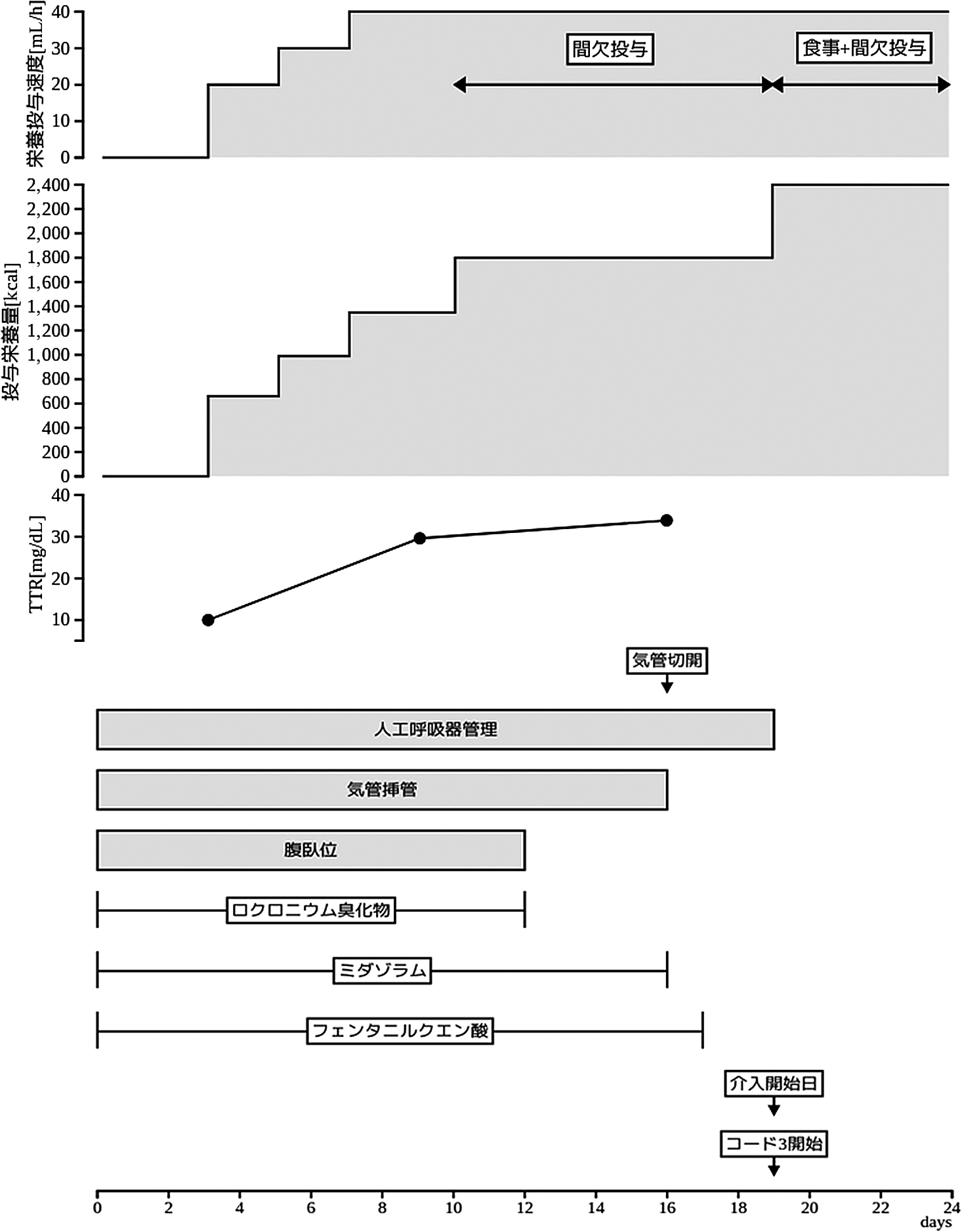
咳嗽,悪寒,咽頭痛,発熱あり.PCR陽性のため入院され,加療中に酸素化低下を認め,当院に転院となった.搬送入院後の治療経過と栄養管理経過を図4に示す.気管挿管と人工呼吸管理下で12日間の腹臥位療法を実施し,同期間のロクロニウム臭化物を投与した.入院16病日に気管切開を行い,その3日後に人工呼吸管理から離脱した.初回嚥下評価は入院19病日(気管切開後3病日)に実施した.初回嚥下評価時の意識レベルはJCS I-2~3,酸素3L投与下でSpO2 94~95%で経過しており,全身状態は安定していた.初回評価の姿勢はギャッチアップ45度に設定した.RSSTは3回/30秒以上可能で,1%とろみ水3 mLはむせずに3回以上嚥下可能であった.MWST・FTは共に評価5であった.MASAは151点で中等度の嚥下障害,軽度の誤嚥で,DSSは4機会誤嚥と判断した.嚥下機能は保たれていると判断し,同日に学会分類コード3を1日1食から開始し直接訓練とした.その後,段階的に食事形態を変更し,入院24病日に完全経口摂取へ移行した.FOISはLevel 3から6へと改善した.
50代,男性.175 cm,76 kg,BMI = 24.8 kg/m2.
PCR陽性となり,当院へ搬入となった.搬送入院後の治療経過と栄養管理経過を図5に示す.気管挿管,ECMOを装着し治療を開始した.入院12病日にECMOを離脱し,気管切開は入院14病日に実施した.腹臥位療法は合計20日間行い,ロクロニウム臭化物は合計23日間投与した.人工呼吸管理下であったが,意識レベルがJCS I-2まで改善し,全身状態の安定化を認めた入院34病日(気管切開後20病日)に初回嚥下評価を行った.初回評価の姿勢はギャッチアップを45度に設定した.RSSTは3回/30秒以上可能であった.1%とろみ水は嚥下可能で,むせずに3回以上嚥下可能であった.MWSTは評価4であったが努力様の嚥下で複数回嚥下は促しが必要であった.嚥下後にカフ上から唾液の吸引を認めたため1回のみの施行で評価を中止した.無意識に唾液が喉頭侵入している可能性が高く,MASAは132点で重度の嚥下障害・誤嚥であった.DSSは3水分誤嚥と判断し,間接訓練はのどのアイスマッサージと嚥下の意識化を計画し,1%とろみ水を用いて直接訓練を開始した.入院37病日にカフ上の唾液貯留は軽減しており,MWSTを再評価し評価5であった.同日FTを行い評価4で,ストローを使用した飲水も可能であったため,学会分類コード3を開始した.FOIS Level 1から3へ改善したところで転院となったため,評価・介入内容を引き継いだ.

重症患者管理において,嚥下機能維持はQuality of Lifeの改善に重要な役割を果たしている.COVID-19重症患者では,約9割の患者に嚥下障害が生じることが報告されている3).しかし,急性期における嚥下リハビリテーション開始の統一された基準はなく,早期の摂食嚥下訓練は誤嚥性肺炎の予防に対し効果があるかエビデンスが示されていない4).本邦ではCOVID-19患者への嚥下内視鏡検査や嚥下造影検査は医療従事者へのウイルス曝露の問題から推奨されておらず5),嚥下リハビリテーションが遅れることが問題となる.今回提示した3症例はいずれも,気管切開を行なってから嚥下開始基準に該当した時点で,速やかに摂食嚥下機能評価を実施し,気管切開から平均11.7病日で固形物の摂取を開始することができた.このように感染対策を徹底した上でのCOVID-19重症患者に対する早期介入は,早期の経口摂取再開に有用と考えられた.我々は,摂食・嚥下の専門家以外の医療従事者が適切に嚥下評価を実施するために嚥下プロトコールを用いて介入を進めている.嚥下プロトコールを用いるメリットとしていくつかの説明が可能である.まず,症例3のように意識レベルの改善が長引くことで重症の嚥下障害を呈している患者は,日内でも嚥下機能は変化するため,摂食嚥下機能評価開始基準を設定することによって,適切な時期に嚥下評価を実施することが可能となる.また,専門家の介入を要する場合を除いて,嚥下プロトコールによる嚥下機能評価ならびにDSSなどを用いた重症度判定を食事が再開されるまで,毎日評価継続することでリスク管理が可能となることがメリットである.次に,COVID-19重症患者のように呼吸器系の合併症が懸念される患者に対する嚥下訓練は,訓練による合併症を引き起こさないための対策が必要となる.本プロトコールでは,誤嚥等の問題が疑われる場合の相談先が明確に示されているため,リスクを伴う状態での嚥下リハビリテーションが漫然と続けられることが少なくなると考えられる.最後に,嚥下プロトコールによって摂食へのプロセスが明確となり,評価を行うスタッフの統一した関わりが可能となることである.
スクリーニング検査で構成された嚥下プロトコールは誤嚥の有無を判定するためには有用であるが,COVID-19の呼吸器症状によって誤嚥性肺炎や不顕性誤嚥が見落とされる可能性がある.そのため,専門家以外の医療従事者が,より安全に運用していくためには重症度判定も組み合わせ実施する必要がある.また,重症度を判定することによって,他職種への介入依頼の判断基準ともなる点においても有用である.一方,習熟したCNDNは正確にDSS を判定できるが,専門家以外の医療従事者による評価では誤差が生じる可能性がある6)とされている点には注意が必要である.嚥下プロトコールに関する報告は少ないため,このように,重症患者の回復期における統一した治療・ケアを提供できるのは非常に意義が高いと考える.しかし,今回経験した症例数は3症例であり,嚥下プロトコールの妥当性,信頼性についてはさらなる研究が必要である.
COVID-19重症患者の回復期における早期摂食・嚥下リハビリテーションの実施および,嚥下プロトコールの使用の有用性について報告した.
COVID-19重症患者の回復期において早期に介入することによって,早期の経口摂取を開始できる可能性が示唆された.
本論文に関する著者の利益相反なし