2017 年 59 巻 9 号 p. 2416-2421
2017 年 59 巻 9 号 p. 2416-2421
症例は27歳男性.暗赤色便を主訴に近医を受診し,出血シンチグラフィにて遠位回腸に集積を認め,精査目的に当院へ転院となった.メッケル憩室シンチグラフィは陰性,経肛門的ダブルバルーン小腸内視鏡検査では回腸末端より40cm口側に,頂部に潰瘍を伴う隆起性病変を認めた.内視鏡的切除を検討していたが,頂部からの生検で異所性胃粘膜を認め,メッケル憩室内翻症の可能性を考慮し,腹腔鏡下回腸部分切除術を施行した.切除標本には胃底腺粘膜および膵組織を確認した.
本症は,術前診断を誤ると内視鏡的切除を行うことで,消化管穿孔などの偶発症を招く恐れがある.この特徴的な内視鏡像を認識し,積極的に本症を疑うことが大切である.
メッケル憩室は卵黄腸管の遺残による先天性小腸憩室である.これまで術前診断が困難とされてきたが,カプセル内視鏡やダブルバルーン小腸内視鏡の臨床使用が可能になって以降は,内視鏡的に術前診断し得たという症例報告が増加しつつある.今回,メッケル憩室内翻症に特徴的な所見を呈し,生検にて術前診断し得た1例を経験したので報告する.
症例:27歳,男性.
主訴:暗赤色便.
家族歴:特記すべきことなし.
既往歴:回避性人格障害(エチゾラム頓服).
現病歴:2012年9月に暗赤色便を主訴に近医を受診.出血シンチグラフィにて遠位回腸に集積を認め,精査加療目的に当院へ転院となった.前医で腹部造影CT等,シンチグラフィ以外の検査は行われておらず,当院へ転院後に施行した.
入院時現症:意識清明.身長170cm,体重54.0kg.血圧108/82mmHg,脈拍80/min・整.眼瞼結膜貧血あり,眼球結膜黄疸なし.肺音・心音整.腹部平坦,軟,圧痛・自発痛なし.腸蠕動音正常.下腿浮腫なし.
臨床検査成績(Table 1):Hb 4.8g/dl,Ht 14.9%と著明な貧血を認めた.その他,特記すべき異常値を認めなかった.

臨床検査成績.
腹部造影CT:骨盤腔内の小腸に一部限局した造影効果を伴う壁肥厚様所見あり(Figure 1).

腹部造影CT.
骨盤腔内の小腸に一部限局した造影効果を伴う壁肥厚様所見を認める.
上下部内視鏡検査:出血源を認めず.
出血シンチグラフィ(Figure 2):50分後から骨盤腔内の小腸が描出され,徐々に肛門側,大腸に描出範囲が拡大しており,比較的遠位回腸からの出血が疑われる.

出血シンチグラフィ.
50分後の画像から骨盤腔内の小腸が描出され,徐々に肛門側,大腸に流れている.
入院後経過:年齢やエピソード,出血シンチグラフィの結果からメッケル憩室を疑い,転院後直ちにメッケル憩室シンチグラフィを施行したが,明らかな異常集積は認めなかった.さらに同日,経肛門的ダブルバルーン小腸内視鏡検査を施行したところ,バウヒン弁より40cm口側に表面が軽度発赤した顆粒状粘膜で覆われ,頂部に潰瘍を伴う約50mm大の有茎性ポリープ様の病変(Figure 3-a,b)を認め,頂部の潰瘍より2箇所生検を施行した.生検での感触は硬い腫瘍であった.また,同時に行った小腸ガストログラフィン造影では,頭部を有する有茎性のポリープを認めた(Figure 3-c).頂部に潰瘍を認めたことより出血源と推測し,鑑別診断としてinflammatory fibroid polyp(IFP)や小腸ポリープを考え,内視鏡的切除を予定した.しかし,頂部からの生検結果で2箇所とも異所性胃粘膜を認めた(Figure 4)こと,改めて病変部位,内視鏡像等を検討し直し,棍棒状の形態や表面の粗大顆粒状粘膜等が,これまで報告のあるメッケル憩室内翻症と酷似していることより,小腸ポリープではなくメッケル憩室内翻症との術前診断で,当院外科にて腹腔鏡下回腸部分切除術が施行された.なお術前に,他病変除外のためにカプセル内視鏡も施行したが内翻したメッケル憩室の頭部を認める以外に潰瘍やポリープなど出血源となる病変は認めなかった.切除標本肉眼所見では,回腸内腔に突出する径15mm,長さ50mmの棍棒状の隆起性病変を認めた(Figure 5).病理組織学的にも病変の表面は正常の小腸粘膜に覆われており,腸管の全層を有する真性憩室の内翻であった.また,先端部で胃底腺粘膜組織が見られ,その近傍の筋層から漿膜下には膵組織も認めメッケル憩室内翻症に矛盾しない所見であった.術後経過良好につき退院となった.以後外来で経過観察し,貧血の進行等認めず約1カ月後に終診となっている.
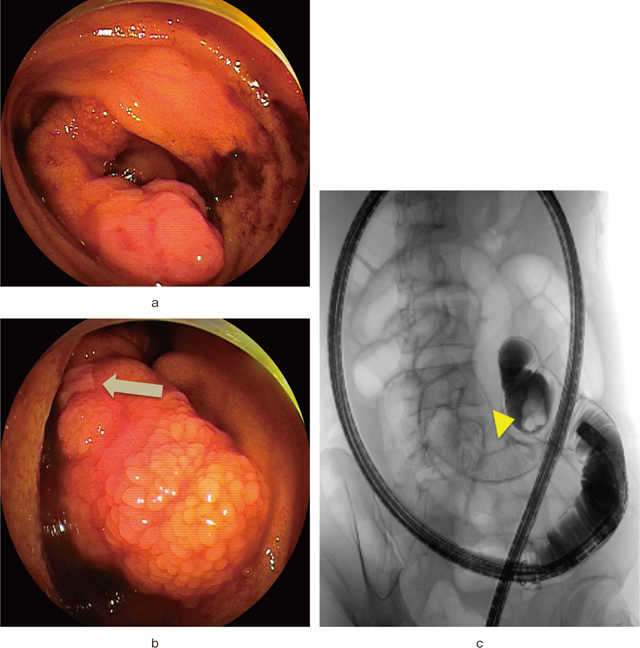
経肛門ダブルバルーン小腸内視鏡所見.
a:表面が軽度発赤した顆粒状粘膜で覆われる約50mm大の有茎性ポリープ様の隆起性病変.
b:(矢印)病変頂部に潰瘍を認める.
c:小腸内視鏡下造影.
直径20mm大の有茎性のポリープを認める(矢頭:頭部).

病理組織学的所見.
胃腺窩型の上皮(矢印)で被覆された浮腫性の小腸粘膜を認める.

手術標本肉眼所見.
回腸内腔に突出する径15mm,長さ50mmの棍棒状の隆起性病変を認める.
メッケル憩室は,通常では胎生期の5~6週に退縮し7週には消失する卵黄腸管の近位端が遺残することでできる,小腸の先天憩室である 1).その内翻症はまれであり,蒲池らによると,メッケル憩室内翻症の自覚症状は腹痛が88%と最も多く,それに次いで32%が出血による貧血を呈している 2).下血で発症したメッケル憩室内翻症では,内翻に伴う漿膜側からの血流障害や蠕動刺激により潰瘍を形成することが特徴的とされる.本症例でも先端付近に潰瘍を認め,同部位からの出血であったと考えられた.メッケル憩室が内翻する理由としては,①広茎性で内翻しやすい形態,②真性憩室であり憩室が自己蠕動する,③憩室が腸間膜や腸管,多臓器に固定されていない,④腸管内陰圧のためなど諸説 3)~5)ある.
本症に特異的な検査としては,99mTcによるシンチグラフィがあげられ,Dillmanらによると感度は60%,特異度は96%と報告がある 6).しかし,本検査では異所性胃粘膜の存在が不可欠であり,その面積や壁細胞の有無,壊死や脱落,活動性出血による核種のwash outなどにより偽陰性となる症例も報告されている.本症例でも,異所性胃粘膜は先端部に少量認めるのみであり,シンチグラフィでは陽性所見が得られなかったものと考えられる.
メッケル憩室内翻症の内視鏡所見は近年報告が増えており,本邦においては,医中誌で「メッケル憩室」「内翻」「内視鏡」のkey wordで1985年から2015年まで検索したところ,本症例以外に10例(術中内視鏡所見を含めて)の報告を認めた(Table 2) 2),7),13)~20)が,術前にメッケル憩室内翻症と診断できたものは3例のみであった.内視鏡所見の特徴としては,全体像は基部が細く,中央部で径が大きい棍棒状で,可動性を有する.また,表面は起始部で周囲の正常小腸粘膜と変わりなく,中央部では顆粒状,先端部は粘膜の脱落を認める 2),7)というのが典型的所見として共通認識となりつつある.本症例においても,前述する様な内視鏡像を示しており,その所見から積極的にメッケル憩室の内翻を想起すべきであったが,その内視鏡像の認識不足により,内視鏡像のみでは診断に至らなかったと考える.

本邦におけるメッケル憩室内翻症の内視鏡所見 10例のまとめ.
小腸内腔に隆起,伸長し,メッケル憩室内翻症と類似した肉眼形態を示す病変として,inflammatory fibroid polyp(IFP)やenteric muco-submucosal elomghated polyp(EMSEP),重複腸管が挙げられる.IFPは消化管に発生する原因不明の炎症性腫瘤で胃に多く,小腸は比較的稀とされる.病理組織学的には①線維芽細胞,線維細胞,および粗な膠原線維の増生,②好酸球,リンパ球等の炎症細胞浸潤,③毛細血管,リンパ管の増生,④小血管を中心とした線維性結合織の同心円状配列が特徴とされる 8).EMSEPは粘膜および粘膜下層から成る細長い非腫瘍性ポリープであり,病理組織学的には粘膜は正常で異型上皮や過形成性変化は認めず,粘膜下層に浮腫状の疎性結合織と線維化のいずれかまたは両者からなり,静脈やリンパ管の拡張,筋線維の出現を高頻度に伴うのが特徴とされる 9).重複腸管とはLaddら 10)により提唱され,舌根部から肛門に至る全消化管に発生する比較的まれな先天性疾患で胎生期にて完了する原始腸管充実期からの空胞形成癒合不全によって発生する憩室である.定義は,1.平滑筋により覆われている,2.内面に消化管粘膜を有している,3.正常消化管に接し,筋層を共有する,と定義されている.一般的には,腸間膜側に位置し,平滑筋層は隣接する腸管と共有し,腸管と共通の血管で栄養されているものとされている.しかし近年では,隣接していない症例でも重複腸管に含められている.回腸重複腸管は同じ真性憩室のメッケル憩室との鑑別が必要である.存在部位,血行支配,固有筋層の共有の有無にて行われるがときに鑑別は容易でない.メッケル憩室では腸間膜の反対側に存在することが多く,上腸間膜動脈からの分岐の臍腸管動脈により栄養される.一方,重複腸管では多くは腸間膜側に存在し,隣接腸管と腸間膜を共有して血行支配をうける.
いずれも肉眼的に細長く有茎性ポリープとして観察されることが多く,メッケル憩室内翻症との鑑別点としては病理組織学的所見での判断となる場面がある.IFPおよびEMSEPは内視鏡的根治切除可能な病変である 11),12)のに対し,メッケル憩室内翻症は全層性の病変であるため内視鏡的切除は避けるべきであり,確実な術前診断が望まれる.そのためには注意深い観察はもちろんのこと,内視鏡下での生検が術前診断の一助となると考える.
本症はIFPやEMSEP等と誤診した場合,内視鏡的切除の対象とされる.その防止のためにもこの特徴的な内視鏡像を認識し,注意深く観察し積極的に本症を疑い生検を行うことが大切であると考えられた.
本論文内容に関連する著者の利益相反:なし