2019 年 61 巻 10 号 p. 2409-2421
2019 年 61 巻 10 号 p. 2409-2421
【目的】大腸ポリープ切除後の至適サーベイランスに関する推奨は十分に確立しておらず,初回大腸内視鏡で切除されたポリープの結果に基づいたリスク層別サーベイランスの必要性についてもコンセンサスが得られていない.本研究では,費用効果分析を行い,至適な大腸ポリープ切除後サーベイランスプログラムを検討した.
【方法】4つの大腸ポリープ切除後サーベイランスプログラムについて,マルコフモデルを用いた費用効果分析を行った.効果指標には質調整生存年(Quality-adjusted life year:QALY)を用いて,各プログラムの費用対効果と,必要となる内視鏡件数を検討した.モデル内のパラメータは,日本のデータに基づいて設定した.4つのプログラムのうち,2つはポリープ切除後一律1年(プログラム1),3年(プログラム2)に大腸内視鏡を行うリスク層別を伴わないプログラムで,残り2つは,切除されたポリープ結果に基づくリスク層別を伴うサーベイランスプログラムである.プログラム3では「高リスク腺腫」切除後は3年後,「低リスク腺腫」切除後は10年後にサーベイランス大腸内視鏡を施行,プログラム4ではその検査間隔を短くし,各々1,3年後に施行する形で設定した.
【結果】リスク層別サーベイランスプログラム(プログラム3,4)は,リスク層別を伴わないプログラム(プログラム1,2)よりもかかる費用は低く,期待QALYは大きくなる.プログラム3と4の比較では,プログラム4は3よりも期待QALYは大きく(一人当たり23.046QALY),費用は安価であった(一人当たり107,717円).必要となる内視鏡件数は,プログラム4が最も多く,プログラム1,2,3の各々1.2倍,1.5倍,1.6倍必要であった.確率論的感度分析からは,費用対効果に優れる可能性が最も高いのはプログラム4と判断された.
【結論】大腸ポリープ切除後のサーベイランスにおいては,切除されたポリープの結果に基づいたリスク層別を考慮すべきである.日本では比較的短い検査間隔の大腸内視鏡を用いたリスク層別サーベイランスプログラムが効果的で費用対効果に優れる可能性があるが,内視鏡キャパシティとの兼ね合いについてさらなる検証と配慮を要する.
大腸がんは,日本を含めた多くの国で,がん死亡の主因の一つとなっている 1),2).罹患,死亡ともに多い大腸がんに対しては,死亡抑制効果が証明されている大腸がん検診に期待が寄せられる 3)~6).大腸がん検診は世界中の多くの地域で行われており,日本でも便潜血免疫法(以下,Fecal immunohistochemical test:FIT)を用いた対策型検診が実施されている 7),8).そのような中,検診を契機に大腸ポリープが見つかった場合には,ポリープ切除術が行われ,その後はポリープ切除後のサーベイランスが続くこととなり,ポリープ切除後に適切なサーベイランスプログラムを実施することも大腸がん検診と並んで非常に重要な課題と言える.サーベイランスについて考える際には,効果(大腸癌死亡抑制効果)に加えて,限られた医療資源である大腸内視鏡検査(Colonoscopy:CS)を上手に用いて費用対効果に優れる形でサーベイランスを実施できるようにする視点が必要である.大腸ポリープ切除後のサーベイランスについては,これまで数多くの検討がなされ,ガイドラインも世界中に複数存在する 9)~15).その中で,欧州(EU)や米国のガイドラインでは,切除されたポリープの結果を含めたCSの結果に基づいて,サーベイランス検査間隔が決定される,リスク層別化サーベイランスプログラムが推奨されている 13),14).例えば米国のサーベイランスガイドラインでは,初回のスクリーニングCSで1cm未満の良性腺腫が2個以下のみ見つかって切除された場合は,5~10年後にサーベイランスCSが推奨されるのに対し,初回CSで1cm以上の腺腫や高度異形成を含む腺腫を切除した場合には,3年後のサーベイランスCSが勧められている 13).他方で,日本の大腸ポリープガイドラインにおいては,ポリープ切除結果によるリスク層別については言及せずに,ポリープ切除後は一律に3年以内のサーベイランスを考慮すべきと記載されている 15).
このようにポリープ切除後サーベイランスに関する推奨にばらつきがあり,サーベイランスにおけるポリープ切除結果に基づくリスク層別の必要性についてもコンセンサスが得られていない中で,ポリープ切除後サーベイランスにこのようなリスク層別を組み込む必要があるかについて,大腸癌死亡抑制効果,費用対効果,大腸内視鏡検査キャパシティに対する負担の観点から明らかにすることは有用であると考えられる.そこで,本研究では,本邦データを用いてシミュレーションモデルによる費用効果分析を行い,ポリープ切除後のCSを用いたサーベイランスについて,上記観点からどのようなサーベイランスが最も優れているかを明らかにすることとした.このポリープ切除後サーベイランスを検討するためのシミュレーションモデルには,CSで異常が見られなかった後のフォローアップ検査についても組み込む必要があるが,このような場合のフォローアップにおいてFITを用いるべきか,それともCSを行うべきかについてもコンセンサスが得られていない.そこで,最初に,この点についてもシミュレーションモデルを用いた費用効果分析を行い,どちらが優れているかを検討することとした.
本研究においては,近年われわれのグループが本邦のデータを使って作成のうえバリデーションを行った,大腸癌自然史に関するマルコフモデルを用いて費用効果分析を実施した.モデル分析により,ポリープ切除後サーベイランスの効果,費用対効果,内視鏡検査負担を検証した 16).Figure 1に示すように,本モデルは腺腫-癌連関のコンセプトに基づいており,モデルにおける状態は,「正常上皮」,「1-4mmの低リスク腺腫」,「5-9mmの低リスク腺腫」,「高リスク腺腫」,「大腸癌(デュークスA~D)」に分けている 16)~19).ここで言う,「高リスク腺腫」とは,advanced adenoma(定義:10mm以上の腺腫,もしくは高度異形成成分または絨毛成分を有する腺腫)に相当する 20).本邦におけるいわゆる粘膜内癌は,この「高リスク腺腫」に本研究では含め,「大腸癌」は,粘膜筋板以深への浸潤を伴う大腸浸潤癌を意味するものとした 21),22).モデルにおいては,最初,大腸癌に対して平均的なリスクを有する40歳の人々(10万人)が組み込まれ,1年毎に,各状態間の移行確率に従って,別の状態に移行しうるものとし,生涯にわたる経過をモデルで追うこととした.このモデルにおける状態間の移行確率は,その多くを日本のデータに基づいて設定した(Table 1) 12),23)~27).本試験で用いる大腸癌モデルは,われわれのグループの最近の研究内で,人口動態統計によるがん死亡データ,地域がん登録全国推計値の罹患データ(国立がん研究センターがん情報サービス)を用いてバリデーションを行った 16),28).
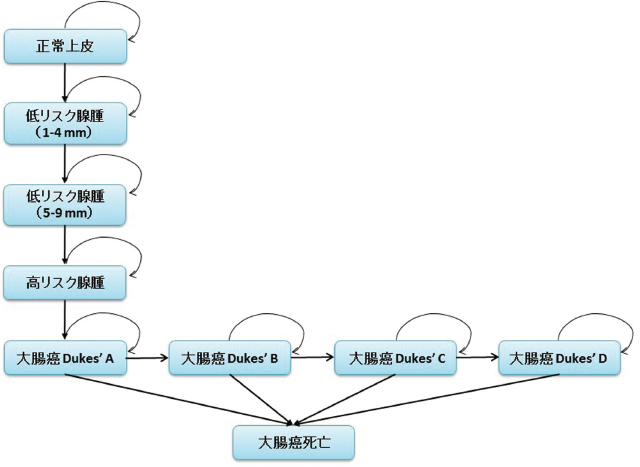
大腸癌自然史に関するマルコフモデル(文献16のFigure 1より改変).

費用効果分析のベースライン分析におけるモデルパラメータ(文献16のTable 1を引用).
ポリープ切除後サーベイランスについての検討の前に,CSにて異常が見られなかった後のフォローアップにおいて,CSとFITのいずれを用いるのがより費用対効果の点で優れているかを,最初に検討した.具体的には,Figure 2に示されているフォローアッププログラムを検討した 16).このプログラムでは,FITを用いた大腸がん検診が最初に全員に提供され,FIT陽性者にCSが行われる.そしてCSの結果に準じて,ポリープ切除やサーベイランスが施行されるが,CSにて異常なしであった後のフォローアップについては,①10年後にCSを行う,②10年後にFITを行う,③5年後にFITを行う,の3つのオプションを設定した.米国やEUのガイドラインに準じて①,②を設定し,さらに,より短い検査間隔のFITによるフォローアップを③として設定した.①~③の中で最も費用対効果が高いフォローアップ法を,この後の,ポリープ切除後のサーベイランスに関する費用効果分析に組み込むこととした.

正常CS後のフォローアップ方法.
CS,大腸内視鏡検査:FIT,便潜血検査(免疫法).
本研究では,Figure 3に示す計4つの大腸ポリープ切除後サーベイランスプログラム(プログラム1~4)を,モデル分析で検討した.上記,正常CS後フォローアップの検討で用いたプログラムであるプログラム2に加えて,サーベイランスCSの検査間隔がより短いプログラム1,さらにはリスク層別を組み込んだプログラム3,4を設定した.プログラム1(Figure 3-a)と2(Figure 3-b)では切除されたポリープの結果にかかわらずポリープ切除とサーベイランスCSの時間間隔が一定で,その間隔を,プログラム1では一律1年,プログラム2では一律3年としている.それに対し,プログラム3と4は,切除ポリープの結果に基づきサーベイランスCSの施行時期を変えている.プログラム3では「高リスク腺腫」切除後は3年後,「低リスク腺腫」切除後は10年後にサーベイランスCSを施行,プログラム4ではその検査間隔を短くし,各々1,3年後に施行する形で設定した.

モデル分析で検討するポリープ切除後サーベイランスプログラム.
a:プログラム1:1年毎のCSサーベイランス.
b:プログラム2:3年毎のCSサーベイランス.
c:プログラム3:リスク層別CSサーベイランス.
d:プログラム4:より短い検査間隔のリスク層別CSサーベイランス.
CS,大腸内視鏡検査;FIT,便潜血検査(免疫法).
費用効果分析は,Tree Age Pro(TreeAge Software Inc., Williamstown, MA, USA)を用いて実施した.その際に,前述の大腸癌モデルを用いて,医療費支払者の立場から,モンテカルロシミュレーションの手法で解析した 16).分析に使用したマルコフモモデルの構造と詳細はAppendix Figure A1(電子付録)に示す.状態間の移行確率は,Appendix Table A1(電子付録)にて示されるように,検査(CS,FIT)実施の有無により影響を受ける形とした.このTableでは,代表的なケースとして,5-9mmの低リスク腺腫を有する50歳の人における移行確率を示している.検査実施の有無に伴って,進行した状態への移行確率が変化している.
正常CS後のフォローアップ,ポリープ切除後サーベイランスのプログラムについて,生存年数をQOLで重み付けした質調整生存年(Quality-adjusted life year:QALY)を用いて効果を評価した.また各々のプログラムにかかる費用を算出した.ポリープ切除後サーベイランスのプログラムの検討においては,さらに,各々のプログラムにおける大腸癌罹患数・死亡数と,必要になるCS件数を計算した.モデル分析に組み込まれる費用には,CS,ポリペクトミー,大腸癌治療にかかる費用が含まれるが,Table 1のように,日本の診療報酬点数に準じる形で専門家における話し合いを通して設定された 16).さらにモデル分析においては,FITやCSの大腸腺腫や癌に対する感度・特異度,さらにはCSの偶発症のリスクを含めた,各種検査に関するパラメータを,本邦からのデータに基づいて設定して組み込んでいる 12),16),24),29)~31).
費用対効果の優劣の評価においては,「増分費用効果比(Incremental cost-effectiveness ratio:ICER)」を指標として用いた.ICERの数値は,介入間の「費用の増分」を「効果の増分」で割ることで算出される.算出されたICERが,支払い意思法(Willingness-to-pay:WTP,「完全に健康であと1年間過ごす(1QALYを獲得できる)ためにいくらまでの金額なら支払えるか」を調査する手法)等により定められた閾値を下回る場合は,評価対象が,その比較対象よりも費用対効果に優れていると判断する.WTPにより定められる閾値は社会状況にも影響を受けるが,日本では1QALY獲得あたり500-600万円とされている 32).
ポリープ切除後サーベイランスの費用効果分析について,ベースラインの分析では,費用と効果ともに割引率を年率3%とした.また各検査の受診率を60%と設定した.その後,確率論的感度分析を実施した.確率論的感度分析では,モデルにおける移行確率,費用,検査特性,検査受診率,QOL値に関するパラメータについて,確率分布を当てはめたシミュレーションを行った.各パラメータに当てはめる分布には,医療経済評価領域で一般的に推奨されるものを使用した 33).具体的には,FITやCSの感度,CSによる穿孔のリスク,CS後の新規腺腫発生の可能性のパラメータについてはベータ分布を,他のパラメータについてはガンマ分布(±25%)を用いた.確率論的感度分析から,ICERの閾値と,各プログラムが最も費用対効果に優れる介入として選択される確率との関係について,費用対効果許容可能性曲線(Cost-effectiveness Acceptability Curve)を描画した.
Table 2に示されているように,オプション1(10年後のCS検査)はオプション2(10年後のFIT検査)よりも効果(獲得QALY)は大きく,かかる費用は安価で,費用対効果において優位(simple dominance)な状態であった.オプション1は,オプション3(5年後のFIT検査)と比べて,効果も費用も大きくなる.オプション1のオプション3に対するICERは542,343円/QALYで,日本におけるICERの閾値よりも低く,オプション1はオプション3より費用対効果に優れると判断された.以上から,オプション1~3の3つのオプションの中では,オプション1が最も費用対効果に優れると判断された.

正常CS後のフォローアップ検査についての費用効果分析検討結果.
ポリープ切除後サーベイランスの費用対効果分析に際して,検討する4つのプログラムすべてにおいて,正常CS後は,先の結果に基づき,10年後にCSを行うことと設定して解析を進めた.但し,リスク層別CSサーベイランスを評価しているプログラムのうちで,より検査間隔の短いプログラム4については,正常CSの10年後にCSサーベイランスを行う場合(プログラム4-1)に加えて,正常CSの5年後にサーベイランスCSを行う場合(プログラム4-2)も検討した.
各プログラムにおける効果(QALY),大腸癌罹患数・死亡数,かかる費用,必要なCS件数はTable 3に示す通りである.プログラム4-1に比べて,プログラム4-2では獲得QALYが大きく費用も安価なことから,プログラム4-2は4-1よりも費用対効果の点で優れていると判断された.それ故,この先の検討では,プログラム4-2をプログラム4として扱うこととした.リスク層別サーベイランスプログラムであるプログラム3,4は,ともに,リスク層別に基づかないサーベイランスプログラムである1,2よりも大腸癌罹患・死亡数ともに低く,獲得QALYは大きかった.その一方で,費用はプログラム3,4の方が安価であり,プログラム3,4が1,2に対して,費用対効果において優位(dominant)と判断された.プログラム3と4の両者を比較すると,プログラム4の方が大腸癌罹患・死亡数が低く,獲得QALYは大きい.かかる費用もプログラム4の方が低く,プログラム4が費用対効果の点で最も優れ,その次にプログラム3が続く結果となった.

大腸ポリープ切除後サーベイランスの費用効果ベースライン分析結果.
但し,プログラム4では必要となるCS件数が最も多く(一人当たり2.55件),その次にプログラム1,2,3の順で必要な検査数が多かった.プログラム4における必要なCS件数は,プログラム1,2,3と比べて,各々,1.2倍,1.5倍,1.6倍であった.
ポリープ切除後サーベイランスに関する確率論的感度分析の結果サーベイランスプログラム1,2,3,4(4-2)について,確率論的感度分析を施行した結果,Figure 4に示されるように,いかなるICER閾値下であっても,プログラム4が費用対効果に優れる介入として選択される確率が最も高くなった.ICERの閾値を500万円とすると,プログラム4が最も費用対効果に優れる可能性は67.4%であり,その他のプログラムである1,2,3が最も費用対効果に優れる可能性は各々13.6%,6.0%,13.0%であった.
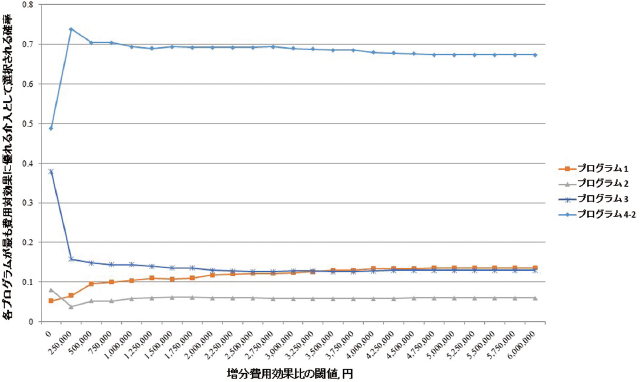
ポリープ切除後サーベイランスに関する確率論的感度分析の結果.
本研究では,FITを用いた大腸がん検診に続く大腸ポリープ切除後サーベイランスについて,費用効果分析を行い,その効果,費用対効果,さらには必要となるCS件数について検討した.このようなポリープ切除後サーベイランスについての費用効果分析は,大腸ポリープを適切に扱う体制構築のためには,非常に有用と考えられる.実際に,このような分析に関する研究は,その重要性が認識されている欧米の国々からはこれまでに複数報告されている 34)~37).他方で,日本を含めたアジア太平洋地域では,これまでこの課題についてはほとんど検討されていていない.このような中,本研究で得られた結果は有意義なものと言える.中でも,ポリープ切除後サーベイランスにおける,切除ポリープ結果に基づくリスク層別の重要性を明らかにした点は特筆すべきところである.本研究の結果から,ポリープ切除後サーベイランスにリスク層別を組み込む方が,効果,費用対効果の両面から優れていることが示され,サーベイランスにリスク層別を組み込むことを考慮すべきと言える.効果については,一人当たりの獲得QALYで見ると小さな差に見えるが,その差は人口が多い状況下では意義の大きなものとなる.人口の多い状況下での意義については,本研究で示されている10万人当たりの大腸癌罹患数・死亡数を見ても明らかであろう.われわれは,この本研究で得られた知見が,ポリープ切除後サーベイランスプログラムが詳細には確立していない日本において特に大きな意味を持つと考える 15).サーベイランスCSについての日本の多施設ランダム化比較試験であるJapan Polyp Studyの結果が出てくる今,それと合わせ,本研究結果もサーベイランスプログラムの確立に寄与するものとなるだろう 12),24).
サーベイランスCSの検査時期については,本研究におけるプログラム4(4-2)が,確率論的感度分析を含めて,最も費用対効果に優れうるという結果が出ていることより,「高リスク腺腫」「低リスク腺腫」「異常なし(腺腫なし)」後,各々1,3,5年後にCSを行うことが本研究結果からは推奨されうる.この検査間隔は,日本の現状の大腸ポリープ診療ガイドラインにおける推奨とも矛盾はしないものである 15).しかし,この結果はあくまでも日本のデータを用いたモデル分析から得られたものであり,費用の国による違いや大腸腫瘍に関する人種差を考慮すると,最も適したサーベイランスCSの検査間隔は地域によって違いうることに注意を払う必要がある.例えば,欧米の国々のように,CSの費用が日本に比べて非常に高額である場合,短い検査間隔で内視鏡を施行することは費用対効果の面でより劣る結果につながる可能性がある.また,欧米からの大腸腫瘍,サーベイランスに関するデータを見ると,本研究のプログラム4(4-2)のように短い検査間隔でサーベイランス内視鏡を行うことのベネフィットはほとんど示されていない.例えば,National Polyp Studyでは,最初のCSで「高リスク腺腫」を有する高リスク群に対するサーベイランスCSを1年後に施行しても,3年後に施行する場合と比較してベネフィットがないとされている 10).加えて,海外からの複数の既報にて,初回CSにて「低リスク腺腫」のみを有していた低リスク群と,腺腫を有していなかった群で,5-10年後のadvanced colorectal neoplasiaの発生に差が見られないことが報告されている 38)~41).以上から,海外では本研究のプログラム4よりもプログラム3の方が望ましいかもしれない.日本では,今後,海外よりも短い検査間隔のCSサーベイランスの妥当性について,効果の観点から,JPSや臨床データと照らし合わせてさらに検証する必要がある.
至適サーベイランスプログラムの選択・設定においては,必要となるCS件数も考慮すべきである.本研究では,検討したサーベイランスプログラムのうちで,プログラム4-2において最も必要となるCS件数が多いという結果であった.CS件数のキャパシティに応じて,必要があれば,リスク層別化サーベイランスの検査間隔の調整が必要だろう.それ故,日本では,いまだ十分に把握されていない,国内におけるCSキャパシティを早急に明らかにしなければならない.その結果によっては,必要となるCS数に見合うCSキャパシティ(安全に大腸内視鏡検査を行うことができる内視鏡専門医の数を含む)を確保する努力が必要となるかもしれない.
本研究では,ポリープ切除後サーベイランスについて詳しく検討する前に,正常CS後のフォローアップでFITとCSのいずれを用いるべきかを検討した.本研究の主目的はあくまでも大腸ポリープ切除後サーベイランスについての検討であり,正常CS後のフォローアップについては複雑性を回避し,シンプルに基本的な解析のみを行った.日本では正常CS後も一定の期間を空けてCSを行うのが費用対効果に優れうるというのは,日本でのCSにかかる費用の低さを考えると理に適っている.しかし,この課題自体非常に重要であり,今後この点を主題に据えた詳細な検討が行われることが望まれる.
本研究には以下のごとく,複数の限界がある.第一に,鋸歯状病変など腺腫以外の病変がモデル分析に組み込まれていない.本研究で使用した大腸癌モデルは,日本のデータに基づいたものであるが,日本では腺腫以外について,モデル分析に使用できるほど質の高い十分なサイズのデータが現段階では存在せず,その結果,モデルが完全に大腸腺腫―癌連関のコンセプトに基づくこととなった.現在,日本消化器内視鏡学会では,日本全体レベルで内視鏡に関連する重要なデータを収集できるようにすべくJapan Endoscopy Database(JED)プロジェクトが進行中であり,このプロジェクトにより,あらゆる種類の大腸ポリープについて重要かつ十分なサイズのデータが得られ,前述の不十分なデータという問題が解消することが期待される 42).その結果,腺腫―大腸癌連関のみならず,serrated pathwayやde novo pathwayも含める形で大腸癌モデルを改良のうえ,将来的にさらなる解析が行われることが望まれる 43),44).第二に,本研究のモデルではポリープの個数が考慮されていない.これも第一の限界と同様,モデルに組み込むのに十分な臨床データが存在しないことによる.この点も,今後,JEDプロジェクトにより解消されることが期待される.第三の限界として,モデルの基本的解析におけるパラメータが実際には変動しうる可能性があることが挙げられる.しかし,本研究では確率論的感度分析を施行しており,そこで,サーベイランスプログラム4が最も費用対効果に優れる可能性があることが示されたことは,リスク層別を組み込んだサーベイランスの重要性をより強調している.感度分析に関して,いくつかのパラメータに用いたガンマ分布の範囲(±25%)を恣意的に設定せざるを得なかった点も本研究の限界として挙げられる.これも分布の範囲をより理論的に設定するのに十分なデータが存在しないが故の限界である.将来的に前述の限界を解消すべく新規の費用効果分析を行う際に,モデルにおけるパラメータに関して,より大規模なデータを収集できるようになれば,この限界も解消されることが期待される.
結論として,大腸ポリープ切除後のサーベイランスにおいては,切除されたポリープの結果に基づいたリスク層別を考慮すべきである.日本では比較的短い検査間隔のCSを用いたリスク層別サーベイランスプログラムが効果的で費用対効果に優れる可能性がある.サーベイランスプログラムにおいて必要となるCS件数も,サーベイランスCSの検査間隔に影響を与えうる重要な因子であり,国全体におけるCSのキャパシティを把握のうえ,そのキャパシティのもとで最適な検査間隔を設定し,リスク層別を組み込んだサーベイランスを施行するのが望ましいだろう.
謝 辞
本研究は,国立がん研究センター研究開発費(28-A-15),国立がん研究センター研究開発費(27-A-5),平成27年度内視鏡医学研究振興財団 研究助成(B)からの援助を受けている.
本論文内容に関連する著者の利益相反:著者A.I.は,テルモ社が部分的に支援している寄附講座に勤務している.また,著者A.I.は,日本ベクトン・ディッキンソン社,日本メジフィジックス社,米国医療機器・IVD工業会,インテュイティブサージカル合同会社,日本医学放射線学会よりコンサルタント料,謝礼金を受けている.これらの資金は,いずれも本研究との関連は一切ない.その他の著者は,表明すべき利益相反はない.
Appendix Figure A1 マルコフモデルを用いた費用効果分析.
Appendix Table A1 5-9mmの低リスク腺腫を有する50歳の人における移行確率.