2021 年 63 巻 6 号 p. 1218-1231
2021 年 63 巻 6 号 p. 1218-1231
成人T細胞白血病/リンパ腫(adult T-cell leukemia/lymphoma;ATLL)はhuman T lymphotropic virus type 1(HTLV-1)に感染したTリンパ球が腫瘍化した末梢性T細胞腫瘍である.ATLLに合併する消化管病変の臨床症状は多彩であるが,予後不良な全身疾患であり,内視鏡検査による消化管病変の検索は容易ではない.既報の特徴をまとめると,ATLLの消化器病変の特徴的な内視鏡所見は多発隆起や潰瘍,皺壁腫大などが挙げられた.また,同時性の消化管重複病変として,他の消化管臓器においても同様の肉眼形態を呈する例が散見された.ATLLの消化管病変は全身臓器の一分症として多彩であり,消化器内視鏡医はATLL診断の一助とするべく,最新の分類の他,内視鏡所見を理解しておきたい.
本稿ではATLLにおける消化器病変について,内視鏡的特徴や臨床的特徴について概説した.
成人T細胞白血病/リンパ腫(adult T-cell leukemia/lymphoma;ATLL)はヒトレトロウイルスであるhuman T lymphotropic virus type 1(HTLV-1)に感染したCD4陽性のTリンパ球が腫瘍化した疾患である.1977年にTakatsuki 1),Uchiyamaら 2)によって疾患概念が提唱された.本邦では九州,沖縄地方を主とする南西日本にHTLV-1キャリアーが集積,好発している.主に母乳を介して乳児に感染し,キャリアーとなるが,発症までに長い年月を要し,その病態や臨床症状は多彩である.
2017年のWHO分類においてATLLは,高度の核異型を伴ったリンパ球よりなる末梢性T細胞腫瘍と定義された 3).Flower cellと呼ばれる異常リンパ球の増殖を主体とした白血球増多,リンパ節腫脹,皮膚病変,ATL細胞の浸潤による多臓器障害,高LDH血症,高Ca血症,日和見感染症などが出現することが知られている.
1991年,Japan Clinical Oncology Group(JCOG)-Lymphoma Study Group(LSG)によるATLL患者の全国実態調査により,その臨床経過から「急性型」,「リンパ腫型」,「慢性型」,「くすぶり型」の4つの臨床病型分類が提唱された(Table 1) 4).その割合は急性型57%,リンパ腫型24%,慢性型19%,くすぶり型6%であった.一般的に慢性型,くすぶり型の進行は緩徐であるが,慢性型のうちLDH,アルブミン,BUNのいずれか1つ以上が異常値であった場合は予後不良であることが知られている.そのため,急性型,リンパ腫型,予後不良因子(LDH,アルブミン,BUNのいずれか1つ以上が異常値)を有する慢性型はaggressive ATL,くすぶり型および予後不良因子を有していない慢性型はindolent ATLと分類され,治療方針の決定に用いられている 5).臨床的には,石塚 6)が同種造血幹細胞移植を受けなかった急性型とリンパ腫型のATL患者に対する予後不良因子として,病期,全身状態(performance status:PS),年齢,血清アルブミン値,血清sIL-2R値の5因子をスコア化し,用いやすくしたリスク分類(ATL prognostic index;ATL-PI)を報告している.

ATLL臨床病型の診断規準 4)を改変.
ATLLは全身諸臓器へ浸潤する.消化管にも容易に浸潤し,様々な消化器症状を呈する.その大部分は他のリンパ腫と比較し,悪性度が高いために病悩期間が短い.また,高齢者に好発するため,容易に全身状態が不良となり,予後不良であることから,内視鏡検査を含めた精査は困難なことが多い.
本稿ではATLLにおける内視鏡的特徴や消化管病変を伴う症例の臨床的特徴について概説する.
ATLLの主症状は,発熱,全身倦怠感,食欲不振,リンパ節腫大,皮疹,肝脾腫などの非特異的な症状が多く 6),その臨床像は極めて多彩である.したがって,主訴のみでは本症と確診することは困難である.消化管病変は非特異的な症状に加えて消化器症状を合併することが多く,全身臓器の一分症として更に多彩である.内視鏡所見も症状同様に所見のみでは確診は困難である.しかし,その特徴を把握することで診断の一助となる可能性があり,既報を整理して特徴を明らかにする.
医学中央雑誌(1983~2020年)により「成人T細胞白血病」と「消化管病変」をキーワードとして検索(会議録は除く)に加えて,PubMed(1965~2020年)により「adult T-cell leukemia/lymphoma」と「gastrointestine」を索引用語として検索を加えた症例のうち,ATLLの消化管病変の内視鏡所見が記載された例に,当院の症例を加えた178例 7)~76)を詳細に検討し,Table 2にまとめた(重複報告例を除く).

消化管病変を伴うATLLの178病変の臨床的特徴.
宇都宮ら 77)は134例のATLL剖検例を検討し,消化管浸潤が認められたのは59例(44.0%),岩下ら 26)は119例のATLL例の消化管を検討し,消化管浸潤が認められたのは27例(22.7%)と報告している.年齢および性別について,年齢の中央値は60.5歳(29~86歳)であり,性別は男性110例,女性68例で,男性が優位であった.臨床病型は記載のあった109例のうち,急性型が52例(47.7%),リンパ腫型が52例(47.7%),慢性型が3例(2.8%),くすぶり型が2例(1.8%)で,急性型やリンパ腫型を多く認めた.臨床症状は記載のあった139例 7)~17),19),21)~38),40)~59),61),62),64)~66),68),69),71),73)~76)のうち,消化器症状は93例(66.9%)で,消化管病変例では消化器症状を優位に認めていた.主な消化器症状は,既報 77)~79)のごとく,腹痛,下痢,腹部膨満感,下血,嘔気,嘔吐,食思不振,嚥下困難などが報告されていたが,消化器以外の症状のなかでは心窩部痛(32.6%)も比較的認められていた.消化管病変の局在としては,胃(139例)>大腸(46例)>十二指腸(37例)>小腸(33例)>食道(6例)の順にみられ(重複例あり),消化管のなかでは胃に好発していた.消化管病変の他の消化管臓器への同時性の浸潤は2臓器以上が56例,3臓器以上が23例に認められており,他の消化管病変の存在も注意が必要である.多臓器に及ぶ病変は臓器ごとに多彩な形態を呈する症例を認める他,同様の形態を呈する例も散見された.
悪性リンパ腫の内視鏡所見としての報告 80)~89)は多数散見されるが,多くはB細胞性腫瘍である.T細胞性腫瘍はB細胞性腫瘍と比べ頻度も少なく,予後不良であるため,内視鏡検査を施行する例は圧倒的に少ない.以下にATLLの内視鏡所見の特徴について述べる.
上部消化管病変宇都宮ら 77)は134例のATLL剖検例を検討し,食道病変17例,胃病変30例を認めたことを報告している.胃内視鏡検査で生検を施行した48例のうち,28例にATLL細胞浸潤を診断している.内視鏡所見と生検結果の対比は,潰瘍では12/15例(80.0%),びらんでは19/29例(65.5%),ひだ(雛壁)の腫大では3/4例(75.0%),隆起・結節では3/4例(75.0%)で生検によりATLL細胞浸潤が確認されていた.青崎ら 48)は22例のATLL症例を検討し,食道病変1例,胃病変18例を認めたことを報告している.それらの形態は,食道は白色調の多発する小隆起性病変,胃病変は単発型と多発型に分類して検討しており,単発型としてⅡc様と2型様のそれぞれの病変,多発型として結節型3病変と混在型6病変の計9病変,びまん浸潤型として表層型3病変,巨大皺壁型2病変,混在型1病変,特殊型1病変の計7病変であったと報告している.岩下ら 26)は119例のATLL症例の消化管を検討し,食道病変1例,胃病変19例を認めたことを報告している.食道病変は内視鏡検査では診断困難なATLL細胞のびまん性浸潤が剖検で認められていた.また既報の如く,胃に浸潤が多く認められ,それらの形態は重複例も含めて,混在型9例,多発隆起型4例,表層拡大型4例,肥厚型1例,腫瘤形成型1例と病変が多彩で多発する傾向を示していた.
以上をまとめると,ATLLにおける上部消化管病変の胃病変は,潰瘍,隆起,皺壁腫大などの多彩な病変が高頻度に認められていた.一方で,食道病変は稀であった.
下部消化管病変宇都宮ら 77)は消化管浸潤が認められたATLL剖検例を検討し,小腸病変33例,大腸病変24例を認めたことを報告している.大腸内視鏡検査で生検を施行した7例のうち5例がATLLと診断され,主に顆粒状病変を呈していた.青崎ら 48)は大腸病変を16例中9例に認め,小腸病変はX線検査のみであったが17例中9例に認めていたと報告している.小腸の形態は多発結節型として8病変,限局性のびまん浸潤型として1病変であった.大腸の形態は多発結節型として4病変,びまん浸潤型として表層型2病変,多発びまん浸潤型2病変,混在型1病変の5病変であった.岩下ら 26)は下部消化管の検査にて小腸病変12例,大腸病変8例に消化管浸潤が認められたことを報告している.それらの形態は小腸が多発隆起型8例,表層拡大型2例,肥厚型1例,混在型1例で,多発性かつびまん性の浸潤形態で,大腸が多発隆起型3例,肥厚型2例,表層型2例,腫瘤形成型1例であった.小腸大腸同様に多発性かつびまん性の浸潤形態を示していた.
以上をまとめると,ATLLにおける下部消化管病変は,結節や顆粒様の隆起や皺壁腫大などのびまん浸潤を多く認めていた.
既報の消化管病変-内視鏡所見のまとめ医学中央雑誌とPubMedにて検索し得た消化管病変を伴うATLLの178例 7)~76)の内視鏡所見による検討では,隆起性病変が108例(37.8%)と最も多く,次いで潰瘍やびらん性病変が106例(37.1%),皺壁腫大が55例(19.2%),粘膜不整などその他の病変が17例(5.9%)であった.それらを臓器別に検討したところ,食道病変は隆起や潰瘍・びらん,胃病変は潰瘍・びらん,隆起,十二指腸病変は隆起,小腸は隆起や潰瘍・びらん,大腸は隆起が多かった(Table 3).主に,潰瘍,びらん,隆起,粘膜不整などの非特異的な内視鏡所見が認められていたが,隆起性病変の多くは粘膜下腫瘍様の多発小隆起であり,ATLL細胞浸潤による特異的な内視鏡所見と考えられた.

消化管病変を伴うATLLの178病変の内視鏡的特徴†.
宇都宮ら 77)は他の消化管への浸潤臓器の重複例を検討しており,消化管への浸潤様式まで詳細に検討可能であった24例のうち,胃・小腸・大腸にそれぞれ浸潤を認めた例は5例,胃と小腸に浸潤を認めた例は4例,小腸と大腸に浸潤を認めた例は4例としている.佐藤ら 90)は117例のATLL剖検例を検討し,食道が17例で14.5%,胃が31例で26.5%,腸が37例で31.6%の消化管浸潤がみられたと報告している.また,蓮井ら 91)は粘膜病変が明瞭でない48例の剖検例の検討によりATLLの消化管浸潤と多臓器浸潤の関係を検討している.多臓器浸潤を示す例は48例中35例(73%)と多く,なかでも消化管浸潤を合併する例は35例中22例(63%)に認めていた.
以上より,ATLLにおける消化管病変の多くはATLLの多臓器浸潤の部分病変である可能性が示唆された.
消化管病変と皮膚病変との関連われわれは,ATLLの内視鏡像の特徴や,皮膚病変との関係について検討した 7).ATLLの40例のうち,12例(30.0%)に消化管浸潤病変を認め,10例にATLLの胃粘膜への浸潤病変,6例にATLLの大腸粘膜への浸潤病変を認めた.それぞれの内視鏡像はSakataら 92)分類(diffuse(Figure 1),tumor-forming(Figure 2),giant-fold(Figure 3))の形態により分類可能であった.

ATLL:diffiuse(潰瘍性病変).
73歳,男性.急性型.血便を主訴に内視鏡検査を施行.
a:上部消化管内視鏡検査:胃体部小彎に潰瘍性病変を認める.
b:色素内視鏡検査:インジゴカルミン散布にてびまん性に潰瘍性病変を散見する.
c:下部消化管内視鏡検査:回盲部に潰瘍性病変を認める.

ATLL:tumor-forming(隆起性病変).
67歳,女性.リンパ腫型.紅斑の精査目的に内視鏡検査を施行.
a:上部消化管内視鏡検査:胃体部大彎に発赤調の小隆起性病変を認める.
b:下部消化管内視鏡検査:結腸内に多数の紅暈を伴う褪色調の隆起性病変を認める.
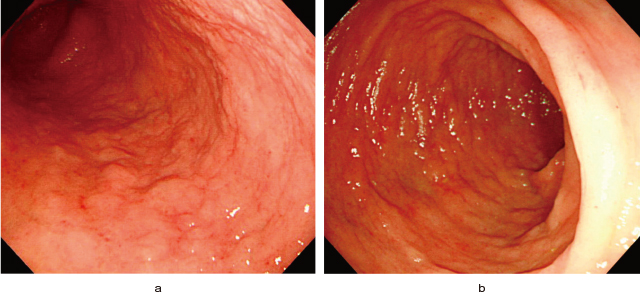
ATLL:giant-fold(皺壁腫大).
71歳,女性.急性型.下痢を主訴に内視鏡検査を施行.
a:上部消化管内視鏡検査:胃体部にびまん性に顆粒状粘膜を有する皺壁腫大を認める.
b:下部消化管内視鏡検査:結腸内に顆粒状粘膜を有する皺壁腫大を認める.
胃と大腸の双方にATLL細胞浸潤を認めた例は4例で,それぞれ類似した形態を呈していた.症例数は少ないものの,既報でも同様の所見が散見されており,ATLLの消化管重複病変の形態的特徴として,新知見としての価値を持つ可能性が示唆された.また,画像強調内視鏡を併用した拡大内視鏡観察が可能であった5例に不明瞭な腺管構造と不規則に分岐した蛇行血管を認めた(Figure 4,5).大仁田らは 93),表層型の消化管悪性リンパ腫に対してNBI拡大観察では腺管の表面構造は多彩な変化を認めるものの,血管異常は口径不同に比較して蛇行や分岐が目立つことが多いと報告されており,本例の画像強調内視鏡所見の特徴はリンパ増殖性疾患に特徴的なものと考えられた.

ATLL:tumor-forming(隆起性病変).
61歳,女性.急性型.腹痛,下痢を主訴に内視鏡検査を施行.
a:下部消化管内視鏡検査:結腸内に多数の小隆起性病変を認める.
b:色素内視鏡検査:インジゴカルミン散布にて多数の小隆起性病変の頂部にびらんを認める.
c:NBI拡大観察:隆起性病変の頂部に蛇行の目立つ不整血管を認める.

ATLL:giant-fold(皺壁腫大).
78歳,男性.急性型.下痢を主訴に内視鏡検査を施行.
a:下部消化管内視鏡検査:結腸内にびまん性に皺壁腫大を認める.
b:色素内視鏡検査:インジゴカルミン散布にて顆粒状粘膜を有する皺壁腫大を認める.
c:NBI拡大観察:顆粒状粘膜内に腺管構造の不明瞭化と蛇行した不整血管を認める.
d-1:間質に不整な核を有する異型リンパ球の増殖を認めた.
d-2:免疫組織染色にてCD3陽性.
d-3:CD4陽性.
d-4:CD8陰性(一部陽性).
ATLLの皮膚病変と消化管病変との関係は,皮膚病変を有するATLL患者では消化管病変が少ない傾向を示していた.皮膚病変を合併していない例に対しては積極的に内視鏡検査による精査をして消化管合併病変の確認をするべきと思われる.
これらの所見はATLL診療の一助となり得るため,消化器内視鏡医も注意するべきである.
ATLLの消化管病変の発生や形態的な検討消化管のATLLの肉眼所見は極めて多彩であり,文献的にも種々の肉眼分類が提案されてはいるが,統一的な分類法は確立されていない.
青崎ら 48)は病理学的にATLL細胞の浸潤様式を詳細に検討している.主な消化管の浸潤経路として,粘膜内にびまん性に腫瘍細胞の浸潤を認める例と,リンパ管周囲に浸潤する例を多数認めていたことより,浸潤経路としてまずリンパ管を経由して浸潤するが,消化管粘膜に二次濾胞から腫瘤が形成されると血行性に浸潤する可能性を示唆した.ATLL細胞の消化管への浸潤・発育進展様式を,①脈管周囲に消化管壁を連続してびまん性に浸潤する例,②リンパ装置に浸潤・増殖し,明瞭な腫瘤を形成する例,③多数のリンパ装置に浸潤し,増殖が軽度で小さな腫瘤を形成する例に分類している.また,ATLL病変の潰瘍形成に対しては,坂田ら 94)は粘膜の被覆上皮直下に腫瘍細胞が浸潤巣を形成するため,浸潤が高度になると表層にびらんや潰瘍が形成されると報告し,宇都宮ら 77)や,岩下ら 26)はATLL細胞の消化管浸潤による血流障害や,食物などによる物理的刺激,消化液などから分泌されるサイトカインなどによる化学的刺激などによる外部からの粘膜障害によって,びらんや潰瘍が形成されやすいと報告されており,潰瘍性病変は修飾性変化の可能性も示唆している.一方,多発隆起病変に対しては,岩下ら 26)や大仁田ら 45)は腸管はリンパ装置の発達した臓器であり粘膜固有層に大小の孤立リンパ小節を有しているため,ATLLの臓器浸潤に伴い臓器間でのリンパ装置の多寡に関与して多発隆起性病変が好発する傾向があると報告されている.
これらの詳細な検討を行うことにより,ATLLの肉眼型は潰瘍,隆起,皺壁腫大が挙げられるが,多発隆起は特徴的所見と考えられた(Figure 4).多発隆起性病変がびまん性に浸潤すれば皺壁腫大を来し,単発で増殖すれば腫瘤を形成し,その粘膜に修飾が加われば潰瘍性病変となり,また病期の進行に伴い多彩な像を呈し,その結果として混在型も生じると思われた.また,多臓器に多彩な形態を呈する病変のみならず,同様の形態を呈する例も散見されており,特異的な所見と考えられた.
また,臨床において消化管リンパ腫の進行例は原発性か続発性なのかの鑑別が困難な症例も多く存在する.以前はDawsonら 95)により消化管原発悪性リンパ腫は,「表在リンパ腫腫大がない,縦隔リンパ節腫大がない,白血球数やその分画に異常がない,消化管病変が主体で転移は所属リンパ節に限局している,肝・脾に腫瘍がない」と定義されていたが,近年ではLewinら 96)による「消化管に主病巣が存在する,あるいは消化器症状のあるもの」を消化管原発リンパ腫とする定義が適応されることが多い 97).
B細胞性腫瘍との鑑別内視鏡的にはB細胞性腫瘍とT細胞性腫瘍の鑑別は困難であるが,Domizioら 98)は119例の小腸原発悪性リンパ腫をB細胞由来とT細胞由来に分けて詳細に検討し,B細胞由来のものは単発で大きな腫瘤を形成する傾向が強く,一方T細胞由来のものはびまん性の皺壁腫大や潰瘍,狭窄を来す傾向が強いと報告し,また大塚ら 67)やMinatoら 99)も同様の傾向を報告している.また中村ら 85)は,腸管リンパ腫152例のうち,T細胞性リンパ腫23例をB細胞性リンパ腫129例と,詳細に比較検討され,それらの形態は,びまん型9例,潰瘍型7例,混合/その他6例,隆起型1例で,B細胞性リンパ腫と比較してびまん性病変が多かったと報告している.岩下ら 26)は,B細胞はリンパ濾胞に存在するため,比較的限局して集簇して分布するが,T細胞は傍濾胞域や上皮間に散在性に分布するため,ATLLではびまん性,多発性の形態を有する傾向があると考察しており,吉野ら 100)の報告したリンパ腫の病理学的特徴に関係するものと思われる.T細胞性腫瘍はB細胞性リンパ腫と比較し,病勢の進行に伴い多臓器浸潤傾向が強く,病期が進行に伴い多彩な像を呈するため,詳細な病像を捉えることは困難であるが,B細胞性リンパ腫とは若干の異なる性質を有していると考えられる.
ATLLの消化管病変の内視鏡的診断に際して注意を要する点ATLLによる免疫不全状態や化学療法との併用により,消化管病変は多彩な病像を呈する可能性がある.本稿では詳述しなかったが,腸管感染症の病原体としては,原虫・寄生虫,真菌,pneumocystis cariniiや結核菌などが挙げられる.特に,カンジダ,サイトメガロウイルス,糞線虫などの重篤な日和見感染症や,化学療法や放射性治療後のregimen-related toxicity(RRT),移植後のgraft-versus-host disease(GVHD),thombotic microangiopathy(TMA),他臓器癌の合併なども報告 26),48),77),101)されており,病態や診断を複雑にさせる可能性があるため,原疾患の形態的特徴を十分に理解しておく必要がある.
ATLLの確実な組織診断を得るためには,生検または外科切除標本における病理組織とHE染色標本による細胞観察と免疫染色を行う必要がある 102).病巣部から正確に採取する必要性は言うまでもないが,ATLL細胞浸潤部位を内視鏡で生検する場合には,ランダムに生検を行うのではなく,画像強調観察を用いて既述した様な蛇行の目立つ異常な腫瘍血管(Figure 4,5)を確認して生検することが有用と考える.びまん性や腫瘤性の病変のみならず,特に潰瘍形成のある病変からの生検に対して,進出物や壊死組織の多い潰瘍底部を避け,潰瘍辺縁に腫瘍の異常血管を確認することができるため,このような部位を確実に採取することが重要である.また,非上皮性の腫瘍であるため,肉眼的に色調や形態変化があるものの正常粘膜で被覆されている病変では,粘膜浅層だけの標本では診断を誤る可能性があり,深部まで十分に組織を採取する必要がある 103).粘膜深層まで採取可能なボーリング生検や,診断目的の内視鏡的切除も出血などのリスクがなければ考慮されるべきとも報告されている 104).ときに超音波内視鏡ガイド下吸引生検法も考慮するべきである.挫滅が加わった採取組織は診断困難となるため可能な限り愛護的に扱い,DNA・RNA・タンパク質などの変性を最小限にし,高い品質を保持するために直ちにホルマリンに浸漬させることで,臨床医から病理医への適切な臨床情報の提供も診断を円滑に進める上で大事な要素である 105).
消化管病変を来す造血器腫瘍細胞の起源にはBリンパ球(B細胞),Tリンパ球(T細胞),NK細胞などがあるが,いずれも小型の細胞であり,形態から区別することは困難で,表面形質(フローサイトや免疫染色などの検索)での検索が必要である 106).組織分類は腫瘍細胞の由来に基づく造血器・リンパ系腫瘍のWHO分類 3)に従い,免疫組織化学染色としてCD3,CD5,CD10,CD20,CD56,CD79a,cyclin D1,BCL2などの抗体を用いる.また各組織型に特異的な遺伝子異常が知られており,組織診断困難例では細胞遺伝学的検査(Gバンド解析,RT-PCRまたは蛍光in situハイブリダイゼーション)で検索することが望ましい 80),81),85).Table 4に代表的な消化管リンパ腫の免疫組織化学的および遺伝子学的特徴を示す.組織学的には,粘膜内への中型大型の異型リンパ球浸潤がみられ,浸潤が強くなると粘膜上層部は腫瘍細胞の密な増殖で占められ,腺管の萎縮や消失を伴う.小腸や大腸でも同様に異型リンパ球の浸潤がみられる 106).

消化管リンパ腫の各組織型における免疫組織化学および遺伝子学的特徴.
悪性リンパ腫の臨床病期診断は治療方針決定のために重要であり病期診断の基準としてAnnArbor分類が用いられてきた 107).また,消化管原発の悪性リンパ腫に関しては,深達度や隣接臓器への浸潤に対して病期と乖離することが多かったため,Lugano国際会議分類が用いられ,治療方針決定の大きな指標となっている 108).一方で,前述のようにATLLは全身疾患であり,消化管病変の多くは多臓器浸潤の部分病変であることが大部分である.そのため,ATLLの治療方針は消化管病変の合併の有無や病期情報のみで決定されることは少なく,個々の患者の背景(年齢,合併症,既往症)に加え,病期を含めた臨床情報に基づく臨床リスク(ATL-PI),消化管病変を含むATLL病変に伴う個別の臓器症状などを考慮し,目標とする効果と安全性を担保し得る治療が検討される.
医学中央雑誌とPubMedにて検索した消化管病変を伴うATLLの178例 7)~76)の検討では,化学療法が中心に行われていた.なかには病巣の外科切除術も行われていたが,予後の多くは不良であった.現時点での急性型ATLLの対する一般的な標準療法は消化器病変の有無にかかわらず,多剤併用化学療法である.VCAP(vincristine(VCR),cyclophosphamide(CPA),doxorubicin(DXR),prednisolone(PSL))-AMP(DXR,ranimustine(MCNU),PSL)-VECP(vindesine sulfate(VDS),etoposide(ETP),carboplatin(CBDCA),PSL)(modified LSG15)療法の有用性が報告されている 109).更にCCR4に対するヒト化抗CCR4抗体(モガムリズマブ)も使用される.しかし,化学療法のみでの長期生存例は少なく,若年者には同種造血幹細胞移植が行われる.神経毒性を有するvincristineやvindesine sulfateの使用は便秘の原因となるため,消化管閉塞を疑った場合は,使用に際しては細心の注意を要する.
ATLLの適切な治療方針の選択には内視鏡診断や組織診断から臨床病期および予後因子などを総合的に判断する必要がある.ATLLの消化管病変は全身性病変の一分症であり,診断や治療方針の一助となるため,消化器内視鏡医も注意するべきである.今後,更なる症例の蓄積や診断・治療に関する知見の発展とともに病態の解明が期待される.
謝 辞
稿を終えるにあたり,御高閲いただきました宮崎大学医学部附属病院 血液内科の下田和哉先生,亀田拓郎先生に深謝いたします.
本論文内容に関連する著者の利益相反:なし