2021 年 63 巻 7 号 p. 1389-1396
2021 年 63 巻 7 号 p. 1389-1396
大腸用ステントは,本邦では2012年に保険収載され,有用な内視鏡治療法として普及している.適応は大腸の悪性狭窄であり,その目的には,緩和治療と術前狭窄解除(bridge to surgery;BTS)とがある.安全な手技のためには適応の見極めが重要であり,著者らは大腸閉塞・狭窄の評価にColoRectal Obstruction Scoring System(CROSS)を使用している.近年のステントデザインの進歩に伴い大腸ステント留置術自体は比較的安全な手技となっているが,BTSの長期予後における影響の評価が重要な研究課題である.穿孔などの留置術に伴う偶発症が長期予後にも悪影響を及ぼすため,常に安全な手技の施行を心がけるべきであり,大腸ステント安全留置のためのミニガイドラインを参考とし,外科医と連携した上で安全な治療体制を構築すべきである.
わが国における大腸癌の罹患数は増加の一途であり,全癌腫で第1位となった.国立がん研究センターのがん統計によると2017年で15万3,000人を越える人数が罹患していた 1).その内,閉塞性大腸癌は約1割とされ 2),臨床において比較的よく遭遇する病態である.閉塞性大腸癌に対する治療として,多くは人工肛門造設を伴う緊急手術が行われてきたが,2012年に本邦で大腸ステントの保険収載がされると,大腸ステントは全国の病院で使用可能となり,内視鏡手技で閉塞を解除することが可能となった.
なお,令和2年度における下部消化管ステント留置術の医科診療報酬点数は10,920点(K735-4),消化管用ステントセット(カバーなし)は特定保険医療材料価格(2019.10月改正)216,000円,2020年に販売されたカバーありは270,000円である.
適応は,大腸の悪性狭窄であり,緩和治療目的と腸閉塞症状を呈する大腸癌で緊急手術回避目的(術前狭窄解除:bridge to surgery(BTS))がある.
現在の大腸ステントは,良性狭窄には保険適応がなく,また良性狭窄用のデザインでもないため,良性狭窄に対しては基本的にバルーン拡張などを選択すべきである.
緩和治療目的としては,大腸癌術後の吻合部再発,転移再発,狭窄症状を伴う切除不能の大腸癌を含めた悪性疾患による狭窄が適応となる.
禁忌および適応外としては,穿孔または切迫穿孔を伴うもの,長大または瘻孔などの複雑な狭窄,出血や膿瘍などの炎症を伴っているもの,出血傾向の強いものなどであり,肛門縁に近い下部直腸の狭窄に対する適応の判断は慎重に行うべきである.どの程度の下部の直腸までを適応とするかは症例の個人差もあり明確でないが,歯状線にステント断端がかかると苦痛・疼痛を伴う可能性が高い.また,回盲部は留置が困難であるため注意が必要である.
安全なステント留置のためには,適応の判断が重要である.穿孔初期または切迫穿孔の患者にステント留置を施行すれば,重大な偶発症に直結するので,適応は慎重に判断すべきである.激しい腹痛や圧痛,腹膜刺激症状,発熱,採血での炎症所見,大腸の(特に盲腸部分)10cmを超える拡張では,送気による穿孔の危険性が高まるため,大腸ステントではなく人工肛門造設などの緊急的外科処置を検討すべきである.
また,狭窄はあるが,症状のない症例に対する予防的留置は,逸脱の可能性が高くなるだけでなく,無症状の患者に穿孔などのリスクを負わせることになるため,行うべきではない.
大腸閉塞・狭窄の評価は安全な手技を行う上で重要である.しかし,大腸閉塞・狭窄の評価方法は確立していない.日本消化器内視鏡学会関連研究会の大腸ステント安全手技研究会では大腸閉塞・狭窄の評価方法としてColoRectal Obstruction Scoring System(CROSS)(大腸閉塞スコア,Table 1)を作成し,ホームページ 3)上で公開している.CROSSは摂食状況と腹部の症状で点数化されており,シンプルではあるが緩和目的でもBTSでも使用可能で汎用性が高い.閉塞性大腸癌の緩和治療目的では0-3までが,BTSでは0-1までが良い適応である 4).

大腸閉塞スコア(ColoRectal Obstruction Scoring System:CROSS).
BTSでは大腸ステント留置によって,速やかな腸管減圧が可能となる.また,経口摂取が可能となることから患者の全身状態の改善を図ることができる.続いて,併存疾患の把握や改善,耐術能や癌の進行度の評価を行い,適切な手術前処置を行うことにより,安全に通常の一期的吻合が行えるようになる.本邦ではステント導入前には腸管減圧法として経肛門イレウス管が使用されていた.ステントと経肛門イレウス管の比較についての大規模スタディはないが,Matsuda らの101名のステントと経肛門イレウス管の比較検討 5)では,ステントは管の違和感や臭気がないこと,チューブフリーであり,減圧効果も高く,留置後早期に通常の経口摂取が可能となり,手術までの一時退院も可能で,患者のQOLが高いと報告されている.ステント留置術は,経肛門イレウス管と異なり,留置後の頻回の経肛門・経管洗浄が不要のため医療者側の負担が少なく,長期留置が可能である点で,経肛門イレウス管より優れている.
1)成績と偶発症大腸ステント留置の成功率は約9割以上で,留置できれば,ほぼ全例で良好な減圧が可能である.本邦においても大腸ステント安全手技研究会のWallFlexTMについての大腸ステント多施設共同前向き安全性観察研究 6)では,技術成功率98%,臨床的成功率96%と高い安全性が報告されている.
しかし,留置時の偶発症として,穿孔2~5%,逸脱(migration)約3%と報告されており,留置前にinformed consent(IC)にて説明する必要がある 6),7).また,留置後では,穿孔率4%,逸脱率10%,再閉塞率10%,死亡率0.5%と報告されている 7).BTSでは大腸閉塞という病態下でも狭窄解除後の外科手術周術期偶発症が多くないことも大腸ステントの特長である.WallFlexTMステント前向き安全性観察研究におけるBTSの成績では,術前のステント留置期間は平均14日間,術後合併症16%,死亡率0.7%であり,安全な手技であることが報告されている 8).
2)長期予後について2014年,欧州消化器内視鏡学会からは,臨床症状を伴う左側閉塞性大腸癌に対する標準治療としてのBTSは,長期予後悪化の可能性があり推奨できないとの臨床ガイドライン 9)が発表された.ただし,そのガイドラインの根拠となった論文のデータは大腸ステントの手技成功率,穿孔等の合併症率が比較的不良であり,大腸ステント留置自体の成績が長期的な予後に影響を与えたものと思われる.そのため,大腸ステント安全手技研究会では,“欧州消化器内視鏡学会ガイドラインESGE Clinical Guidelineに対する大腸ステント安全手技研究会としての声明”をホームページ 3)に掲載,反論した上で,primary endpointをoncologicalなものとして実施されたエビデンスの高い研究が世界的になされていないことを理由に,その結論は早急であるとした.
しかし,その後の研究を含めた複数論文のメタ解析で,大腸ステントの長期予後に対する悪影響は認められないとの報告がなされ 10),11),それらを受けて前述の欧州のガイドラインは2020年にupdateされ,右側左側ともにBTSは推奨されるように改正された 12),本邦ではBTSにおける新しいエビデンスを構築する目的で,2017年に前向きの多施設共同RCTであるCOBRA trialが開始され,現在進行中である 3).
悪性大腸狭窄は,がん患者の終末期において,悪性腫瘍による直接浸潤や圧迫,腹膜播種巣による狭窄から起こり,比較的多い病態である.その標準的な治療は狭窄の口側腸管を体外に誘導する人工肛門造設・ストーマである.ただし,ストーマは外科的な手術が必要なだけでなく,そのボディイメージからけっして望ましいものではない.その代替療法として大腸ステントは位置づけられる.
1)臨床成績大腸に初めてステントが留置されたのは本邦からの切除不能直腸癌に対する姑息的治療であった 13).切除不能進行大腸癌症例に消化管閉塞をきたした場合,Oncologic Emergencyとしての対応が迫られる.ステント普及以前,このような症例には緊急手術,人工肛門造術といった外科的介入や,経肛門イレウス管の留置が施行されてきた.切除不能進行再発大腸癌に対する緩和治療としてのステントと外科的介入の比較では,ステントは外科的介入と比較して早期合併症,死亡率,人工肛門造設率を減少させ,入院期間も優位に短縮したと報告されている 14),15).ステントの穿孔率は平均7.4%(4.6~14.1%),逸脱Migrationが平均4%(5.5~1.3%),再閉塞が平均13.1%(9.6~16.6%)と報告され,外科的介入と比較して穿孔および晩期合併症率は増加するにもかかわらず長期成績はステントの方が良好であった 15).
現在本邦では,WallFlexTM(Boston Scientific社),Niti-STM(TaeWoongMedical社,HANAROSTENTⓇ NaturfitTM(M.I.Tech社),JentllyⓇ(日本ライフライン社)の4種類が一般的に広く販売されているが,各々に特徴がありその特性を十分理解して使用することで穿孔のない安全な大腸ステント留置を心がけたい(Figure 1,Table 2).

日本で一般販売されている大腸用ステント.
a:WallFlexTM 大腸用ステント Boston Scientific社製.
b:Niti-S大腸用ステント TaeWoong Medical社製.
c:NaturfitTM大腸用ステント Hanaro社製.
d:JentllyTM大腸用ステント 日本ライフライン社製.
いずれもTTS(through the scope)可能な自己拡張型金属ステント(SEMS:self-expandable metallic stent)である.

日本で一般販売されている大腸用ステントの比較(2020年12月現在).
また,新たに2019年にはNEXENT大腸用ステント(クリエートメディック株式会社),ゼオステント コロン(ゼオンメディカル株式会社),川澄ジャバラ大腸ステント(川澄化学工業株式会社)が保険収載され,現在一部の施設で使用されており,今後一般に発売される予定である.NEXENT大腸用ステントは従来と同様のHook & Cross typeの編んだステントであるが,透視マーカーの所だけ部分的にカバーが巻かれた格好になっている.一方で,ゼオステント コロンはlaser-cut typeのステントで,川澄ジャバラ大腸ステントはfully covered typeの新しい構造のステントとなっている.今後,各々特徴にあった大腸ステント使用法や適応の検討が必要である.各ステントの詳細な特徴については大腸ステント安全手技研究会のホームページ 3)の大腸ステント安全留置のためのミニガイドライン内の新規大腸ステントの構造と展開動画に佐々木先生が記載しているので参考にして頂きたい.
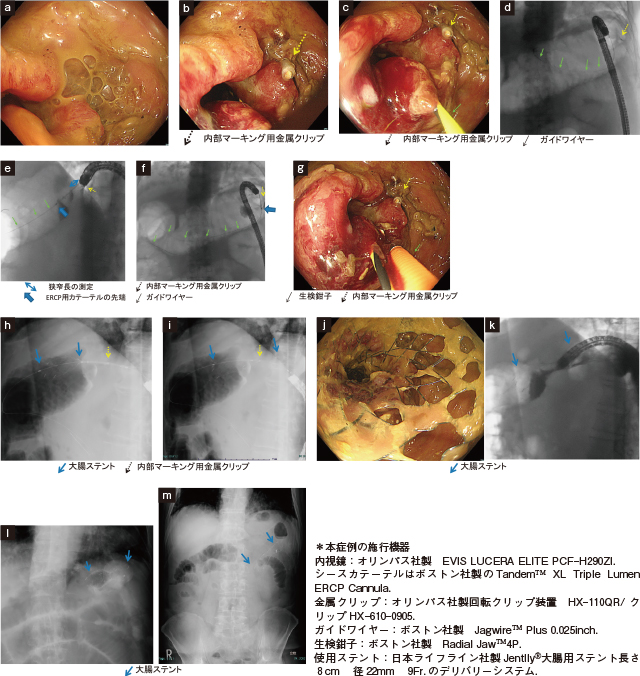
大腸ステントの留置手順.
全周性狭窄型横行結腸癌脾曲よりの症例.
狭窄観察,金属クリップでマーキング後,ガイドワイヤーを狭窄部から挿入,ガイドワイヤー抜去後に金属クリップの外筒をシースに狭窄部口側をガストログラフィンにて造影,その後金属クリップを目安に適切な位置に大腸ステントを留置する.
a:大腸内視鏡で狭窄が悪性疾患であることを診断確認.
b:内視鏡で狭窄部肛門側に金属クリップにてマーキング(内部マーカー).
c:内視鏡よりERCP用のシースを通してガイドワイヤーを口側に.
d:透視画像.
e:狭窄長の測定.
f:透視下にできるだけ直線的に十分にガイドワイヤーを狭窄部より十分口側に進めた後にシースを抜去する.
g:ガイドワイヤーの脇から生検鉗子で腫瘍から生検.
h,i:内部マーカーの金属ステントをランドマークに透視下に適切な位置でステントを留置する.内視鏡での観察は困難なことが多い.
j:内視鏡でステントの位置の確認と拡張程度,出血の有無,ステントの破損がないことを確認.
k:鉗子孔から水溶性造影剤(ガルトログラフィン)を注入し,狭窄解除と穿孔のないことを確認.
l:透視の半立位で遊離ガス像のないことを確認.
m:ステント留置翌日の単純X線検査でステントが拡張していること,逸脱のないこと,狭窄解除と腸閉塞改善,遊離ガスがないことを確認.
まず,大腸内視鏡を狭窄部まで挿入し,狭窄の原因が悪性疾患であることを確認する(Figure 2-a).2020年からほとんどの大腸ステントが9Frの鉗子孔から留置可能となっているので特に太い鉗子孔の内視鏡を使用しなくてもよくなった.一般的には狭窄が存在すればその肛門側の残便は少ないので前処置は不要であるが,必要に応じて浣腸などを行う.強い疼痛のない場合はsedationを通常行っていない.その方が体位変換が容易であり,同時に切迫穿孔などの腹部症状も把握しやすい.
横行結腸とS状結腸は固定されていないため,造影剤も流れやすいので,狭窄部肛門側に金属クリップ(オリンパス社のHX-110QRやHX-201LRなど)にてマーキング,内部マーカーとして透視下に狭窄部位が明確にわかるようにする(Figure 2-b).内視鏡よりERCP用のシース(TandemTM XL Triple Lumen ERCP Cannula(ボストン社製)または先端彎曲機能のあるTRUEtomeTM(ボストン社製)など)を通し,0.025または0.035 inchのガイドワイヤー(JagwireTM Plus(ボストン社製)やRadifocusⓇ(テルモ社製)などを狭窄部に挿入し,口側へ進める(Figure 2-c,d).その後,シースを狭窄部の口側に進め,口側腸管の造影で腸管内にガイドワイヤーが留置されていることを確認するとともに狭窄長を測定する(Figure 2-e).
再度シースを通してガイドワイヤーを狭窄部より十分口側に進めた後にシースを抜去(Figure 2-f),必要に応じてガイドワイヤーの脇から生検鉗子で腫瘍から生検を行う(Figure 2-g).ガイドワイヤー挿入前の生検では出血で視野不良となる可能性があるため,生検はガイドワイヤー挿入後に行うべきである.
生検が終了したら鉗子孔からステントのデリバリーシステムをガイドワイヤーを通して狭窄部に直接挿入する.内部マーカーでステントの位置を確認しながら徐々にステントをリリースすると,口側からステントが拡張してくる.(Figure 2-h).この際,多くのステントはリリース時に口側に引き込まれ,ステント長が短縮(shortening)するため,複数の医師でステントの位置を慎重に確認する必要がある.適切な位置でステントをリリースし留置は完成する(Figure 2-i).
なお上部消化管ステント留置時のように狭窄部の拡張を行うと穿孔の危険性が高いことが指摘されているのでバルーン拡張やブジーは行わない.
最後に内視鏡および透視下で水溶性造影剤なども併用しステントの位置,出血穿孔などの合併症のないことを確認する(Figure 2-j,k).特に透視室で患者を半立位にして遊離ガス像のないのを確認することも重要である(Figure 2-l).一般的には留置数時間後に単純X線検査で異常のないことを確認してから飲水開始,翌日にも単純X線検査(Figure 2-m)で異常のないことを確認してから食事摂取を開始する.
留置が困難な場合,その多くはガイドワイヤーが通過しないことに起因する.S状結腸や屈曲部では狭窄部が正面視できず接線方向での操作になりややブラインドの操作になるために困難であることが多い.可能であればERCPなどでガイドワイヤーの操作に習熟している胆道系の専門医に応援を要請することが勧められる.文献的にもその有用性は指摘されている 16).それでも困難である場合には時間をあけて再度挑戦するか,外科的な処置を早急に検討すべきである.無理をして行うことはガイドワイヤー操作による腫瘍部の穿孔や過度の送気による口側腸管の拡張による穿孔などの原因になる.
内視鏡治療である大腸ステントについて解説した.2019年度版の大腸癌治療ガイドライン 17)では大腸ステントは緩和目的の症状緩和には弱く推奨されるが,化学(薬物)療法の対象者には行わないことを弱く推奨され,またBTSとしては長期予後悪化の可能性から推奨はされてないとされている.しかし.今後エビデンスが蓄積されていくことで大腸ステントはより広く対象で推奨される手技になっていき,消化器内視鏡専門医が取得すべき必須の手技とされることが予想される.その実施にあたっては安全な手技の施行を心がけて頂きたい.安全な手技の施行に際しては,大腸ステント安全手技研究会のホームページ 3)の大腸ステント安全留置のためのミニガイドラインをぜひ参考にして頂き,また常に外科医との連携も行い安全な施行体制作りにも留意頂きたい.
本論文内容に関連する著者の利益相反:斉田芳久(ボストンジャパン,センチュリーメディカル,日本ライフライン)