2019 年 52 巻 10 号 p. 590-598
2019 年 52 巻 10 号 p. 590-598
症例は77歳の男性で,過去4年間にわたり内視鏡的止血術を行ってきたが再出血を繰り返す大腸憩室に対して待機的に腹腔鏡下手術を行った.まず,術中内視鏡を施行し内視鏡的止血術時の止血クリップを目印として責任憩室を同定した.次いで,内視鏡でガイドしつつ腹腔鏡下に全層で牽引糸をかけ責任憩室を挙上し自動縫合器を用いて局所切除術を施行した.経過良好にて退院し術後1年経過観察中である.大腸憩室症(憩室出血・憩室炎)ガイドラインでは内視鏡的止血術や血管内治療などに抵抗性の大腸憩室止血困難例に対して出血部位を特定したうえで大腸切除術を施行することが推奨されているが,大腸憩室は良性疾患であるので切除範囲をより少なくし侵襲軽減を図ることが望ましいと考える.本法により手術リスク軽減や腸管大量切除回避などのメリットが得られる可能性がある.過去に同様の報告例はなかった.

A 77-year-old man who has been treated by endoscopic hemostasis for frequent rebleeding of colonic diverticula for four years, underwent elective laparoscopic surgery. First, intraoperative colonoscopy was performed to identify the culprit diverticulum, to which several endoscopic hemostatic clips had been applied preoperatively. Then, the culprit diverticulum was sutured laparoscopically under the observation of colonoscopy, and local resection was performed by endoscopic linear stapler while the sutured strings were pulled up by grasping forceps. He was discharged with good postoperative course and has been followed up one-year after surgery. Japanese guidelines for the management of colonic diverticulosis (diverticular bleeding, diverticulitis) established by the Japanese Gastrointesitinal Association recommends colectomy for diverticular bleeding resistant to endoscopic hemostasis and interventional radiology, following the preoperative bleeding source identification. We propose it is desirable to reduce the extent of colectomy and counteract the surgical stress, because colonic diverticulum is a benign disease. The present procedure may have benefits such as reduction of operative risks and avoidance of massive colectomy. To the best of our knowledge, no similar cases have previously been reported in the literature.
高齢化に伴い大腸憩室出血の頻度が増加しており1)~3),内視鏡治療や血管内治療による止血困難例には手術が選択される.手術に際しては良性疾患であることを考慮すると低侵襲な術式が望ましいと考える.今回,繰り返す大腸憩室出血に対して術中内視鏡を用いて出血部位を同定し腹腔鏡下に責任憩室周囲のみを局所切除した1例を経験したので報告する.
患者:77歳,男性
主訴:血便
既往歴:高血圧,糖尿病,十二指腸潰瘍,前立腺肥大
家族歴:特記すべきことなし.
内服薬:アムロジピン,酸化マグネシウム,クエン酸第一鉄ナトリウム
現病歴:2014年から2017年にかけて繰り返す大腸憩室出血に対して内視鏡的止血術を計6回施行されていた(Table 1).既往出血部位は盲腸,上行結腸,S状結腸であった.今回,2018年2月から3月にかけて3週連続して繰り返す盲腸憩室からの出血に対して計3回内視鏡的止血術(クリップ法および留置スネア法)を施行し各回ともに止血を得たが3週連続の出血に加え,数年にわたり反復していることから手術を行う方針となった.
| Year/Month | Location of hemorrhage | Hemostatic technique |
|---|---|---|
| 2014/8 | cecum | spontaneous hemostasis |
| 2014/8 | cecum | clipping |
| 2015/1 | ascending colon | clipping |
| 2015/3 | unclear | spontaneous hemostasis |
| 2016/7 | sigmoid colon | spontaneous hemostasis |
| 2017/10 | unclear | spontaneous hemostasis |
| 2018/2 (Our case) | cecum | clipping and detachable snare |
| 2018/2 (Our case) | cecum | clipping |
| 2018/3 (Our case) | cecum | clipping |
入院時現症:161.3 cm,65.4 kg,BMI 25.1,血圧120/80 mmHg,脈拍80回/分.眼瞼結膜に軽度貧血あり.腹部は平坦軟で圧痛,自発痛を認めなかった.
血液生化学検査所見:3週連続の憩室出血によりヘモグロビン7.7 g/dlまで低下したが,赤血球輸血4単位施行し手術前には9.8 g/dlまで回復した.WBC 7,950/μl,CRP 0.2 mg/dlと炎症反応を認めなかった.
心臓超音波検査所見:左室駆出率は65.1%と正常範囲内であったが,左室肥大と中等度の大動脈弁閉鎖不全症を認めた.
全身状態は,アメリカ麻酔学会のPhysical Status Classification System(以下,ASA分類と略記)class 3,Eastern Cooperative Oncology Groupのperformance status(以下,PSと略記)1に該当した.
下部消化管内視鏡検査所見
初回:2018年2月中旬,下血を認めたため大腸内視鏡検査を施行し,盲腸憩室に湧出性出血を認め(Fig. 1A)複数のクリッピングを施行した後にそれらを束ねるように留置スネアを2回かけて止血した(Fig. 1B).

A: Colonoscopy shows oozing bleeding from the diverticulum of the cecum. B: The diverticulum was ligated by two detachable snares after the placement of several hemostatic clips. C: The detachable snares slipped off. There was no active bleeding. A clot was seen around the diverticulum. Hemostatic clips were placed additionally. D: There was slight oozing bleeding from the diverticulum. Hemostatic clips were additionally placed in the diverticulum.
2回目:初回内視鏡施行から8日後に再出血を認め再度大腸内視鏡検査を施行した.前回かけた留置スネアは自然脱落していた.活動性出血は認めなかったが同憩室周囲に凝血塊を認めた.憩室の内部を標的として追加のクリッピングを施行した(Fig. 1C).
3回目:さらに,2回目の内視鏡施行から9日後に再々出血を認め再々度の大腸内視鏡検査を施行した.同憩室から僅かに湧出性出血を認めたため追加のクリッピングを施行し止血を得た(Fig. 1D).
腹部CT所見:盲腸の内側,腹側に今回の内視鏡的止血術時に打ち込んだクリップを認めた(Fig. 2A, C:黄色矢印).ほかに,盲腸から脱落したと思われるクリップをそれぞれ下行結腸(Fig. 2A:白矢頭),横行結腸(Fig. 2D:白矢頭)に認めた.さらに,S状結腸(Fig. 2B, D:黄色矢頭),上行結腸(Fig. 2C:白矢印)に多発する憩室を認めた.
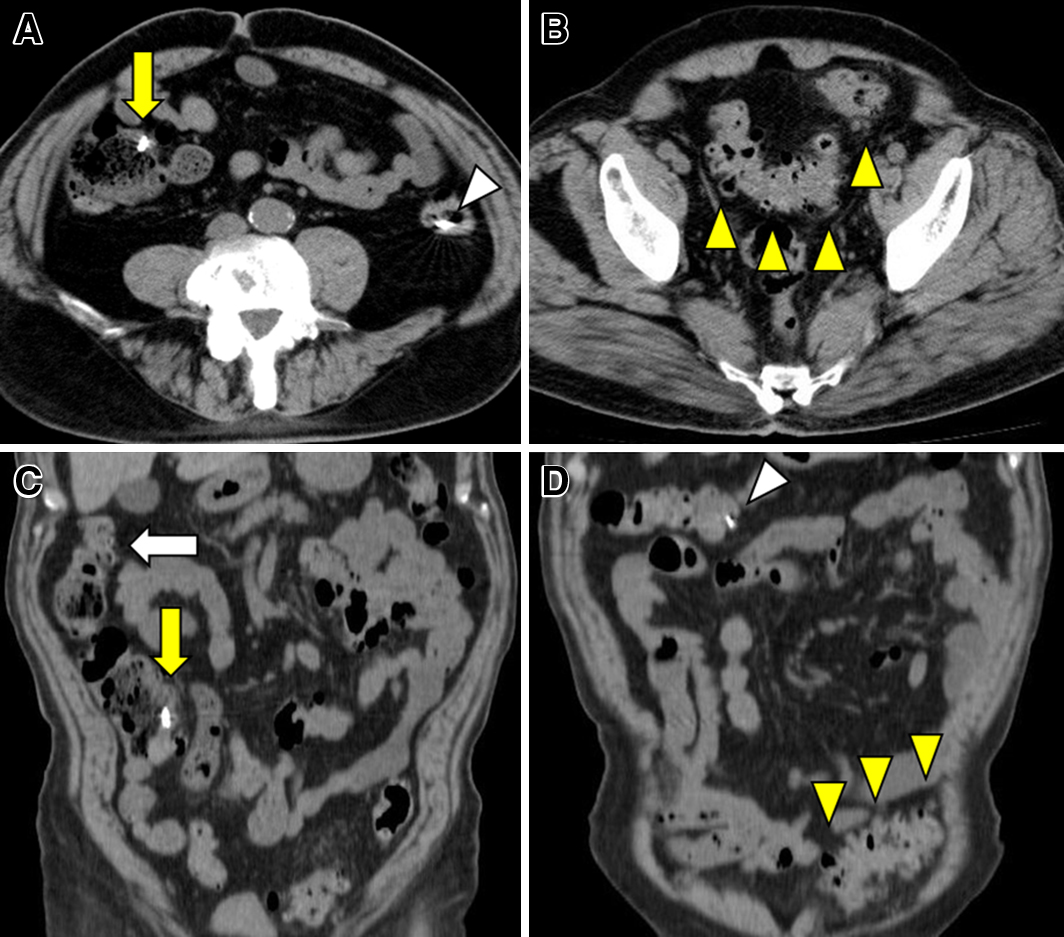
CT shows the hemostatic clips at the ventral median side of the cecum (A, C: yellow arrows). Part of the clips slipped out from the cecum and were seen at the descending colon (A: white arrowhead) and the transverse colon (D: white arrowhead). Other multiple diverticula were seen at the ascending colon (C: white arrow) and the sigmoid colon (B, D: yellow arrowheads).
治療方針:盲腸憩室出血に対する定型的術式は回盲部切除術と考えたが,ほかに上行結腸,S状結腸からの憩室出血の既往があり切除範囲に入らない残存憩室から再出血し止血困難となった場合には再度の腸管切除術を要する可能性がある.一方,現時点での大腸亜全摘術は過大侵襲であると考えられた.これらを回避するため最小範囲の腸切除術を計画した.本人,家族に十分に説明し同意を得た.
手術所見:4ポートで腹腔鏡手術を開始した(Fig. 3).回腸末端を腸管クリップでクランプした後に術中内視鏡施行し事前の内視鏡的止血術時に打ち込んであったクリップを目印として責任憩室を同定した(Fig. 4A).部位は盲腸の内側,腹側であった.腸管壁に沿って直動脈からの流入血管を処理し(Fig. 5A)内視鏡でガイドしながら腹腔鏡下に全層で2針牽引糸をかけ(Fig. 4B, 4C, 5B),責任憩室を挙上した.クリップおよび,近傍に存在するバウヒン弁や虫垂開口部を挟み込まないよう内視鏡で確認し(Fig. 4D)自動縫合機を用いて局所切除術施行し(Fig. 5C, D),バッグにて回収した.手術時間は1時間15分,出血は少量であった.

The patient was placed in a supine position. Four trocars were introduced into the abdominal cavity. A 12-mm trocar was placed at the navel for the laparoscope. A 5-mm trocar was placed in the left lower quadrant using the left hand of the operator. A 12-mm trocar was placed in the left upper quadrant with the right hand of the operator. A 5-mm trocar was placed in the right upper quadrant for the assistant.
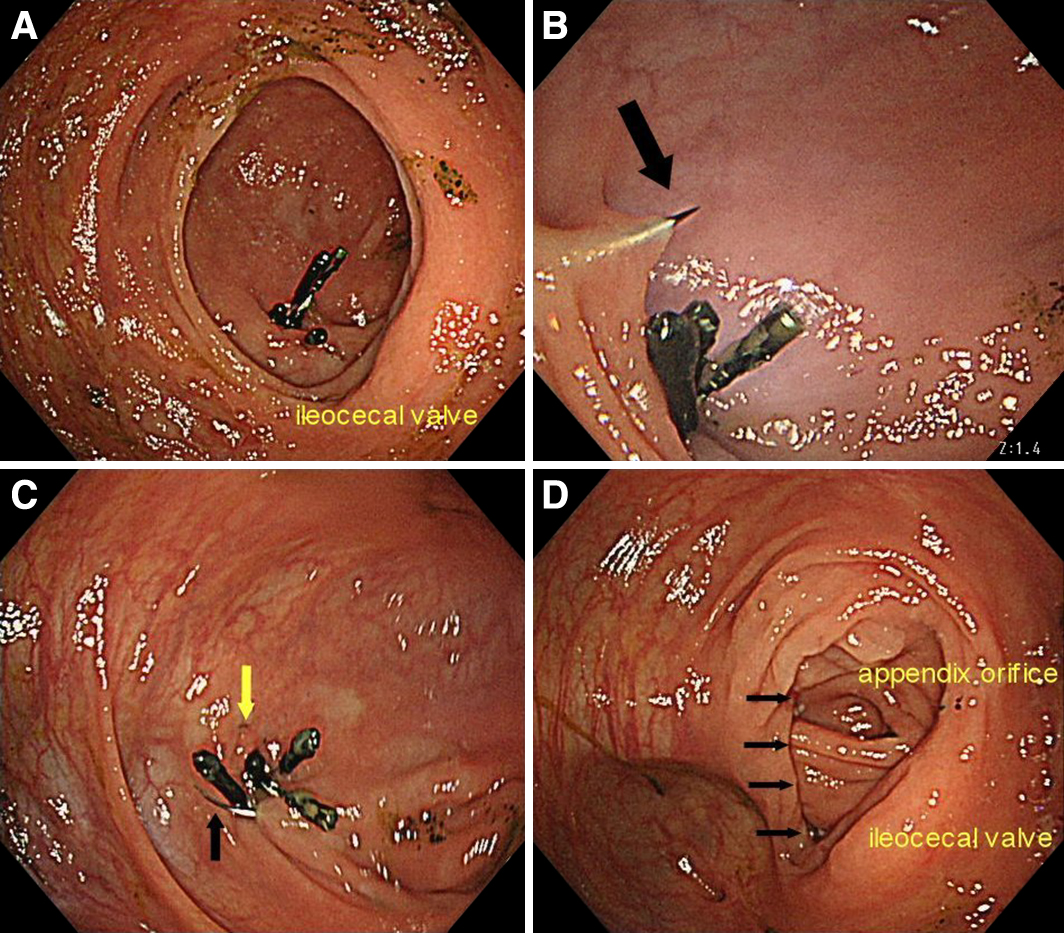
A: Intraoperative colonoscopy shows the culprit diverticulum with several hemostatic clips at the ventral median side of the cecum. B: The diverticulum was sutured laparoscopically under the observation of colonoscopy (arrow: needle). C: The diverticulum was sutured laparoscopically under the observation of colonoscopy (yellow arrow: first sutured string, black arrow: second sutured needle). D: Colonoscopy shows the local resection line (arrows). Ileocecal valve and appendix orifice were preserved.
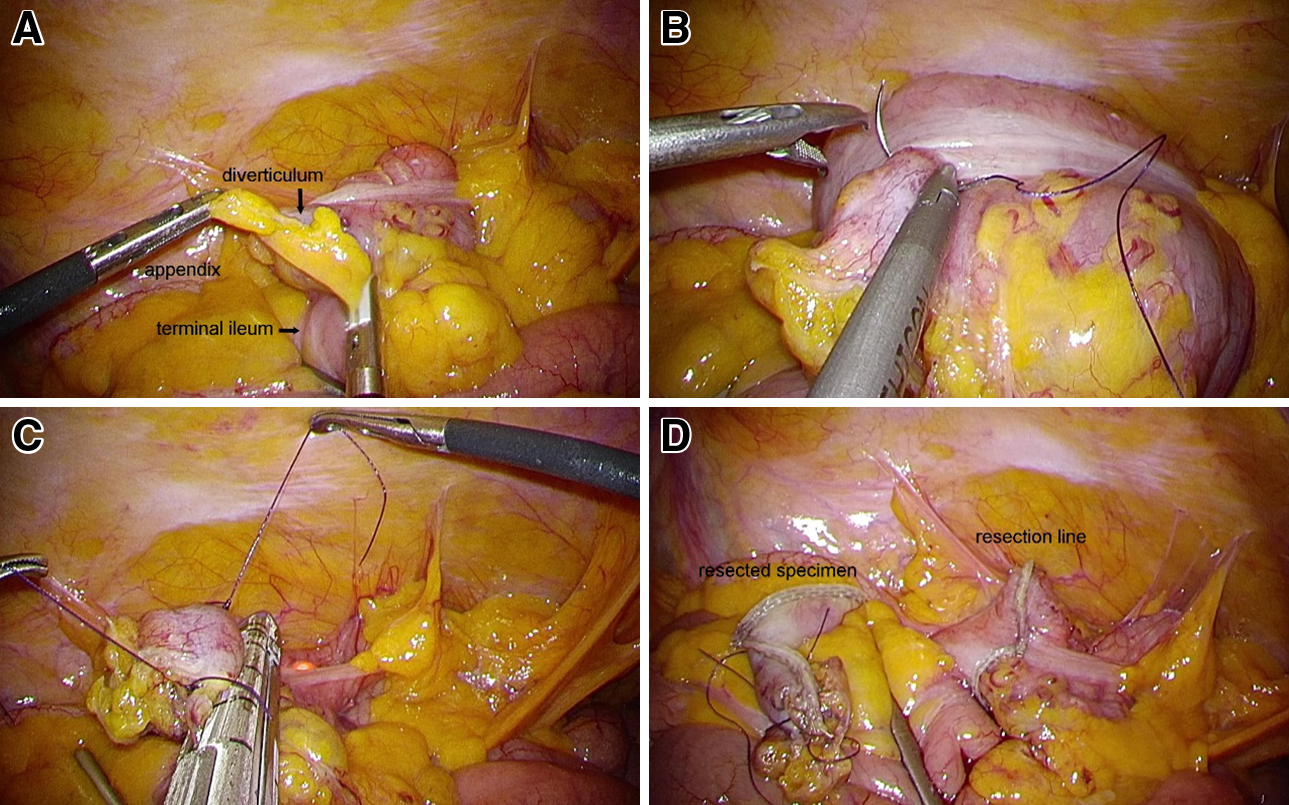
A: Straight arteries around the diverticulum were dissected by vessel sealing system. B: The diverticulum was sutured laparoscopically under the observation of colonoscopy. C: The diverticulum was resected by endoscopic linear stapler while the sutured strings were pulled up by grasping forceps. D: Resection line and resected specimen.
肉眼所見:5 cm大に局所切除された標本で中央に止血クリップを打ち込まれた憩室を認めた(Fig. 6A).

A: Macroscopic findings. The resected specimen was 5 cm in size with several hemostatic clips at the diverticulum. B: Histopathological findings. Inflammatory cells partially infiltrated from the opening to the bottom of the diverticulum. No atypical cells or malignant findings were seen.
病理組織学的検査所見:憩室の開口部から底部の一部に炎症性細胞浸潤を認めたが異型,悪性所見は認めなかった(Fig. 6B).
術後経過:術後2日目から経口摂取を開始し,経過良好にて術後5日目に退院となった.術後1年現在,経過観察中である.
本邦におけるコホート研究では,大腸憩室の累積出血率は0.2%/年,2%/5年,10%/10年である4).出血危険因子は高血圧,虚血性心疾患,アスピリン,NSAIDS,肥満などがある1)2)5).ほかに,糖尿病6)7),降圧薬8),右側結腸と左側結腸の双方に多発する憩室4)も指摘されており,自験例は肥満,高血圧,糖尿病,降圧薬,右側結腸と左側結腸の双方に多発する憩室に該当し出血の高危険群であった.
大腸憩室出血に対する止血法としては内視鏡治療や血管内治療が主流である1).ほかにバリウム充填法などもあるがエビデンスに乏しく1),選択される頻度も少ない9).内視鏡治療は一般的に行われておりアンケート調査でも止血法の第一選択として86.4%を占めている9).活動性出血の止血,再出血の予防,輸血と外科手術の回避に有用であるが,1次止血不能な場合や再出血を繰り返す場合がある10).血管内治療は止血法の第二選択として有効であり止血効果が高いが,虚血による潰瘍,狭窄,腹膜炎,壊死などの合併症の頻度が高く再出血も認められる11)12).最近では,デバイスや透視装置,術者の経験の蓄積により血管内治療の成績が向上しているとの報告もあるが12),技術的・人員的な観点から常時施行できる体制を整えている施設は限られると思われる.
これらが不成功であった重症例に対して大腸憩室症(憩室出血・憩室炎)ガイドラインでは大腸切除術が推奨されている1).American College of Gastroenterology(以下,ACGと略記)の急性下部消化管出血に対するガイドラインでは手術は他の止血法が無効の場合にのみ考慮するとされている13).初回の止血不成功により緊急手術に至る割合は0~30.4%14)15)とばらつきがあり,本邦のみのデータでは2.2~11%14)16)17)と海外報告例よりは低いが無視できない数値である.また,大腸憩室出血はその80%以上で自然止血が得られるものの,しばしば再出血10)し,初回の止血が成功しても残存憩室からの再出血率が3.8%/年,6.9%/5年,9.8%/10年認められ18),別の報告では,再出血が47%あり,そのうち97%が止血困難にて手術となっており15),再出血に対して十分な留意を要する.
術式については,大腸憩室症(憩室出血・憩室炎)ガイドラインでは,大腸憩室出血に対する結腸切除術の主な合併症は縫合不全,術後出血,術後感染,腸閉塞,肺梗塞,肺炎があり,緊急大腸亜全摘術の死亡率は27%と高率であり,QOLの観点から大腸亜全摘術を回避するために術前に出血部位を同定し結腸部分切除術を施行することが推奨されている1).ACGの急性下部消化管出血に対するガイドラインでも併存症のリスクを勘案しつつ確実な止血のために術前に出血源を可能なかぎり同定するべきとされている13).
このように大腸亜全摘術が過大侵襲であることから結腸部分切除が一般に施行されているが,この際に右側結腸と左側結腸にわたり多発している憩室が切除範囲に含まれず残存する症例は珍しくない.つまり,高齢化や抗血栓薬内服などの危険因子の存在下で残存憩室から,さらなる出血を来しうる症例が存在すると想定される.当院においても,大腸憩室出血に対する開腹腸切除術の既往のある症例で残存憩室から異時性に出血を来し内視鏡的治療,血管内治療,バリウム充填法などに抵抗性であったため術後癒着のある状況下で再度の開腹腸切除術を施行せざるを得なかった症例を経験している.この教訓から良性疾患である大腸憩室出血に対する治療として低侵襲で再出血に対応できるように術式を工夫する余地があると考えていた.腸切除術を施行したにもかかわらず憩室が残存してしまうのであれば敢えて腸切除量を最小範囲にとどめ,腸管温存による侵襲軽減を図ることが本法のコンセプトである.
本法の適応として以下の4点を満たせば実施可能である.①術前の内視鏡検査にて出血責任憩室が特定されている.②責任憩室にクリップマーキングがなされている.(止血クリップがマーキングクリップを兼ねる.)③術中内視鏡で視野が得られる程度に出血量がコントロールされている.(完全に止血されていなくともよい.)④急性期の憩室炎がない.大腸憩室は腫瘍性病変ではないためサージカルマージンを確保する必要はなく責任憩室に打ち込まれたクリップを切除できれば十分である.この際にクリップを縫合器で挟み込まないよう腹腔鏡・内視鏡観察下で細心の注意を払う必要がある.自験例では内腔に突出していたクリップが牽引糸を縫合することにより切除側の腸管壁に包み込まれ露出部の減少が得られたため切除は容易であった.憩室出血に憩室炎を伴うことも経験されるが,腸管に活動性の炎症性変化が生じている場合には局所切除は不能であり,炎症のある部位を十分な範囲で切除し吻合あるいは人工肛門を造設する術式が妥当と考える.炎症の急性期を過ぎていれば腸管壁が炎症性に固くなっていても自動縫合機の先端で挟み込み打針できる程度ならば許容範囲であろう.近傍に憩室が多発し腸管壁が脆弱で自動縫合が不十分と思われる場合には鏡視下縫合結紮を追加すればよい.縫合結紮を施行しても縫合部が不完全のままであれば本法の実施は困難で適応外と思われる.また,術前CTにて責任憩室が腹腔鏡操作の容易な腹側に位置していることがあらかじめ確認されていたが,たとえ病変部位が背側や腸間膜側であっても腸管の剥離授動や腸間膜処理操作を加えることにより施行可能と考える.
本法の長所は腸管を温存する低侵襲性である.これにより期待されることは,出血を繰り返しているが保存的治療を継続するか手術適応とするか迷う症例で手術を選択する根拠となる可能性,高齢や全身状態(PS不良,ASA分類不良)のリスクがある症例を安全に手術しうる可能性,などが考えられる.短所は腹腔鏡と内視鏡の2チームを要し,鏡視下縫合結紮や術中内視鏡挿入の技術を要するため煩雑な手技となりうることである.加えて,止血クリップの脱落などにより責任憩室の正確な局在を特定不能の場合には局所切除術ではなく右半結腸切除術,S状結腸切除術や大腸亜全摘術などの定型的な腸切除術を施行せざるを得ない.また,全身状態や循環動態が不安定な場合や,腹腔鏡・内視鏡チームの対応が困難な場合には低侵襲性にこだわらず救命を第一目標として躊躇なく開腹し腸切除術を施行すべきである.
医学中央雑誌(1964年~2018年)およびPubMed(1950年~2018年)で「大腸憩室出血」,「手術」,「colonic diverticular hemorrhage」,「surgery」をキーワードして検索したところ(会議録除く),術中内視鏡を併用し開腹下に全層縫合止血した症例19)が1例報告されているが,内視鏡・腹腔鏡下に局所切除術を行った報告は本症例が初めてであった.腸切除を回避する観点からは既報告例19)のような単純縫合止血術が最善と考えるが,実際には自験例のように止血クリップが複数打ち込まれており責任憩室の縫合閉鎖が困難である場合も多いと思われる.自験例では次善の策として最小範囲の局所切除術を選択し,開腹手術ではなく,低侵襲で癒着の少ない腹腔鏡手術で行った.
一方,本症例のように盲腸,上行結腸,S状結腸に出血既往のある憩室が存在するのであれば大腸亜全摘術を施行してしまえば以後の再出血リスク自体が消滅するという考え方もできると思われる.しかし,本法のような局所切除術後に再出血しても,保存的治療で止血可能な程度で治まれば低侵襲性の長所が上回り許容範囲と考えている.たとえ,止血不能で再度手術となっても本法を繰り返すことにより腸管の大量切除を回避できる可能性が期待される.本症例はPS1と比較的元気であったが,高齢であることとASA分類class 3に該当したことから相応の手術リスクがあると考えられため,局所切除術を選択し術後経過も良好であった.ただし,これは新しいコンセプトであるため,腸管温存し憩室を残存させることによる以後の再出血リスクや,再出血が内科的治療で止血可能なのか,それとも再度の手術を要するのか,本法を繰り返し適用できるのか,QOLの長期経過に差があるのか,などについて現時点ではどちらの術式が優れているかを決定できる根拠に乏しく,今後の症例集積により検討すべき課題である.
本論文の要旨は,第73回日本大腸肛門病学会学術集会(2018年,東京)にて発表した.
利益相反:なし