2021 年 16 巻 3 号 p. 247-251
2021 年 16 巻 3 号 p. 247-251
Pancoast腫瘍は比較的稀な疾患であるが,腫瘍が神経叢を侵すためしばしば強い痛みを伴いその疼痛コントロールに苦慮する.またPancoast腫瘍では放射線治療ががんそのものの治療としてだけでなく除痛目的としても選択されることが多い.Pancoast腫瘍の放射線治療は頭部固定具を用いて治療体位の再現性がよいことを確認してから治療を行う.このため安静保持の必要があるが,その強い痛みで安静保持ができない場合は治療困難となる.今回Pancoast腫瘍による強い上肢痛があり,安静仰臥位を保つことが困難であった患者に対して持続頸部硬膜外ブロックで疼痛コントロールを行い,放射線治療を完遂できた症例を経験した.硬膜外カテーテル留置による感染や出血のリスクとの兼ね合いはあるが,本疾患で疼痛コントロールに苦慮する場合は持続頸部硬膜外ブロックの併用が提案される.
Pancoast腫瘍は肺尖部に発症した肺がんが隣接する肋骨や椎体,腕神経叢や星状神経節を破壊,浸潤することで肩,上肢,胸部の痛みやしびれ,Horner症候群を伴うものと定義されている1).Pancoast腫瘍は非小細胞肺がんの5%以下と稀な疾患であるが2,3),神経叢を侵すという腫瘍の特性上しばしば強い痛みを伴い,その疼痛コントロールに苦慮する.Pancoast腫瘍は呼吸器症状よりも先に疼痛を生じやすいことから,整形外科疾患として通院が開始され,診断までに5〜10カ月かかる場合が少なくない4).そのため初期症状として上肢痛を訴えるPancoast腫瘍は原疾患がかなり進行した状態で治療が開始されることが多く,疼痛の緩和はPancoast腫瘍の最重要課題となる5).またPancoast腫瘍では放射線治療によって75%の患者で痛みが軽減したという報告6)もあり,放射線治療ががんそのものの治療のみならず痛みの軽減にも寄与することがうかがえる.しかし放射線治療は治療台上で数分間体位を保持する必要があり,その間,痛みのために体位を保つことができない患者に対しては何らかの対策が必要になる.多くの場合,鎮痛薬のレスキュー使用で対処することが多いが7),それでも疼痛コントロール不良の場合も少なくなく,治療未完遂で終わる例も存在する.過去の放射線治療中の疼痛コントロールに関しての報告では骨転移による痛み8)や,悪性腸腰筋症候群による痛み9,10)に対して硬膜外ブロックを施行した例があるが,Pancoast腫瘍での放射線治療の際の疼痛コントロールに関しての報告はない.
Pancoast腫瘍の痛みの性質や強さゆえに非常に苦慮したが,今回われわれはPancoast腫瘍による肩から上肢の強い痛みで体位保持困難であった患者に対して持続頸部硬膜外ブロックと,さらにカテーテルからの薬液ボーラス注入を併用することで放射線治療を完遂できた症例を経験したので報告する.報告においては患者の同意を得て日本外科学会「症例報告を含む医学論文および学会研究会発表における患者プライバシー保護に関する指針」に従い,十分な倫理的配慮を行った.
【症 例】48歳男性,171 cm,72 kg.Pancoast腫瘍cT4(縦隔浸潤)N1M1b(副腎転移)stage IVA
【主 訴】左肩〜上肢のしびれと痛み
【既往歴】特記事項なし
【喫煙歴】喫煙20本/日×33年
【吸入歴】石綿暴露あり(職業:建築業)
【現病歴】2020年8月中旬より左上肢のしびれと痛みを自覚.9月整形外科を受診し頸椎症と診断されプレガバリン,デュロキセチン,トラマドール等を処方されたが改善せず,11/4 CT(図1)にて左肺尖部腫瘍,左肺門部・縦隔リンパ節腫大,右副腎腫大を認め,11/9肺がん疑いで当院呼吸器内科を紹介受診した.11/10鎖骨下から経皮生検を施行され(のちに扁平上皮がんと診断),同日疼痛コントロール目的で緩和ケア内科に紹介受診となった.
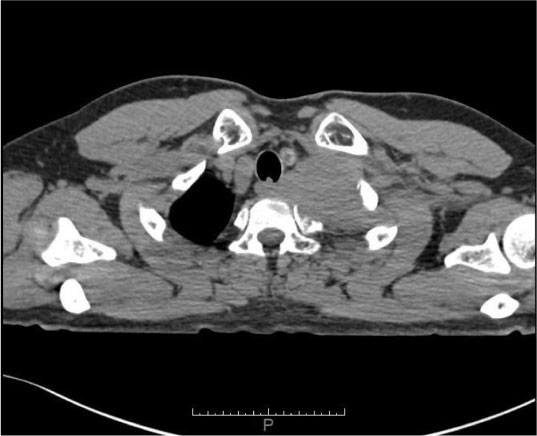
肋骨や鎖骨下動脈に浸潤する左肺尖部腫瘍を認める.
【介入時現症】左肩から左上腕・左肩甲骨周辺(C5, 6領域)にかけてのとくに強い痛み(Numerical Rating Scale: NRS 10/10)と左肩から左腕全体(C5〜Th1領域)のアロディニアを認めた.
【介入後経過】介入初日からオキシコドン徐放剤10 mg/日(レスキュー:オキシコドン速放剤2.5 mg),ジクロフェナクナトリウム徐放カプセル37.5 mg 2カプセル/日,プレガバリン150 mg/日を開始.オキシコドン徐放剤はレスキュー量を考慮しながら増量し,またメサドン錠を5 mg/日から開始し増量していった.痛みが強いため原発巣への疼痛緩和目的の放射線治療(39 Gy/13分割)をPD-1モノクロナール抗体を含めた薬物療法よりも先に行う方針となった(図2).39 Gy/13分割としたのは放射線治療の期間が長期とならないよう,かつ治療効果が期待でき,有害事象も許容範囲となることを目標にしたためである.日中の痛みはNRS 4程度であったが,治療時に体位の再現性を保つために頭部固定具(図3)を作成した際に仰臥位で左肩から左肩甲骨にNRS 10/10の強い痛みが生じ,レスキューを計20 mg使用(この時オキシコドン徐放剤80 mg/日,メサドン錠15 mg/日)したところ嘔気が出現した.嘔気のためオキシコドンの増量は行えず,治療時のレスキューをフェンタニル舌下錠に変更することにした.初回の放射線治療は治療前にフェンタニル舌下錠100 μg,2回目は200 μgと増量したが,痛みはNRS 10/10で嘔気と内服時の不快感を訴えた.内服時の不快感はオピオイドの急な血中濃度の上昇によるものであり,オピオイドの静脈注射でも同様の副作用が出現すると考えた.よって局所的な鎮痛手段として持続神経ブロックを考慮した.腕神経叢ブロックは腫瘍が鎖骨上まで進展していたためブロック位置(斜角筋間)と穿刺部位が非常に近く,腫瘍を穿刺してしまうリスクを考え選択せず,持続硬膜外麻酔を選択し,4回目の治療前に実施した(図4).硬膜外カテーテルをC6/C7頸椎間から挿入しテストドーズ(1%メピバカイン4 ml)を注入したところ仰臥位は可能,NRS 2/10になり直ちに4回目の照射を行った.テストドーズでは上肢の運動障害を生じたため自己調節硬膜外鎮痛法(PCEA)で0.2%ロピバカイン2 ml/hr持続投与,ボーラス投与量3 ml/回,ロックアウトタイム30分とした.しかし5回目の放射線治療直前にPCEAのボーラス注入を行っていないにもかかわらず発汗著明,血圧低下,気分不良を認め,放射線治療を拒否.理由を尋ねると初回の痛みがかなり強く,そのときのことを思い出したことが影響したようであった.

赤塗りつぶし部分が腫瘍部分で赤枠が照射範囲.


同日から放射線治療時以外の痛みも増強(NRS 8/10)し,PCEAのボーラス注入が頻回で疼痛コントロール不良となったため,オキシコドン徐放剤60 mg/日をオキシコドン注射剤50 mg/日に変更した.フレア現象の可能性もありステロイドも考慮したが,感染のリスクが上がるため投与しなかった.不安に対してロラゼパム0.5 mgも追加し,不安増強時はヒドロキシジン注射剤50 mg/回を頓用で使用した.5回目の治療時,患者からテストドーズで使用した局所麻酔薬のボーラス注入の希望があり,治療前に1%メピバカインを硬膜外カテーテルから5 mlボーラス注入したところ,NRS 2/10となり治療を受けることができた.しかし同日38度台の発熱があり翌日カテーテル刺入部の発赤を認め,カテーテル感染が疑われた.このため6回目の治療前に1椎間尾側(C7/Th1)から硬膜外カテーテルを入れ替え,PCEAの持続投与と放射線治療時の1%カルボカイン5 mlのボーラス注入を継続した.このときのオキシコドン注射剤は100 mg/日,メサドン錠は30 mg/日であった.7〜13回目もPCEAの持続投与と放射線治療時のボーラス注入を行い,13回目の放射線治療終了後にカテーテルを抜去し,持続頸部硬膜外ブロックは終了とした.このときのメサドン錠は45 mg/日で,オキシコドン注射剤100 mg/日をオキシコドン徐放剤160 mg/日に変更し,レスキューはオキシコドン速放剤20 mg/回とした.放射線治療終了後11日目よりPD-1モノクロナール抗体を含めた薬物療法を開始,2コース終了時点で原発巣は1/2以下の大きさに縮小した.オキシコドン系は漸減中止し,最終的にはメサドン錠45 mg/日のみで除痛効果は得られている.
本症例は放射線治療に必要不可欠な安静仰臥位の保持が内服薬と静注薬では困難であり,神経ブロックを行うことによって可能となった1症例である.
KramesらはWHOがん疼痛治療ガイドラインに掲載されている薬物療法だけでは取れない痛みに対しては,神経ブロックなどの治療法を適応すべきであると提唱している5).硬膜外ブロックは,麻酔・ペインクリニック領域でもっとも広く施行されている麻酔・神経ブロックである.脊髄に近い中枢レベルでの痛覚遮断が可能で,分節性と調節性に優れており11),また体動時痛への鎮痛効果が高いと考えられている12).単回の硬膜外ブロックでは効果持続時間が局所麻酔薬の作用時間で決まるが,カテーテルを留置し局所麻酔薬を持続注入することによって持続的な鎮痛が可能となる.
硬膜外ブロックに使用する局所麻酔薬は,一般的には用量(容量:volume×濃度:concentration)を増やすと神経遮断作用の効力が増し,発現時間を速める.容量が同じであっても濃度の高い薬剤を使用した場合のほうが発現時間の短縮,効力の増強,持続時間の延長が期待できるとされている13).
本症例では,テストドーズで手のしびれの不快感を示したため,PCEAには濃度の薄い局所麻酔薬を使用し,またボーラス注入を行うためPCEAにオピオイドは添加しなかった.しかし疼痛コントロール不良で最終的には放射線治療前に濃度の濃い局所麻酔薬をボーラス注入せざるを得なかった.硬膜外腔に局所麻酔薬ではなくオピオイドを投与すれば運動神経麻痺を起こさずに疼痛管理が可能であるという報告14,15)もあり,ボーラス注入をしない前提でオピオイドの硬膜外投与を行うとよりよい鎮痛を得られたかもしれない.また本症例では条件に合うPCEAポンプを取り寄せる時間的猶予がなく,院内にあるものを使用したため,ボーラス量が3 ml以外の場合は接続部を外してボーラス注入せざるを得なかった.硬膜外ブロックとくにカテーテル留置を伴う持続的硬膜外ブロックは出血と感染のリスクがある.実際本症例はカテーテル感染を疑う刺入部の発赤と発熱を認めたためカテーテルの入れ替えを行った.本来はカテーテルの再挿入にもリスクがあるが,硬膜外麻酔なしでは耐え難い痛みであったためやむを得なかった.また接続部を外すという行為はさらに感染のリスクを上げる.本症例の場合は1回あたりのボーラス量を調整できるPCEAポンプを使用すると感染のリスクを減らせると考える.さらに本症例では短期間,かつ挿入部位が頸部で狭かったため行わなかったが,硬膜外カテーテルの皮下トンネルを作成すると感染リスクが抑えられるとの報告16)もある.また担がん状態で硬膜外カテーテルを挿入することの問題点として,画像上指摘されていない脊柱管内病変が存在し,ブロックの実施で脊髄圧迫症状の出現や悪化の可能性が挙げられる17).本症例では明らかな脊柱管内進展はなかったが,脊柱管内病変がある場合は硬膜外麻酔の効果が分節性に一部欠落するという報告18)もあり,事前の画像診断で脊柱管内病変の確認とチューブ留置期間は必要最低限とすることは重要である.また留置期間は最大13回目の治療日までを想定し,さらに放射線治療の効果出現とともに痛みが軽減することを予想していた.実際13日目に硬膜外カテーテルを抜去した際に痛みの増悪はなかったが,これは放射線治療の効果出現,痛みが増強する態勢を取る必要がなくなったこと,治療が終わったという安心感,などさまざまな要因が重なった結果と考える.
本症例の反省点として,最初に数回疼痛コントロールがうまくいかず,放射線治療は痛くて辛い治療であるという認識を患者に植え付けてしまった可能性がある.通常の方法では痛みが軽減されない場合は,治療計画時より積極的に硬膜外ブロックを併用することを検討してよいと考える.
今回われわれはPancoast腫瘍による肩から上肢の強い痛みで安静仰臥位を保てなかった患者に対して,持続頸部硬膜外ブロックで疼痛管理を行うことによって放射線治療を完遂できた症例を経験した.疼痛コントロールに苦慮するPancoast腫瘍の患者には早い段階から頸部硬膜外ブロックを考慮することが必要と考える.
すべての著者の申告すべき利益相反なし
田中は研究の構想,研究データの収集,分析,原稿の起草に貢献;野本は研究の構想,原稿の起草に貢献;土田は研究データの解釈,原稿の重要な知的内容に関わる批判的な推敲に貢献した.すべての著者は投稿論文ならびに出版原稿の最終承認,および研究の説明責任に同意した.