緩和ケアとは命を脅かす疾患において行われるとWHOでは定義している.日本でも非がんの緩和ケアへの取り組みが始まっている.呼吸器疾患において,特に在宅緩和ケアにおけるACPは重要である.患者・家族の思いを十分に傾聴することで呼吸苦など身体的苦痛だけでなく,心的・社会的不安や精神的苦痛,スピリチュアルな苦痛をトータルペイン(全人的苦痛)として地域緩和ケア(多職種)で受け止め,病状とともに変化する患者・家族の意向に沿って柔軟に方針を変更することで,在宅で家族とともに楽しく過ごせる時間を実現できると考える.地域緩和ケアに携わる我々は繰り返し多職種でACPを行うことを忘れてはならない.
在宅緩和ケアを考えるには在宅医療と施設医療の違いを明確にしたうえで,地域緩和ケアとして包括的に考えていくことが大切である.近年注目されているACP(アドバンス・ケア・プランニング)はがんの終末期に限らず,あらゆる疾患や人生の終末期に適用されるものである.在宅緩和ケアについて当院での事例を提示して解説する.
在宅医療は,一言でいえば「自宅で家族と楽しく過ごすことを支える医療である」と言える.在宅医療と施設医療の違いは,図1に示すように施設医療では,疾患や症状を治す医療キュア(Cure)が中心であり,医療者がホスト(Host)として対応し,患者家族はゲスト(Guest)となる.施設医療では院内での医療連携(医師,看護師,薬剤師,理学療法士など院内でのチーム医療)による患者の診療が中心で,いわゆる患者の病気を診る医療が中心となる.それに対して在宅医療は望む生活を支えるケア(Care)が中心で,患者・家族がホストになり訪問する医療者はゲストとなる(立場の逆転).在宅では患者ケア以上に家族ケアが重要になる.在宅医療では院内スタッフによるチームでの医療連携ではなく,地域での多職種による医療連携が重要であり必要不可欠となる.在宅医療とはつまり「患者の生活を診る医療」と言える.

病院医療と在宅医療
地域での緩和ケアを考えるときには人の一生と医療必要度を考えることが大切である.人の一生は図2,3のようになる.人は誕生してから必ず死を迎えるのである.そして人生の半ばから生活習慣病(がん含む)によりADL低下が徐々に進み,それに伴い受ける医療もそれまでの治す医療から生活を支える医療へと変化する.そして死が予期できる時点が来る.それが人生の最終段階に入ったことになり,最期は在宅を含む地域で暮らすことを考えるようになるのである.それが,人の一生の有りたい姿であると考える.
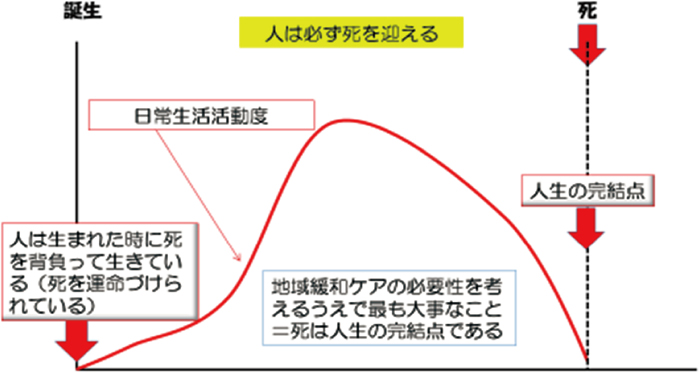
人の一生
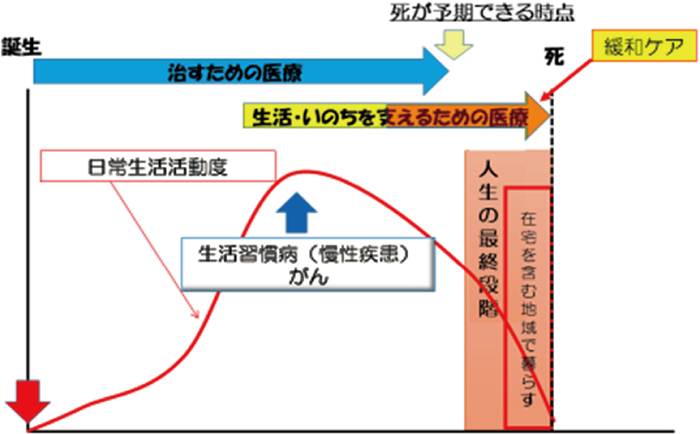
人の一生のありたい姿
緩和ケアの定義は「緩和ケアとは,生命を脅かす疾患による問題に直面している患者とその家族に対して,病気の早期より,痛み,身体的問題,心理社会的問題,霊的問題に関してきちんとした評価を行い,それが障害とならないように予防したり対処したりすることで,QOL(生活の質・人生の質)を改善するためのアプローチである.」であり,その最終目標は,①人生の最終段階における辛い状況(本人にとって,家族にとって)を可能な限り改善すること,②その人らしい人生や生活を可能な限り最期まで継続できるよう支援すること(QOLの維持向上),③人間としての尊厳を最期まで大切にすること(人権の尊重)になる.
地域緩和では緩和ケアの最終目標を達成するための緩和ケア提供体制を,①地域で生活する人の視点に立って提供する,②地域全体を視野において構築する,③地域全体(地域の医療介護従事者および地域ボランティア等の連携)で提供することになり,在宅医療学会(現在宅連合学会)の地域緩和ケア普及プロジェクトチームで策定した地域緩和ケアの定義案は,「生命を脅かす疾患及び生命予後の限られた疾患や状態にある人(小児から高齢者まで),及びその家族に対し,病気の全経過において提供されるケアである.その特徴としては,生活の場としての地域を視野におき生活する人の視点に立ち,地域の医療者介護者及び地域住民によって提供される全人的ケア(身体的問題,精神的問題,心理社会的問題,スピリチュアルな問題に対するケア,死別・悲嘆に対するケア)である.ケアの目標は,その人と家族の生活の質,人生の質を改善・維持することである.」となる.
また疾患によってその終末期の軌道(図4)が異なることを念頭に,我々医療者は患者,家族と接し対応しなければならない.
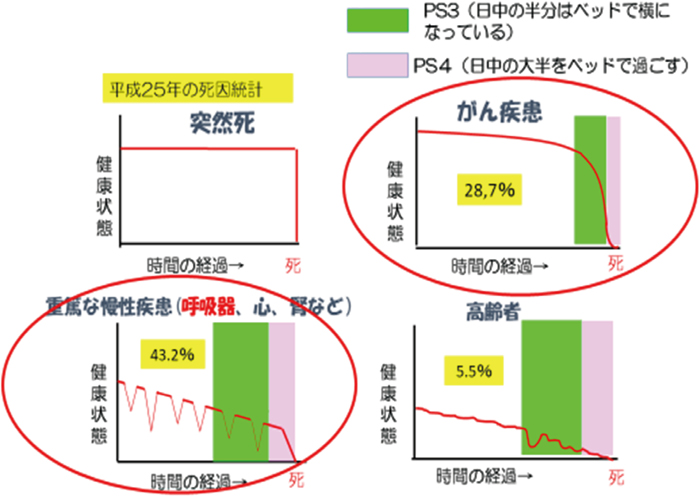
死にゆく過程の軌跡(dying trajectory)
そして地域緩和ケアにおける実践は,①身体的機能を適正にする,②(在宅)環境を整える,③情緒的・心理的サポートを提供する,④ソーシャルサポート(社会的サポート)により社会的機能を高める,⑤スピリチュアルサポートを提供する,⑥症状の予防・マネジメントを行う,⑦意思決定支援・アドバンストケアプランニング(ACP)となる.地域緩和ケアでは施設での緩和ケアに比べ上記②,④,⑦により重点が置かれる.
ACPとは,万が一のときに備えて,自らが望む「人生の最終段階における医療・ケアの方針」について,前もって自分自身で考え,家族や友人などの信頼する人たちや,医療・ケアチーム(医療・介護従事者)と繰り返し話し合い,共有しておく取り組みのことで,アドバンス・ケア・プランニング(ACP: Advance Care Planning)という英語の頭文字からとったものである.
ACPは,将来の意思決定能力低下に備えて,今後の治療・療養について患者・家族とあらかじめ話し合うプロセスであり,その内容は,現在の気がかり,患者の価値観や目標,現在の病状や今後の見通し,治療や療養に関する選択肢などがあり,その特徴は①家族も含めた話し合い,②事前指示(アドバンスディレクティブAdvance Directive: AD)の内容を含む,③自分ひとりではできない,ことである.図5に示すように,ADは,リビングウィルや蘇生処置の希望の有無(DNAR: Do Not Attempt Resuscitate)を包括するものであり,また図6に示すように健常な状態時からACPはされるべきであり,病悩期に入ったらAD(代理意思決定者の決定を含む)を終末期にはリビングウィルの作成やDNARを決定していく.
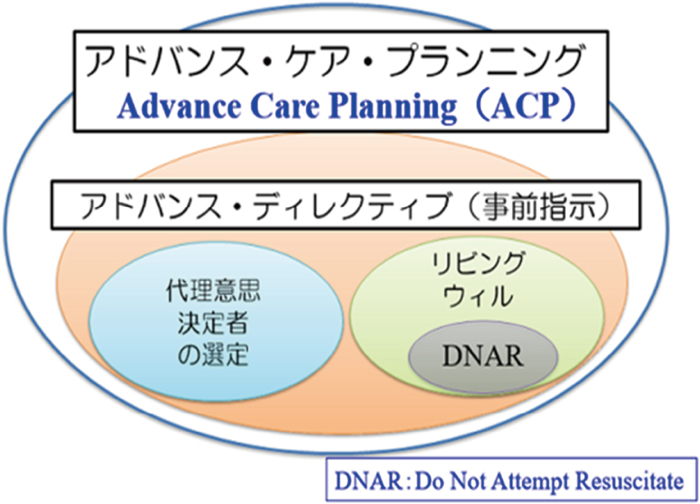
意思決定に関する枠組み
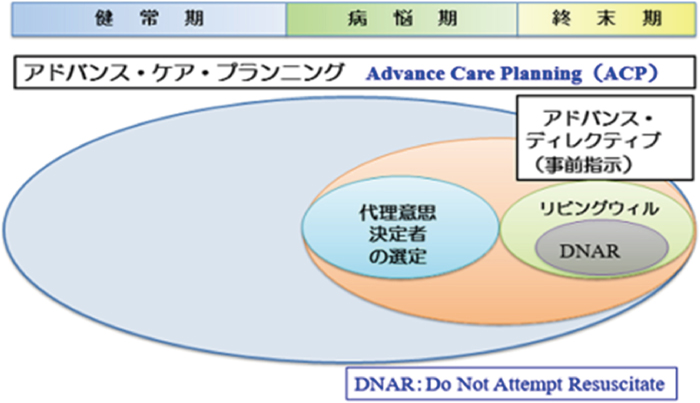
意思決定に関する枠組みの実施時期
ADは事前の意思表示のことで,「将来判断能力を失った際に自身に施される医療行為に対する意向を表明する事」で,それには「判断能力を失った際に自らに代わり判断をおこなう代理意思決定者の表明」も含まれる.そしてADの内容を文書化したものがリビングウィルとなる.つまりADとは自分の臨死期の対応と死後の対応について事前に他者に対し書面か口頭で伝えておくことである.わが国においては法的能力を持った文書は未だ存在しない.ADの内容はDNAR,今後の医療行為に関すること(人工呼吸器・人工透析・人工栄養・輸血など),代理意思決定者は誰かなどが含まれる.ADの特徴はACPと異なり自分一人ですることができることである.
ACPの目標は重篤な疾患ならびに慢性の疾患において,患者の意思や目標,選好などを実際に受ける医療に反映させることにある.ACPは健康状態や患者の生活状況が変わるごとに繰り返し行われることが望ましく, ACPによる話し合いの内容は記録に残し共有され,記録された内容は必要となったときにすぐに参照できるように保存され,必要に応じて更新されるべきものとなることが大切である.
ACPで我々は以下の6項目について聞き取るようにしているのでご参考までに載せておく.
1)病状が進んだ場合どんなことが一番大切か? 本人の価値観を知っておく
2)今後の病状に関して一番怖くて心配なことは何か?
3)今後の病状について考えるとき最も力づけてくれるものは何か?
4)あなたのこれからの人生にとって大切で,生きていく上で欠かせないと思われることは何か? つまりこれができなくなったら生きていくことなんか考えられないということは何かということ(例えば,食事すること,会話すること など)
5)病状が進んだ場合,余命を延ばすためにどの程度の治療ならば,たとえ苦しくてもやっていきたいか?(延命治療の可否)
6)家族はあなたの希望や大切にしたいことをどの程度知っているか?
【事例検討】
症例:60歳代,男性
診断:特発性肺線維症(IPF),心不全
現病歴:30年以上前より健診で間質性肺炎を指摘されていたが放置
H2●年~呼吸苦が強くなり家に引きこもり状態となる
H2●年 呼吸困難増悪し大学病院紹介受診.IPF増悪と心不全の診断で入院加療.
オキシマイザー 4 Lで在宅酸素療法導入となり退院となるも,労作時呼吸困難強く通院困難のため訪問診療による在宅医療目的で当院紹介となる.本人は人工呼吸器装着は希望せず.
初診時のACP:
・本人の思い
1)苦しくなく過ごしたい:酸素療法のみでは呼吸困難に対する緩和ケアが不十分と判断しモルヒネ導入を提案した
2)妻にあまり迷惑をかけたくないが,苦痛が取れなければ入院でもよいので楽にしてほしい.「楽にしてほしい」という事についてさらに傾聴すると「早く死なせてほしい」という事であった.
3)呼吸苦がなく動ければ,風呂も入りたいし外出もしたい
・家族の思い
1)苦しいのをとってあげてほしい,見ているのも辛い
2)自宅で看てあげたいが,苦しいのでは入院のほうが良いのではと考えてしまう
3)病気が治らないのはわかっているので,入院しても苦しいのが取れなければ,本人の希望通り早く楽にしてあげたいと考えてしまう
「楽にしてあげたい」とは?⇒早く天国に行かせてあげた方が,本人が苦しまなくて良いと考えてしまう・・・
経過:モルヒネ塩酸塩2.5 mg/回の頓用使用から開始した.服用開始時のSpO2は81%,初めての服用まではためらいがあったが,一度服用し呼吸苦が改善すると服用回数が頻回となった.その後モルヒネ塩酸塩2.5 mg/回を1日6~10回服用していたため用量を10 mg/回⇒20 mg⇒40 mgへと徐々に増量し「動かなければ苦しくない」までコントロールすることができた.
モルヒネ服用時の指導内容:①動く前にモルヒネ服薬を,②1時間たっても苦しいのが変わらなければもう1回服薬を,③苦しいのを我慢しない,④苦しくなりそう・・・で服薬を,⑤便通コントロールに十分注意,⑥急変の可能性は高い(死前教育,事前指示,DNAR確認) など
モルヒネを使用して約5カ月後には食事も普通に摂れるようになり,入浴や家族との外出・外食もできるようになっていた.
10/●;昼食前にモルヒネを服用し妻の作った好物のチャーハンを普通に食べたが,食後呼吸苦が増強したため再度モルヒネを服用し寝室で休まれる.約10分程して妻が見に行った際,呼びかけに対する反応が鈍く呼吸も浅かったためクリニックへ緊急連絡が入る.訪問した時には血圧低下,SpO2測定不能,意識レベルIII-300でありご家族に状況を説明したその直後,ご家族の見守る中で苦しむことなく安らかに旅立たれる.
考察:本症例では訪問初回からACPに取り組み,訪問のたびに本人・家族の思いを傾聴した.はじめは「苦しいし妻に迷惑かけるから死にたい」,家族からも「苦しいのは可哀想なので安楽死はできないか」といった声が聞かれ,緩和ケアが不十分であることが浮き彫りとなった.そこでオピオイドについて説明しモルヒネ導入を提案した.モルヒネ服用により苦痛が緩和され,ACPでは「風呂に入りたい,外出したい,外食したい」など死にたいという後ろ向きの発言から前向きの発言が聞かれるようになり笑顔も見られた.ADとしては代理意思決定者に関して初回のACPで本人は妻を指名し,妻も了承されたためその旨をカルテに記載した.DNARについては初回ACPの時点で表明されたが,その後も気持ちの変化がないかACPを繰り返しその都度確認した.ACPを繰り返し緩和ケアに専念したことで,最期まで苦しむことなく大好きな妻のチャーハンを食し妻に見守られ旅立つことができた.本症例のように本人・家族の気持ちは常に変化すると考えるべきであり,ACPは何度も繰り返し行いその都度その記録を残しておく必要である.
在宅緩和ケアにおけるACPは患者・家族の思いを十分に傾聴することで現状の不安や苦痛を多職種で受け止めることが重要である.病状とともに変化する患者・家族の意向に沿って柔軟に方針を変更することで,在宅で家族とともに楽しく過ごせる時間を実現できると考える.緩和ケアに携わる我々は繰り返しACPを行うことを忘れてはならない.
吉澤明孝;講演料(第一三共)