2023 年 31 巻 3 号 p. 352-358
2023 年 31 巻 3 号 p. 352-358
【背景と目的】呼吸器疾患患者の吸入療法は,正しい使用方法で吸入出来ていない患者が多い.今回,当院外来のリハビリテーション(以下,リハビリ)通院患者の吸入操作状況について調査を行った.
【対象と方法】当院外来リハビリに通院し,吸入薬を使用している17名を対象とした.対象者に保険薬局での吸入指導方法の確認と吸入方法の評価を行った.吸入評価は,①薬の準備,②息吐き,③吸入,④息止め,⑤うがいの5項目とした.
【結果】保険薬局では紙面を用いた説明がほとんどで,実際に吸入動作確認をされた患者はいなかった.吸入エラー率は,①29.4%,②52.9%,③35.3%,④64.7%,⑤52.9%であった.
【結語】当院の外来リハビリ通院患者は,吸入エラー率が高かった.実際の吸入動作の確認ができていないことが要因の1つと考えられ,リハビリ場面での理学療法士からの介入は,実演での吸入動作確認も行いやすく,吸入サポートが行いやすいと考える.
吸入療法は,呼吸理学療法および運動療法とともに重要な治療手段であり,喘息や慢性閉塞性肺疾患(chronic obstructive pulmonary disease:以下,COPD)の基本治療として位置づけられている1).吸入療法は,病変の主座である気道に直接薬物を作用させることで,経口や経静脈投与薬に比較して,吸入薬はきわめて少量で最大限に薬効を発揮させることができ,全身性副作用を抑制できる2).しかし,デバイスの多様化による誤操作の多さ,慢性疾患であることによる長期的なアドヒアランスの不良が指摘されており3),この2点をいかに是正していけるかが,治療効果を大きく左右することになる.Sanchisらのsystematic reviewによると,1975年から2014年までの吸入手技の到達度に関する諸文献において,手技の各ステップにおける誤操作は40%前後であり,この割合は40年前と現在で有意な差はなかったと報告している4).また,野見山らは,保険薬局内での指導について「方法の統一がなされていない」,「吸入指導に十分な時間がかけられていない」など,必ずしも十分に指導が行われていない状況であったと報告しており5),吸入が適切に行われないのは患者側の問題だけではなく,医師,看護師,薬剤師などの医療従事者が吸入器の操作や吸入手技を誤って理解していることにより生じる可能性も指摘している6,7,8).また,アドヒアランスに関して,吸入薬の自己中断や自己判断で減量を行っている患者が31-47%存在する9,10)ことや,吸入開始6ヶ月を過ぎると吸入操作が怠慢になる11)などの報告もあり,患者のアドヒアランス向上のためには,医療者側の継続した支援が必要となってくる.
当院では,入院患者で吸入薬を使用している患者には,医師,看護師,薬剤師と連携し,理学療法士も吸入支援に関わっている.しかし,外来通院患者における吸入指導連携は行えておらず,外来リハビリ通院患者では,吸入薬の必要性を理解していない患者や,吸入手技を間違って理解している患者もみられた.そこで今回,当院外来リハビリ患者において,実際吸入動作が適切に行えているかを確認する目的で吸入エラーの調査と,吸入指導方法により吸入エラーの結果が左右するのかを調査し,今後の吸入指導における理学療法士介入の可能性について考察する.
対象は,2019年12月~2021年3月までの間に当院外来リハビリに通院している患者で,吸入薬を使用している17名(平均年齢78.3±7.8歳)とした.対象者は,呼吸器リハビリ以外の目的で当院外来リハビリに通院している患者も含み(呼吸器リハビリ13名,運動器リハビリ3名,脳血管リハビリ1名),全例,身体障害,認知機能の問題により吸入療法を妨げる障害はなかった.除外基準は,本研究の趣旨や内容の理解が困難,あるいは研究参加への同意が得られない者とした.
2. 方法対象者に,対面式のアンケートによる調査と理学療法士による吸入方法の評価を行った.アンケートでは,「保険薬局での吸入指導方法」について調査を行った.項目は,①説明なし,②紙面での説明のみ,③吸入動作の見本を見せてもらった(薬剤師が実演),④吸入動作を確認してくれた(患者が実演)の4項目とした.
理学療法士による吸入方法の評価は,群馬吸入療法研究会の統一指導書12)を参考に吸入エラーを定義し,患者本人の実演での吸入方法を評価した(図1).評価項目は,①薬の準備,②息吐き,③吸入,④息止め,⑤うがいの5項目とした.評価時は通常行っている通りの方法で吸入するように対象者へ伝え,口頭指示は統一して行った.全ての対象者に練習用デモ器を使用し,動作の確認を行い,エラー率を算出した.吸入流速の評価は,各製薬会社より配布されている吸入デモ器によって,音の出力の有無により吸気流速が確認できるものに限定して行った.評価は全例とも同一の理学療法士によって行い,各項目に対して吸入エラーを判断した.対象者の使用デバイスは加圧式定量噴霧式吸入器(pressurized metered dose inhaler:以下,pMDI):7名,ブリーズヘラー®:4名,レスピマット®:3名,エリプタ®:2名,タービュヘイラー®:1名であった.なお,吸入デバイスの選択は対象者ごとに主治医判断にて決定している.

統一指導書(患者用)の例(群馬吸入療法研究会より許可を得て掲載)
デバイスの名称や薬剤ごとの手順の表現を統一しており,複数のデバイスを指導する際も簡便にできる.医療者用には指導に役立つ情報が“ト書き”として加えられている.なお,同研究会の統一指導書はホームページを通じて公開されている(https://www.gunyaku.or.jp/public/kyuunyuu/index.html).
本研究では,対象者に対して研究の目的と方法を十分に説明し,同意を得たうえで実施した.尚,本研究は医療法人社団聖心会阪本病院の倫理審査委員会の承認を得ている(承認番号A-001).
対象疾患は気管支喘息2名,COPD 15名であり,1秒率の中央値66.8%,%1秒量の中央値78.5%であった.なお,呼吸機能検査は,他院にて吸入薬を処方されている症例も含まれており,6名は不明であった.
| 全例 | 気管支喘息 | COPD | ||
|---|---|---|---|---|
| 項目 | n(%) | n(%) | n(%) | |
| n=17 | n=2 | n=15 | ||
| 性別 | 男性 | 11(64.7) | 0(0) | 11(73.3) |
| 女性 | 6(35.3) | 2(100) | 4(26.7) | |
| 年齢 | 40歳~59歳 | 1(5.9) | 1(50.0) | 0(0) |
| 60歳~79歳 | 11(64.7) | 1(50.0) | 10(66.7) | |
| 80歳~ | 5(29.4) | 0(0) | 5(33.3) | |
| 疾患 | 気管支喘息 | 2(11.8) | ||
| COPD | 15(88.2) | |||
| mMRC | Grade 0 | 1(5.9) | 1(50.0) | 0(0) |
| Grade 1 | 1(5.9) | 1(50.0) | 0(0) | |
| Grade 2 | 8(47.1) | 0(0) | 8(53.3) | |
| Grade 3 | 7(41.2) | 0(0) | 7(46.7) | |
| Grade 4 | 0(0) | 0(0) | 0(0) | |
| 肺機能検査* | 1秒率(%) | 66.8(62.4-72.6) | 66.8(62.4-72.6) | |
| %1秒量(%) | 78.5(60.9-88.2) | 78.5(60.9-88.2) | ||
| %肺活量(%) | 67.3(64.5-85.4) | 67.3(64.5-85.4) | ||
| 不明(名) | 2(100) | 4(26.7) | ||
| 吸入薬使用歴 | 0~1ヶ月 | 5(29.4) | 0(0) | 5(33.3) |
| 1~6ヶ月 | 2(11.8) | 0(0) | 2(13.3) | |
| 6~12ヶ月 | 3(17.6) | 0(0) | 3(20.0) | |
| 1年以上 | 7(41.2) | 2(100) | 5(33.3) | |
| 使用デバイス | pMDI | 7(41.2) | 2(100) | 5(33.3) |
| ブリーズヘラー® | 4(23.5) | 0(0) | 4(26.7) | |
| レスピマット® | 3(17.6) | 0(0) | 3(20.0) | |
| エリプタ® | 2(11.8) | 0(0) | 2(13.3) | |
| タービュヘイラー® | 1(5.9) | 0(0) | 1(6.7) | |
| 喘息治療ステップ | ステップ1軽症間欠型 | 2(100) | ||
| ステップ2軽症持続型 | 0(0) | |||
| ステップ3中等症持続型 | 0(0) | |||
| ステップ4重症持続型 | 0(0) | |||
| COPD病期分類 | I期 | 5(33.3) | ||
| II期 | 5(33.3) | |||
| III期 | 1(6.7) | |||
| IV期 | 0(0) | |||
| 不明 | 4(26.7) |
mMRC: modified Medical Research Council dyspnea scale
保険薬局での吸入指導方法は,①説明なしが1名,②紙面での説明のみが14名,③吸入動作の見本を見せてもらった(薬剤師が実演)が2名,④吸入動作を確認してくれた(患者が実演)が0名という結果だった.保険薬局での吸入指導は,紙面を用いた説明がほとんどで,実際に吸入動作を確認された患者はいなかった.また,説明なしと答えた患者は,家族が薬局に薬をもらいにいったため,直接説明を受けていなかった.
3. 吸入エラー率吸入エラー率の結果は,①薬の準備29.4%,②息吐き52.9%,③吸入35.3%,④息止め64.7%,⑤うがい52.9%となり,息吐き,息止め,うがいのエラー率が高い結果となった(図2).吸入エラーが認められた患者は16/17名であった(エラー率94.1%).また,ステロイド配合剤でうがいが出来ていなかった患者は2/6名(33.3%)いた.各症例の吸入エラーと薬局での指導方法を表2に示し,各デバイスの具体的な吸入エラー内容を表3に示す.
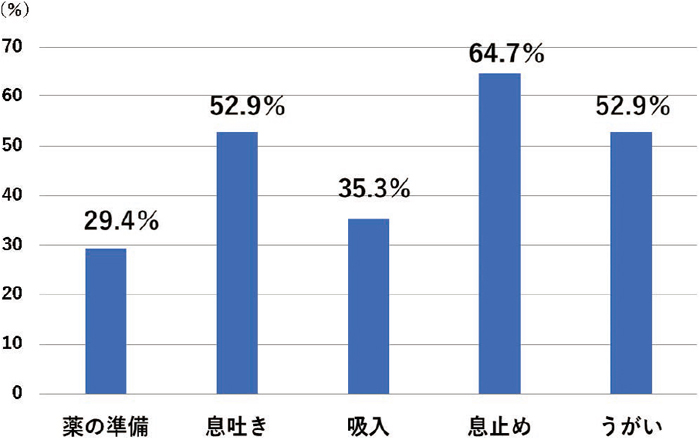
吸入エラー率
| 症例 | 年齢 | デバイス | 準備 | 息吐き | 吸入 | 息止め | うがい | 薬局での指導方法 |
|---|---|---|---|---|---|---|---|---|
| 1 | 78 | pMDI | ○ | × | × | × | ○ | 紙面で説明 |
| 2 | 78 | pMDI | ○ | × | × | ○ | × | 紙面で説明 |
| 3 | 75 | pMDI | ○ | ○ | ○ | ○ | ○ | 紙面で説明 |
| 4 | 75 | pMDI | × | ○ | ○ | ○ | ○ | 紙面で説明 |
| 5 | 72 | pMDI | ○ | ○ | ○ | × | ○ | 紙面で説明 |
| 6 | 56 | pMDI | ○ | ○ | ○ | × | ○ | 紙面で説明 |
| 7 | 83 | pMDI | × | × | × | × | × | なし |
| 8 | 79 | ブリーズヘラー | × | × | ○ | × | × | 薬剤師の実演 |
| 9 | 78 | ブリーズヘラー | ○ | × | ○ | × | ○ | 紙面で説明 |
| 10 | 89 | ブリーズヘラー | ○ | ○ | ○ | ○ | × | 薬剤師の実演 |
| 11 | 84 | ブリーズヘラー | ○ | × | × | × | × | 紙面で説明 |
| 12 | 78 | レスピマット | ○ | × | ○ | × | ○ | 紙面で説明 |
| 13 | 89 | レスピマット | × | × | × | × | × | 紙面で説明 |
| 14 | 78 | レスピマット | ○ | × | ○ | × | × | 紙面で説明 |
| 15 | 73 | エリプタ | ○ | ○ | ○ | ○ | × | 紙面で説明 |
| 16 | 78 | エリプタ | ○ | ○ | × | ○ | × | 紙面で説明 |
| 17 | 88 | タービュヘイラー | × | ○ | ○ | × | ○ | 紙面で説明 |
| デバイス | 内容 | 人数 |
|---|---|---|
| pMDI | 容器を振っていない | 2/7名 |
| 吸気と噴霧の不一致 | 3/7名 | |
| 息止めを行っていない | 4/7名 | |
| うがいを行っていない | 2/7名 | |
| ブリーズヘラー® | 準備(ボタン押し)が不十分 | 1/4名 |
| 息吐きが不十分 | 3/4名 | |
| 吸入力不足 | 1/4名 | |
| 息止めを行っていない | 4/4名 | |
| うがいを行っていない | 3/4名 | |
| レスピマット® | 準備(ねじり)が不十分 | 1/3名 |
| 息吐きが不十分 | 3/3名 | |
| 吸入口をくわえず噴霧 | 1/3名 | |
| 息止めを行っていない | 3/3名 | |
| うがいを行っていない | 2/3名 | |
| エリプタ® | 吸入力不足 | 1/2名 |
| うがいを行っていない | 2/2名 | |
| タービュヘイラー® | 準備(ねじり)が不十分 | 1/1名 |
| 息止めを行っていない | 1/1名 |
実際に評価・介入を行っていく中で経験したpMDI使用の外来リハビリ患者(症例7)では,「吸入ボタンのプッシュが出来ない」,「吸気と薬剤噴霧の同期がなされていない」,「うがいが出来ていない」といった薬効がほとんど期待できないばかりか,副作用のリスクにのみ晒されているようなケースもあった.本例は家族が調剤薬局に薬を受け取りに行くことになっていたため,薬剤師からの直接指導は受けていなかった.こういった場合においても外来リハビリに通院している患者であれば,理学療法士が吸入評価を行うことで吸入エラーを把握し,医師・薬剤師に報告することで対応することが可能となる.そして,本例においては,スペーサーと補助具を導入し,理学療法士からは,口すぼめ呼吸と吸入時の姿勢の指導を行うことで安定した吸入手技を獲得することが出来た.その結果,「以前より呼吸が楽になり動きやすくなった」,「夜にしっかり眠れるようになった」,「説明・指導を受ける中で自分のやり方が間違っていることに初めて気づいた」などの主観的な変化も得られている.
また,本例同様に11/17名からは,「説明・指導を受ける中で自分のやり方が間違っていることに初めて気づいた」,「実際に吸入操作を見てもらい,間違ったことを指摘してくれ良かった」などの患者自身に行ってもらう実演評価に対する意見もあった.
今回のアンケート調査の結果では,保険薬局での吸入指導方法は,紙面での説明がほとんどであった.表2に示すように,吸入動作の見本を見せてもらった(薬剤師が実演)患者は2名のみであったが,紙面のみの説明と同様に吸入エラーが確認された.また,患者自身が実演する吸入指導は行われていなかった.吸入指導において駒瀬らは「やってみせる,やってもらう,繰り返す」ことが重要と報告しており13),症例7のように理学療法士が評価・介入を行う中で,「説明・指導を受ける中で自分のやり方が間違っていることに初めて気づいた」と訴える患者も少なくなく,吸入エラー率が高かった要因の一つとして,実演での評価が行えていないことが考えられる.患者自身に吸入操作を行ってもらう実演での評価が行えていないと,患者自身は間違った吸入操作を「正しく吸入出来ている」と勘違いしてしまう可能性があると考えられる.
吸入エラーについては,2017年のKlijn SLらの報告では,吸入手技不良は60.9%に認められたと報告されており14),当院外来リハビリ通院患者でも吸入エラー率が高いという結果となった.特に吸入前の息吐き,吸入後の息止め,うがいのエラー率が高かった.吸入前の息吐きは,直後の吸入に影響を与え,吸入後の息止めは,末梢気道や肺内での薬剤沈着率を高めるためにも重要な手順となる.うがいに関しては,製薬会社からの説明書では,ステロイド配合剤でなければ必須ではないものもあるが,複数の吸入デバイスを使用している患者や指導者側の指導内容の統一を図る目的でうがいを推奨している施設も多い.今回の調査では,ステロイド配合剤でもうがいが行われていない患者もいたため,定期的な吸入指導が必要であると考える.
現状の保険薬局での問題点として,吸入指導に十分な時間が確保することが困難なことや家族が薬を取りに来る場合,患者側が吸入指導を断る場合があるとの報告がある.理学療法士による吸入評価は,①患者と関わる時間が長いこと(信頼関係を構築しやすい),②吸入操作の評価に対する拒否が少ないこと(実演での評価が行いやすい),③リハビリは定められた時間の個別対応が原則であるため,他職種より比較的時間が取りやすいことにより,リハビリ場面においては吸入評価が行いやすいと考えられる.
先行研究においても,理学療法士が吸入指導に参加している報告もあり15),吸入指導において理学療法士が介入することは,デバイスの操作性,吸入力,握力,高次脳機能等の評価を行い,必要に応じて姿勢の指導,効率的な動作の指導,呼吸法の指導,自助具の提案等を行い,吸入手技獲得に貢献できると考える.
当院でも入院患者と外来リハビリ通院患者で吸入薬が処方されている患者は,理学療法士も吸入指導に参加している(図3).理学療法士からは,吸入手技の評価や吸入時の姿勢の確認等を行っているが,Finkによると喘息管理の成功は,薬物 10%,教育 90%と報告しており16),また角和らは,吸入手技が習熟していても,必ずしも病勢コントロールには寄与していないことを報告し,その原因としてアドヒアランス不良の可能性を指摘している17).アドヒアランス向上のためには吸入手技の評価・指導のみでは不十分で,疾患の理解,薬剤の理解,継続の必要性等を含めた患者教育が重要となり,医師・薬剤師・看護師・理学療法士の吸入指導連携が重要になると考えられる.多職種がそれぞれの特性を活かして患者を評価し,支援することで,より効率的で個別化された病態管理に貢献できる可能性がある.最近では,医薬連携・薬薬連携により吸入指導連携を行っているとの報告が多くみられ12,18,19,20),当院でも保険薬局と連携し,統一した指導マニュアルの作成や吸入指導書・吸入報告書の導入を検討している.取り組むにあたって,①指導者によって指導方法が異ならないように共通のツールを使用すること,②患者による実演での評価を行うこと,③定期的な評価を行うこと,④アドヒアランス維持・向上のための患者教育が重要になると考える.

当院の現在の取り組みと課題
呼吸リハビリと吸入療法は,並行して両輪で実施されるべき治療介入であり,理学療法士が吸入支援に参加することは重要であると考える.今後は,保険薬局との連携を密に行い,多くの呼吸器疾患患者が正しい吸入操作を獲得することで,運動耐容能の向上,QOL(quality of life)の向上に関与していきたいと考える.
本研究の限界として,患者自身の実演で指導された患者がいなかったため,その他の指導方法との比較ができておらず,客観的に判断するには不十分であること,対象者が少ないため,各デバイスのエラーに関する検討ができていないこと,当院外来リハビリ通院患者で吸入薬を使用している患者のみを対象者としているため,選択バイアスがあることがあげられる.今後は,さらに対象者を増やして検討すること,外来リハビリを行っていない外来患者や入院患者での特性や吸入エラーの違い等の検討行うこと,また,理学療法士が介入することによる長期的な効果を含めた検討が必要であると考える.
本論文の要旨は,第31回日本呼吸ケア・リハビリテーション学会学術集会(2021年11月,香川)で発表し,座長推薦を受けた.
本論文発表内容に関して特に申告すべきものはない.