2026 年 53 巻 2 号 p. 135-142
2026 年 53 巻 2 号 p. 135-142
【目的】意思決定の葛藤があった回復期脳卒中片麻痺患者にShared Decision Making(以下,SDM)を実施した経験を通じて,SDMの効果と課題を報告すること。【症例】症例は初発の右視床出血にて片麻痺を呈した60歳代女性で,杖や装具を使用せずに歩行できることを目標に理学療法介入を行った。【経過】入院時から運動麻痺や歩行能力は徐々に改善を認めたが,目標達成のためには足関節背屈筋力の向上と痙縮の抑制が必要だったため,それらの治療方針に関してSDMを実施した。また,症例に合わせて意思決定に必要な情報の提供方法を適宜工夫した。SDM実施後にDecisional Conflict Scaleに改善がみられ,歩行の目標も達成した。【結論】回復期脳卒中片麻痺患者の治療方針の決定にSDMを適切に用いることで,意思決定の葛藤が軽減する可能性が示唆された。SDMのフォーマットの確立が今後の課題である。
Evidence-based Medicine(以下,EBM)は「現在入手可能な最良の科学的根拠を臨床経験や患者の価値観と統合し,個々の患者にとって最適な医療を提供すること」と定義1)されており,診療の質を高める枠組みとして広く認識されている。特に個別性の高い対応を求められる理学療法おいては,経験則や主観に依存した介入には限界があり,EBMの概念に基づいたEvidence-based Physical Therapy(以下,EBPT)の必要性が高まっている。
EBPTを実践する際にはJohnsonら2)が提唱する5ステップを参考にするのが一般的である。EBPTの5ステップには,①クリニカルクエスチョンの定義,②最良のエビデンスの探索,③エビデンスの批判的吟味,④エビデンスと専門技量と患者の価値観の統合,⑤アウトカムの評価があり,EBPTを実践するためには科学的根拠だけではなく,患者の価値観を統合した治療方針の意思決定が必要であると考えられる。しかし,本邦の理学療法における治療の意思決定への患者の関与は36.5%の患者で本人の希望より受動的であり,積極的な関与を望んでいることが報告3)されており,EBPTの実践において「エビデンスと専門技量と患者の価値観の統合」のステップが不十分であることが大きな課題である。
こうした課題の解決策として注目されているのが,Shared Decision Making(以下,SDM)である。SDMの定義4)は「治療の選択肢,効果と害,価値観,希望,状況を踏まえ,患者と医療者が共に意思決定に参加する過程」であり,①少なくとも医療者と患者が参加すること,②両者が情報を共有すること,③両者の希望する治療について合意を形成するステップを踏むこと,④実施する治療について合意に達していることが構成要素とされている5)。また,臨床効果として治療に対する満足度やアドヒアランス6),自己管理能力7)の向上,意思決定の葛藤の軽減8)9)が報告されているが,身体機能や動作能力に関してはSDM実施の有無で結果に差がなかったとの報告が散見されている10)11)。複数の介入方法が存在し,介入によるリスクが低く,結果の不確実性が高いリハビリテーション医療においてはSDMが適応になる場面が多い12)が,理学療法においては必要性の認識はされているものの実践には至っていないことが多いのが現状13)であり,理学療法士のSDMに関する知識や説明能力の不足,患者と理学療法士の情報共有不足などが阻害因子として報告されている14)。リハビリテーション領域におけるSDMの実践例の報告は少なく11)15)16),合意に至るまでの過程や情報共有方法の詳細は記載が不十分である。また,過程への評価がなく,SDMが適切に実施されていたかが定量的には示されていない。そのため,患者への説明や情報共有の工夫などのSDMの過程を詳細に記載し,それに伴う意思決定の葛藤や過程の評価の変化を報告することで先述のSDMの阻害因子を取り除く一助となる可能性がある。
今回,理学療法の治療方針の意思決定に葛藤があった回復期脳卒中片麻痺患者に対するSDMの中で情報共有方法の見直しや過程の定量的な評価を実施したため,その経過とSDMの効果と課題について報告する。
症例は初発の脳出血にて片麻痺を呈した60歳代女性である。病前の日常生活動作は自立しており,夫と2人暮らしで家事全般を行っていた。20XX年Y月Z日に右視床出血を発症し,急性期病院でリハビリテーションを実施後,第12病日に偕行会リハビリテーション病院(以下,当院)回復期リハビリテーション病棟に転院した。
当院入院時から意識清明で,Mini-mental State Examinationは30点と認知・高次脳機能障害や言語障害は認められず,コミュニケーションは良好であった。身体機能としては,重度の下肢運動麻痺を呈していたが,感覚障害や筋緊張の異常はなく,非麻痺側下肢筋力も良好であったため,軽介助にてベッド⇔車椅子の移乗が行えていた(表1)。理学療法プログラムは麻痺側下肢機能練習,筋力増強トレーニング,起立練習,神経筋電気刺激(Neuromuscular Electrical Stimulation:以下,NMES),長下肢装具や短下肢装具を用いた立位・歩行練習が中心であった。この時期から徐々に介入方針やプログラムの目的,予後に関する質問が症例から聞かれるようになり,現状の理学療法や先行きに不安を感じている印象があった。そこで,第40病日に意思決定の葛藤をDecisional Conflict Scale(以下,DCS)17)を用いて評価したところ,46点と意思決定が遅延するとされるカットオフ値18)の37.5点を上回っており,意思決定に支援が必要な状況であると判断されたため,症例と相談の上でSDMを導入することになった(表2)。また,第42病日にリハビリテーションにおけるSDMの過程の評価であるSDM-Reha19)を評価したところ25点と低得点であり,従来のかかわりではSDMを十分に行えていなかったことが分かった(表3)。

SDM: Shared Decision Making
| 評価項目 | 入院時 (第12病日) | SDM第1期 (第42病日) | SDM第2期 (第62病日) | SDM第3期 (第85病日) | SDM第4期 (第100病日) | SDM実施後 (第121病日) | 退院時 (第155病日) | |
|---|---|---|---|---|---|---|---|---|
| SIAS股関節運動項目 | (点) | 2 | 3 | 3 | 3 | 3 | 3 | 3 |
| SIAS膝関節運動項目 | (点) | 1 | 2 | 3 | 3 | 3 | 3 | 3 |
| SIAS足関節運動項目 | (点) | 0 | 1 | 2 | 2 | 2 | 2 | 2 |
| SIAS下肢触覚 | (点) | 3 | 3 | 3 | 3 | 3 | 3 | 3 |
| SIAS下肢位置覚 | (点) | 3 | 3 | 3 | 3 | 3 | 3 | 3 |
| MAS | 0 | 1 | 1 | 1 | 1 | 1 | 1 | |
| FIM運動項目合計 | (点) | 33 | 68 | 69 | 80 | 82 | 82 | 82 |
| FIM歩行点数 | (点) | 1 | 1 | 1 | 6 | 6 | 6 | 6 |
| FAC | 0 | 2 | 3 | 4 | 4 | 5 | 5 |
歩行評価はすべてT字杖+足継手付きプラスチック短下肢装具で実施.
SDM: Shared Decision Making, SIAS: Stroke Impairment Assessment Set, MAS: Modified Ashworth Scale, FIM: Functional Independence Measure, FAC: Functional Ambulation Categories.
| SDM開始前 | SDM第1期 | SDM第2~3期 | |
|---|---|---|---|
| 私にとってどの選択肢が利用可能であるか知っている | 4 | 0 | 0 |
| 各選択肢の有益性を知っている | 2 | 0 | 1 |
| 各選択肢の危険性と副作用を知っている | 2 | 0 | 0 |
| どの有益性が自分にとって最も重要であるのかはっきりしている | 3 | 1 | 2 |
| どの危険性と副作用が自分にとって最も重要であるのかはっきりしている | 2 | 0 | 0 |
| 有益性,危険性と副作用のどれがより重要であるかはっきりしている | 3 | 0 | 0 |
| 選択をするための十分な支援を他者から受けている | 3 | 1 | 1 |
| 他者からの圧力を受けることなく選択している | 3 | 2 | 1 |
| 選択をするための十分な助言を得ている | 3 | 0 | 1 |
| どの選択肢が自分にとって最良であるのかはっきりしている | 3 | 1 | 1 |
| 何を選択すべきかについて自信がある | 3 | 1 | 2 |
| この決定をするのは,私にとっては容易である | 3 | 2 | 1 |
| 十分な情報を得て選択をしたと感じている | 3 | 1 | 2 |
| 私の決定は自分にとって何が重要かを示している | 3 | 2 | 2 |
| 私の決定は変わることはないと思う | 3 | 1 | 1 |
| 自分の決定に満足している | 3 | 1 | 1 |
| 合計点 | 46 | 13 | 16 |
0:とてもそう思う,1:そう思う,2:どちらでもない,3:そう思わない,4:全くそう思わない.
| SDM開始前 | SDM第1期 | SDM第2~3期 | |
|---|---|---|---|
| 理学療法士は,私の障害や症状について説明してくれた | 3 | 5 | 5 |
| 理学療法士は,リハビリ内容を決めるために私の意見が必要なことを伝えてくれた | 2 | 4 | 4 |
| 理学療法士は,私がリハビリ内容の決定に関わりたいか確認してくれた | 1 | 5 | 5 |
| 理学療法士は,私がリハビリに対してどのような期待をもっているか確認してくれた | 4 | 5 | 5 |
| 理学療法士は,リハビリ内容を決める際に質問があるか確認してくれた | 1 | 5 | 5 |
| 理学療法士は,リハビリ内容に関する私の希望を聞いてくれた | 2 | 6 | 6 |
| 理学療法士は,リハビリ内容を決める際に選択肢を提示してくれた | 1 | 5 | 5 |
| 理学療法士は,私の意見を考慮してリハビリ内容を決めてくれた | 4 | 5 | 5 |
| 理学療法士は,私が説明された情報を理解しているか確認してくれた | 3 | 5 | 5 |
| 理学療法士は,私との考えに違いがないか確認してくれた | 4 | 5 | 5 |
| 合計点 | 25 | 50 | 50 |
0:全くされていない,1:ほとんどされていない,2:どちらかといえばされていない,3:どちらでもない,4:どちらかといえばされた,5:おおむねされた,6:十分にされた.
第42病日において,運動機能は改善傾向であったが,足関節背屈の自動運動は不十分であり,下腿三頭筋の痙縮が出現していた。病棟での日常生活動作は,車椅子を使用して入浴以外は自立していた。歩行は理学療法介入時のみT字杖と足継手付きプラスチック短下肢装具を使用して軽介助にて15 m程度を行っていた(表1)。また,同日に現在の理学療法の目標について聴取したところ,症例から「杖や装具なしでの歩行」が挙がった。杖や装具なしでの歩行の予後予測に関する先行研究は渉猟する限りなかったが,筆者の12年の回復期症例への臨床経験から短距離であれば十分に現実的な目標であることを伝え,まずは「自宅内での杖や装具なしの歩行」を目標にすることで合意した。また,その目標を達成するための課題について対話したところ,症例から足関節背屈の出力向上が挙がった。筆者の見解も同じであり,ここまでの経過や脳画像,先行研究からも改善の可能性があると考えられたため,妥当なアプローチポイントであることを症例に伝え,足関節背屈筋力を改善するためにSDMを実施することで合意した。
文献検索など必要な情報収集が完了した第47病日に介入とは別で時間を設けてSDMのための対話を実施した。SDMはSimonら20)の提唱する9STEPに則って行った。以下にその経過を記載する。
| 重症度 | 年齢 | 期間 | 質 | 有害事象 | 改善度 | |
|---|---|---|---|---|---|---|
| 文献A21) (NMES) | 背屈不十分 | 52歳 | 7週 | RCT | 疼痛出現 | 背屈筋力(38.5%増) |
| 〇 | △ | △ | 〇 | △ | △ | |
| 文献B22) (EMG-BF) | 背屈不十分 | 78歳 | 3ヶ月 | RCT | 疼痛出現 | TA筋電図(倍増) |
| ○ | △ | ▲ | ○ | △ | 〇 | |
| 文献C23) (徒手療法) | BRSIII | 50歳 | 2週 | C/O試験 | なし | TA筋力(FPT倍増) |
| △ | △ | ◎ | ▲ | ◎ | 〇 |
SDM: Shared Decision Making, NMES: Neuromuscular Electrical Stimulation, EMG-BF: Electromyogram Biofeedback, BRSIII: Brunnstrom Recovery Stage III, RCT: Randomized Controlled Trial, C/O: Crossover, TA: Tibialis anterior, FPT: Foot Pat Testの30秒間の反復回数.
文献A:PLoS One. 2018,文献B:Sci Rep. 2019,文献C:J Rehabil Med. 2004.
| メリット | デメリット | |
|---|---|---|
| 文献A21) (NMES) | 情報が正確 | 年齢が異なる |
| 重症度が一致している | 痛みや不快感の可能性 | |
| 動作時筋緊張にも効果がある | 介入期間がやや長い(7週) | |
| 自主トレーニングが可能 | 効果がやや小さい | |
| 文献B22) (EMG-BF) | 情報が正確 | 年齢が異なる |
| 効果がもっとも大きい | 痛みや不快感の可能性 | |
| 重症度が一致している | 介入期間が長い(3ヶ月) | |
| 自主トレーニングが可能 | ||
| 文献C23) (徒手療法) | リスクが少ない | 情報がやや不正確 |
| 介入期間が短い(2週) | 年齢と重症度が異なる | |
| 筋持久力に効果がある | 自主トレーニング不可 | |
| セラピストの技量に左右される |
SDM: Shared Decision Making, NMES: Neuromuscular Electrical Stimulation, EMG-BF: Electromyogram Biofeedback.
文献A:PLoS One. 2018,文献B:Sci Rep. 2019,文献C:J Rehabil Med. 2004.
第48病日から上記のプログラムを取り入れた介入を開始し,第62病日にアウトカムの評価を実施した結果,足関節背屈筋力とFPTはともに改善した(表6)。この時期にはT字杖と足継手付きプラスチック短下肢装具を使用した歩行は見守りで行えており,装具なしでの杖歩行も軽介助で可能であった。しかし,内反尖足が出現し,目標である装具なし歩行自立を阻害する要因として足関節背屈筋力低下よりも影響が大きくなっていた。そのことは症例も同様に感じており,歩行時の内反尖足や痙縮に対する介入を重点的に進めていく必要性を共有した。以上のような経緯から痙縮に対する介入に関してもSDMを実施することになった。
| 評価項目 | SDM第1期 (第42病日) | SDM第2期 (第62病日) | SDM第3期 (第85病日) | SDM第4期 (第100病日) | SDM実施後 (第121病日) | 退院時 (第155病日) | |
|---|---|---|---|---|---|---|---|
| 足関節背屈筋力 | (N) | 15 | 47 | 82 | 88 | 86 | 90 |
| Foot Pat Test | (回) | 20 | 42 | 49 | 52 | 54 | 58 |
| 足関節背屈PROM | (度) | 15 | 20 | 20 | 20 | 20 | 20 |
| 下腿三頭筋MTS-R1 | (度) | −5 | −5 | −5 | 5 | 0 | 0 |
| FAC | 1 | 2 | 3 | 4 | 4 | 4 | |
| 10 mwt | (秒) | / | 22.4 | 21.7 | 17.5 | 14.3 | 12.6 |
歩行評価はすべてT字杖+装具なしで実施した.
SDM: Shared Decision Making, PROM: Passive Range of Motion, MTS-R1: Modified Tardieu Scaleの速い伸張でのROM, FAC: Functional Ambulation Categories, 10 mwt:最大速度の10 m歩行時間.
第63病日に前回のSDMを振り返る目的でSDM-Rehaを評価したところ,50点と大幅な改善がみられた。また,DCSも評価したところ,13点と大幅に改善して意思決定に支障がないとされるカットオフ値18)の25点を下回った(表2, 3)。特に選択肢の有益性や危険性の説明に関する項目のほとんどで高評価が得られ,「選択肢を示してもらえたのは良かった」とポジティブな発言も聞かれた。一方で,「他者からの圧力を受けることなく選択している」や「この決定をするのは,私にとっては容易である」の項目は中等度の評価にとどまっていた。その理由を尋ねると,「論文の説明が難しかった」,「普段の発言や説明の仕方や資料から何となくどの選択肢が本命か分かった」という意見が聞かれた。
上記を踏まえて,第68病日に痙縮の介入方法に関するSDMのための対話を9STEPを用いて実施した。今回はSTEP3において体外衝撃波治療(extracorporeal shock wave therapy:以下,ESWT)や経皮的電気刺激(Transcutaneous electrical nerve stimulation:以下,TENS),振動刺激,ストレッチが選択肢として挙がったが,論文の細かい説明や〇×△で記載された筆者の主観の入った各選択肢の優劣を明示するような資料は作成せず,イラストを用いた病態や介入の選択肢に関する簡易な資料とSTEP4に用いるメリット・デメリットの比較表のみを使用して説明した。その結果,すべての選択肢を1度試してから判断したいとの希望があったため,即時効果の評価を実施した後,ESWTを週1回照射し,NMESも継続することで合意した。今回のアウトカムは足関節背屈のPassive Range of Motion(以下,PROM)や下腿三頭筋のModified Tardieu Scaleの速い伸張でのROM(以下,MTS-R1),装具なしのT字杖歩行での最大速度の10 m歩行時間(以下,10 mwt)とした。
4. SDM第3期(第85~100病日:痙縮に関する治療方法の見直し)第70病日より上記のプログラムを取り入れた介入を開始し,第85病日にアウトカムの評価を実施した結果,足関節背屈筋力,FPT,10 mwtに改善がみられ,装具なしのT字杖歩行が見守りで可能となった(表1, 6)。また,病棟での短下肢装具を使用したT字杖歩行はこの時期に自立した。しかし,MTS-R1に改善はみられず,歩行時の内反尖足は残存していたことから,脊髄レベルの変化である痙縮の反射性要素への介入が必要と考えられたため,TENSを追加することを提案した。TENSは介入時間外の実施になるため,時間の都合上NMESを終了する必要があるが,足関節背屈筋力は非麻痺側の7割程度まで回復していることを踏まえて,TENSを開始しESWTは継続することで合意した。また,NMESとTENSのどちらが症例にとって効果的か不明なため,2週間後に再評価した結果をもって以降の介入方法を決定することになった。
第86病日からTENSを開始し,第100病日にアウトカムの測定を行ったところ,PROMと足関節背屈筋力,FPTの改善は鈍化したが,MTS-R1と10 mwtは改善し,歩行時の内反尖足も軽減した(表1, 6)。痙縮のアウトカムとしたPROMとMTS-R1に関しては筆者の介入時に毎日評価していたため,グラフ(図2)を作成して症例に提示した。その結果,MTS-R1と内反尖足の改善度から以降の痙縮への介入としてTENSを継続することで合意した。また,同日にSDM第2~3期を対象にSDM-Rehaを評価したところ,50点とSDM第1期と全く同じ点数であり,各設問の評価も同じであった。DCSは16点と第1期よりも評価が低い結果となった(表2, 3)。特に「十分な情報を得て選択をしたと感じている」や「選択をするための十分な助言を得ている」といった項目が第1期より低下していた。一方で,「他者からの圧力を受けることなく選択している」や「この決定をするのは,私にとっては容易である」といった第1期で中等度の評価であった項目は改善がみられた。これらの理由を尋ねると,「情報は分かりやすくなったけど,決めることがたくさんありすぎてもう少し判断をお任せしたい部分があった」との意見が聞かれた。
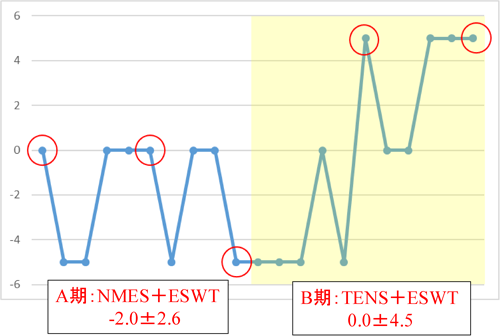
縦軸はMTS-R1(度),横軸は時間経過,〇はESWT照射,四角の枠内の数値は期間中の平均±標準偏差を表す.
SDM: Shared Decision Making, NMES: Neuromuscular Electrical Stimulation, ESWT: Extracorporeal shock wave therapy, TENS: Transcutaneous electrical nerve stimulation.
TENSやESWTでの介入が終了した第121病日の身体機能評価は第100病日と大きく変化はなかったが,10 mwtは改善しており,この時期に自室⇔トイレの短距離移動が装具なしでのT字杖歩行で自立した(表1, 6)。また,理学療法介入時には杖や装具なしでの歩行が30 m程度安定して行えており,SDM開始前に共有した目標を達成することができた。
6. SDM実施後~退院(第121~155病日)第121病日から退院までは退院後生活を想定した歩行練習を中心に介入したが,屋外を杖や装具なしで歩行すると麻痺側膝関節に疼痛が出現したり,徐々に内反尖足が出現して引っ掛かりがみられたりするため,退院時点での屋外は短下肢装具とT字杖を使用して歩行する方が安全であることを共有した。
自宅訪問での環境調整や試験的外泊を経て,自宅生活への復帰の準備が整ったため,第155病日に本症例は自宅退院となった。
今回,SDMを用いて治療方針の意思決定を行い,入院中の目標を達成することができた回復期脳卒中片麻痺患者の経過を報告した。本症例は入院初期には意思決定の葛藤を抱えていたが,SDM実施後はDCSに改善がみられ,意思決定に関するポジティブな発言も聞かれるようになった。先行研究8)では,腰椎変性疾患患者にSDMを実施して意思決定の葛藤が軽減したと報告されており,回復期脳卒中片麻痺患者である本症例においても同様の効果が得られたと考えられる。一般的に脳卒中患者の回復期は少しずつ生活期へ向けた準備を進めていく時期であり,本症例も治療方針だけでなく退院後の家庭内での役割や介護サービスの利用など意思決定の連続であった。また,脳卒中患者の回復期リハビリテーション病棟の入院期間は最大で180日あり,本症例は60分以上の理学療法を入院期間中はほぼ毎日提供できたため,信頼関係を構築しながら時間をかけて価値観や思い,生活歴を聴取することができた。以上より,本症例のような回復期脳卒中片麻痺患者は有効性,必要性,実現可能性といった側面からSDMの適応になりやすいと考えられる。また,先行研究11)では,SDMが運動アドヒアランスを向上させ,運動時間の増加に寄与することが報告されている。本症例も合意した治療内容を介入時間外の自主トレーニングも含めて1日も欠かさず実施しており,このことが歩行の目標を達成できた一因であると考えられる。
また,本症例ではSDM-Rehaの点数がSDM前後で大幅に改善しており,SDMの過程に大きな問題はなかったと思われる。先行研究9)では,SDMの評価であるThe 9-item Shared Decision Making Questionnaire(SDM-Q-9)の点数が高いほどDCSの点数が良好であると報告されており,本症例でもSDMの過程が改善することで意思決定の葛藤が軽減したと考えられた。特に本症例は認知機能や高次脳機能,言語機能に大きな問題がなく,入院当初から介入内容に対して質問するなど意思決定への参加に関心があり,高いアドヒアランスを有していたこともSDMが奏功した理由であると考えられる14)24)。また,Charles5)はSDMの3つの構成要素(情報共有・価値観の共有・意思決定の合意)は信頼関係があることを前提に成立すると述べている。本症例はSDM序盤から自身の意見を遠慮することなく発言できていた印象であり,信頼関係を構築できた適切なタイミングでSDMを導入できていたと思われる。
次に本症例のSDM第2~3期において選択肢の説明を簡略化したりイラストやグラフを用いて説明を容易化したりしたものの,SDM-Rehaの点数は変わらず,DCSの評価が下がったことについて考察する。脳卒中患者に対する医学的情報の提供に関する先行研究25)では,患者に合わせて情報量や難易度を調整する必要性や図やグラフなどの視覚的資料を用いる工夫が紹介されており,第2~3期の方法は情報の難易度や提供方法といった観点からは推奨される内容で行えていたと思われる。第2~3期のDCSにおける「この決定をするのは,私にとっては容易である」という項目の点数の改善や「情報は難しくなかった」という発言は先述の工夫が奏功していた結果と考えられる。一方で,「十分な情報を得て選択したと感じている」や「選択をするための十分な助言を得ている」といった項目が第1期より低下していたことから,第2~3期の方法は情報量といった観点からは不十分だったと思われる。第2~3期での「決めることがありすぎる」という発言は意思決定の頻度が多かったことが要因と推測される。また,「もう少しお任せしたい」という発言は第1期の結果を踏まえて筆者が医療者としての意見を控えすぎたことが要因と推測される。Ogawaら3)は患者の希望する意思決定への関与度と実際の関与度の一致率が低いことを指摘しており,今後は患者がどの程度意思決定への参加を希望するかを把握した上で情報量や意思決定の頻度を調整する必要があると考えられる。
本症例の経過や結果を通して,患者適応や導入のタイミングを見極めた上での適切な過程を経たSDMは意思決定の葛藤を軽減させ,運動へのアドヒアランスが向上することで最終的な帰結に寄与する可能性が示唆された。しかし,SDMの効果は患者要因のみでなく,医療者要因にも多分に影響される14)24)。特にSTEP3, 4においては理学療法士の臨床能力や文献検索能力,資料作成能力,説明能力などがSDMの質に大きく影響し,患者に合わせて情報を取捨選択する必要もあるため,個々の理学療法士がこれらのスキルセットを身に付けることがSDMの質向上や普及のための課題である。本報告は研究デザインのない単一の症例報告であるため,今回の結果のみでSDMの効果を証明できないが,回復期脳卒中片麻痺患者の意思決定を支援する場合にSDMの導入を検討する価値があることを示唆し,SDMのフォーマットの一例を提示できたことは今後のSDM普及のための一助になると考えられる。
回復期脳卒中片麻痺患者の治療方針の決定にSDMを適切に用いることで,意思決定の葛藤が改善する可能性が示唆された。SDMの質向上や普及のため,SDMを実施する上で必要な理学療法士の能力向上やフォーマットの確立が今後の課題である。
本報告は偕行会リハビリテーション病院倫理委員会の承認(2023-34)を得ており,症例には個人情報の取り扱いについて入院時に書面や口頭での同意を得ている。
本研究に関して開示すべき利益相反はない。