
- |<
- <
- 1
- >
- >|
-
羽田 匡宏, 小竹 優範, 垣内 大毅, 林 憲吾, 山田 翔, 澤田 幸一郎, 大島 正寛, 加藤 洋介, 平沼 知加志, 山田 優子, ...原稿種別: 原著
2017 年50 巻11 号 p. 857-865
発行日: 2017/11/01
公開日: 2017/11/21
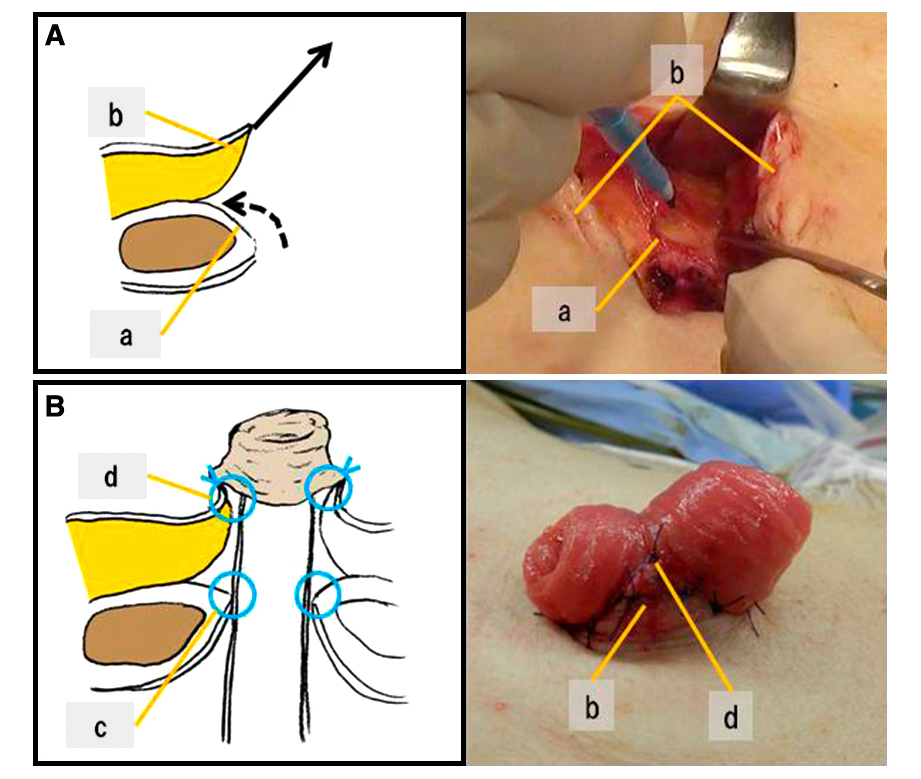
ジャーナル フリー HTML目的:diverting stoma は直腸癌術後合併症の軽減のために造設されるが,その閉鎖部には新たな瘢痕創が生じるため,整容性の向上が期待される腹腔鏡手術の利点を損なう可能性がある.腹腔鏡手術において,臍創は病巣摘出のために拡大されるため,同部位にdiverting stomaを造設することで創の追加を防ぐことができると考えられた.我々は21例において臍部人工肛門を造設し,臍部人工肛門の有用性について検討した.方法:創延長を行った臍部から腸管を挙上した.挙上回腸の口側を尾側とし,脱落防止目的に筋層と固定した.口側腸管は反転固定するとともに,翻転させた臍底部をストーマ腸管の“股”部分に固定して腸管挙上の補助とした.結果:主な術後合併症は,outlet obstructionの1例のみであった.また,翻転した臍皮膚でびらんが顕著であったが,処置の工夫で管理継続は可能であった.閉鎖時は,腸管と筋組織の癒着は小範囲であった.また,閉鎖後の感染症は認めなかった.結語:臍部人工肛門は整容性に優れるのみでなく,人工肛門に関連した合併症の予防にもつながると考えられた.
 抄録全体を表示PDF形式でダウンロード (2673K) HTML形式で全画面表示
抄録全体を表示PDF形式でダウンロード (2673K) HTML形式で全画面表示 -
望月 宏美, 熊谷 厚志, 井田 智, 峯 真司, 布部 創也, 石塚 直樹, 佐野 武, 比企 直樹原稿種別: 原著
2017 年50 巻11 号 p. 866-871
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML目的:胃癌術前の低栄養は合併症の危険因子である.しかし,術前は検査のために欠食が必要となることがあり,栄養状態が低下する可能性がある.そこで,手術待機期間中の栄養状態の変化,および検査による欠食が栄養状態に及ぼす影響について検討した.方法:2014年1~9月に,当院で腹腔鏡下胃切除術を受けた患者175名を対象とし,外来初診時から術前日までの栄養状態の変化,検査による欠食回数を調査した.結果:初診から術前日までの期間は26(9~104)日,検査による欠食回数は4(1~8)回であった.Albの平均値は初診時で4.34 g/dl,術前日で4.16 g/dlであり,術前日で有意に低値であった(P<0.001).また,待機期間の長さによる影響を除外するために,待機期間1日あたりの欠食回数が少ない群と多い群の2群間にわけて検討をしたところ,PreAlbの変化率は,少ない群で−3.02(−35.87~+47.5)%,多い群で−9.47(−29.52~+6.12)%であり,多い群で有意に大きな減少を認めた(P=0.003).結語:検査による欠食は栄養状態低下を招く可能性があり,欠食回数を減らす工夫と,胃排出が早い栄養剤を検査前に摂取するなどの介入が必要である.
抄録全体を表示PDF形式でダウンロード (1103K) HTML形式で全画面表示
-
高田 暢夫, 尾崎 和秀, 古北 由仁, 岡林 雄大, 寺石 文則, 澁谷 祐一, 志摩 泰生, 中村 敏夫, 福井 康雄, 西岡 豊, 松 ...原稿種別: 症例報告
2017 年50 巻11 号 p. 872-879
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML末梢性未熟性神経外胚葉性腫瘍は,神経外胚葉性分化を伴う小型円形細胞からなる悪性腫瘍で,小児・若年者の四肢や傍脊柱領域の軟部組織に発生することが多い.今回,我々はまれな胃原発末梢性未熟性神経外胚葉性腫瘍の1例を経験した.症例は68歳の男性で,食欲不振の精査目的に上部消化管内視鏡検査を施行し,噴門部に隆起性病変を指摘された.生検では腫大した核を有する胞体の乏しい小型円形腫瘍細胞の増殖を認めた.免疫組織化学的染色検査を行うも,組織型の特定は困難であった.胃全摘術を施行し,摘出標本での免疫組織化学染色検査でCD99が腫瘍細胞に陽性となり,遺伝子検査でEWS-FLI1融合遺伝子が証明され,末梢性未熟性神経外胚葉性腫瘍の診断に至った.術後,多発肝転移を来し,4か月目に死亡した.近年,本腫瘍に対する集学的治療の有効性が報告されている.小型円形細胞からなる胃原発腫瘍を認めた際は本疾患を鑑別に挙げ,治療開始前に確定診断を得ることが重要である.
 抄録全体を表示PDF形式でダウンロード (1805K) HTML形式で全画面表示
抄録全体を表示PDF形式でダウンロード (1805K) HTML形式で全画面表示 -
落合 洋介, 京兼 隆典, 河合 徹, 小出 史彦, 松葉 秀基, 浅井 悠一, 久世 真悟, 馬場 聡原稿種別: 症例報告
2017 年50 巻11 号 p. 880-887
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML症例は59歳の女性で,検診の腹部超音波検査で総胆管腫瘍が疑われ,当院紹介となった.腹部造影CTで肝外胆管に軽度造影効果のある腫瘤が描出された.ERCPでは胆囊管合流部の上流側に隆起性病変による陰影欠損を認めた.胆管の狭窄はなく,生検を施行したが悪性所見はなかった.肝外胆管原発の腫瘍である可能性が高く,肝外胆管切除,リンパ節郭清術を施行した.切除標本では,胆囊管合流部近傍に15×12 mm大の粘膜下腫瘍状の隆起を認め,割面では胆管粘膜下に小囊胞の集簇がみられた.病理組織学的には,各囊胞内腔は胆管類似の単層円柱上皮に覆われており,所々で内腔への乳頭状増殖,幽門腺様粘液上皮化,一部に悪性所見が認められた.近傍に非腫瘍性の胆管周囲付属腺が存在し,肝外胆管周囲付属腺原発のintraductal papillary neoplasm of bile ductと診断した.
抄録全体を表示PDF形式でダウンロード (1692K) HTML形式で全画面表示 -
田中 伸孟, 藤井 努, 山田 豪, 高見 秀樹, 林 真路, 森本 大士, 多代 充, 杉本 博行, 小寺 泰弘原稿種別: 症例報告
2017 年50 巻11 号 p. 888-896
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML症例は67歳の男性で,2010年からアルコール性慢性膵炎にて入退院を繰り返していた.血清IgG4は正常であった.2015年に腹痛増悪の精査で膵体尾部に膵石と主膵管多発狭窄を認め,後腹膜から縦隔に及ぶ膵液瘻を認めた.膵管ステント留置にて膵液瘻は軽快したが,超音波内視鏡検査で膵尾部に腫瘤を認め,擦過細胞診で疑陽性であったことから慢性膵炎に発生した膵癌を疑い膵体尾部切除術を施行した.病理所見では膵実質組織にリンパ球,形質細胞の浸潤と線維化を認め,免疫染色検査ではIgG4陽性細胞を認めたため,自己免疫性膵炎と診断された.自己免疫性膵炎はしばしば膵癌との鑑別に苦慮する疾患であり,また炎症が慢性化することはよく知られているが,慢性膵炎の経過中に自己免疫性膵炎が発生することは非常にまれである.
抄録全体を表示PDF形式でダウンロード (2885K) HTML形式で全画面表示 -
伊地知 徹也, 蔵原 弘, 前村 公成, 又木 雄弘, 川崎 洋太, 迫田 雅彦, 飯野 聡, 上野 真一, 新地 洋之, 東 美智代, 夏 ...原稿種別: 症例報告
2017 年50 巻11 号 p. 897-904
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML症例は69歳の女性で,背部痛を主訴に近医を受診し膵腫瘍を指摘され,当科紹介となった.生検結果は腺癌であり,膵体部癌,TS3(35 mm),cT3,cS1,cRP1,cPV1(PVp,PVsp),cA1(Asp),cPL1,cN0,cM1(HEP),cStage IVの診断であった.遠隔転移を伴う切除不能膵癌に対してgemcitabine+nab-paclitaxel療法を施行した.6コース施行後に肝転移の消失を確認した.残存する原発巣に対してS-1+放射線療法(56 Gy)を施行し,その後S1による維持療法を施行した.治療開始から12か月後の効果判定ではcomplete response(以下,CRと略記)であり,CA 19-9は1,846 U/mlから13.3 U/mlまで著明に低下した.組織学的な癌遺残の可能性を考慮し,脾合併膵体尾部切除術+肝部分切除術を施行した.病理組織学的検査では切除した膵臓,肝臓ともに腫瘍細胞を認めず,最終病理診断はCRであった.遠隔転移と局所進行を伴う切除不能膵癌の予後は極めて不良であるが,集学的治療が著効し,病理組織学的CRを得られた症例を経験したので報告する.
抄録全体を表示PDF形式でダウンロード (2695K) HTML形式で全画面表示 -
雄谷 慎吾, 生田 宏次, 青野 景也, 小川 明男, 渡邊 哲也, 服部 正興, 安藤 公隆, 山口 貴之, 浅野 昌彦, 溝口 良順原稿種別: 症例報告
2017 年50 巻11 号 p. 905-912
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML症例は66歳の女性で,2014年9月に当院内科でのCTで左上腹部腫瘤を指摘され,6年前と比較し緩徐な増大傾向であった.造影CTでは結腸脾彎曲外側に接する85×55×35 mm大の多血性腫瘤を認めた.動脈血は下腸間膜動脈から得ており,静脈血は上腸間膜静脈に流入していた.下部消化管内視鏡検査では下行結腸に異常所見は認めなかった.以上より,下行結腸粘膜下腫瘍の術前診断で手術を施行した.腹腔鏡下に下行結腸とともに腫瘍を授動して小開腹し体外で観察すると,色調は茶褐色で下行結腸とは容易に離れ,腫瘍近傍で動静脈を結紮し摘出した.病理組織学的には褐色色素を含む脂肪細胞の結節性の増生を認め,褐色脂肪腫と診断した.褐色脂肪腫は若年成人の大腿部などに好発するまれな良性腫瘍である.今回,我々は術前診断には至らなかったが,極めてまれな下行結腸に接した腹腔内褐色脂肪腫の1例を腹腔鏡補助下に切除しえたので報告する.
 抄録全体を表示PDF形式でダウンロード (1821K) HTML形式で全画面表示
抄録全体を表示PDF形式でダウンロード (1821K) HTML形式で全画面表示 -
牛田 雄太, 平松 聖史, 雨宮 剛, 後藤 秀成, 関 崇, 新井 利幸原稿種別: 症例報告
2017 年50 巻11 号 p. 913-920
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML症例は85歳の男性で,2010年7月脳梗塞で入院した際に貧血を指摘された.精査の腹部CTで小腸腫瘍による腸重積を認めた.腹部症状に乏しく,その後,重積は自然解除し,高齢であること,再発脳梗塞の急性期であること,低心機能であることなどから,手術は行わず経過観察となった.2012年5月,再び腹痛が出現した.腹部CTでは,腸重積を同じ部位に認めた.重積の原因である小腸腫瘍は増大していた.2年前と比較して,腫瘍は増大したものの切除可能であり,心機能が改善したこと,脳梗塞後の後遺症もほぼなくADLは良好であることから,手術を施行した.開腹すると,空腸起始部から約270 cmの小腸に腫瘍による腸重積を認めた.小腸部分切除術を施行した.切除標本では,小腸内腔へ突出した6×4 cm大の腫瘍を認めた.病理組織学的には紡錘形の異型細胞の増殖像を認め,免疫組織化学染色検査でα-smooth muscle actinは陽性,KIT,CD34,S-100は陰性を示し,小腸平滑筋肉腫と診断した.術後は順調に経過し,腸重積による発症から50か月後,肺炎による他病死に至るまで再発することなく良好な転帰が得られた.
抄録全体を表示PDF形式でダウンロード (1672K) HTML形式で全画面表示 -
堀尾 勇規, 池内 浩基, 坂東 俊宏, 平田 晃弘, 蝶野 晃弘, 佐々木 寛文, 後藤 佳子, 井出 良浩, 廣田 誠一, 内野 基原稿種別: 症例報告
2017 年50 巻11 号 p. 921-927
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML症例は50歳の女性で,22歳時に小腸大腸型のクローン病(Crohn’s disease;以下,CDと略記)と診断された.34歳時に直腸膣瘻,直腸狭窄,肛門周囲膿瘍を認め,下行結腸人工肛門を造設されるも改善を認めず,48歳時に当科紹介となり,直腸切断術を伴う大腸全摘術,永久回腸人工肛門造設術を行った.術前の検査では,腫瘍マーカーは正常であり,切除標本の病理検査でも悪性所見は認めず,persistent sinusを合併することもなく会陰部創は閉鎖した.術後2年目より会陰部創に硬結を認め,疼痛を訴えるようになり,腫瘍マーカーの上昇を認め,MRIにて膣背側から会陰方向に内部不均一な腫瘤性病変を認めた.全身麻酔下に腫瘍の生検施行したところ粘液癌と診断され,膣後壁合併切除を伴う腫瘤摘出術を施行した.CDの予防的直腸切断術後の発癌症例は,極めてまれであり報告する.
抄録全体を表示PDF形式でダウンロード (1605K) HTML形式で全画面表示 -
佐々木 亘亮, 森嶋 友一, 豊田 康義, 里見 大介, 福富 聡, 石毛 孔明, 大塚 将之原稿種別: 症例報告
2017 年50 巻11 号 p. 928-936
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTML症例1は76歳の男性で,8年前に右開胸開腹食道亜全摘,後縦隔経路胃管再建の既往がある.腹痛・嘔吐を主訴に救急外来受診し,画像検査で食道裂孔より右胸腔内に腸管の脱出を認めた.緊急手術で食道裂孔の縫縮を行った.術後第9病日に軽快退院した.症例2は67歳の男性で,3年前に咽喉頭全摘,非開胸食道抜去術,後縦隔経路胃管再建の既往がある.腹痛を主訴に救急外来受診し,画像検査では左胸腔内に腸管の脱出を認めた.緊急手術で食道裂孔の縫縮を行い,術後第14病日に軽快退院した.食道癌術後の横隔膜ヘルニアは,本邦では自験例を含め31症例の報告がある.現在までに症例1のように右胸腔内にヘルニア内容が脱出した報告はなく,我々の報告が初めてである.本疾患は鏡視下手術の普及に伴い合併率の上昇も予想されるが,診断の遅れが時に致命的となりうる重大な合併症であり,初回手術時に意識して予防することが肝要である.
抄録全体を表示PDF形式でダウンロード (1608K) HTML形式で全画面表示
-
Takako Kojima, Sae Nakano, J. Patrick Barron原稿種別: SPECIAL CONTRIBUTION
2017 年50 巻11 号 p. 937-940
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTMLPDF形式でダウンロード (1073K) HTML形式で全画面表示
-
橋口 陽二郎原稿種別: 編集後記
2017 年50 巻11 号 p. en11-
発行日: 2017/11/01
公開日: 2017/11/21
ジャーナル フリー HTMLPDF形式でダウンロード (669K) HTML形式で全画面表示
- |<
- <
- 1
- >
- >|