
- |<
- <
- 1
- >
- >|
-
外田 慎, 野村 尚, 橘 知睦, 佐藤 敏彦, 福島 紀雅原稿種別: 原著
2021 年 54 巻 10 号 p. 657-664
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML目的:切除不能進行・再発胃癌のニボルマブ投与患者における栄養状態と予後の関係を明らかにすることを目的とした.方法:当科にて,2017年10月~2019年12月にニボルマブの投与前にControlling Nutritional Status score(以下,CONUT scoreと略記)を測定した切除不能進行・再発胃癌患者31人を,栄養状態が良好なA群(10例)と不良なB群(21例)に分け,治療成績,予後に関係する因子について後方視的に検討した.結果:病巣制御率が,A群90%,B群33%とA群が良好だった(P=0.0032).多変量解析で,CONUT scoreが病巣制御の予測因子と示された(OR 14.7;P=0.022).予後に関しては,生存期間中央値が,A群が337日,B群が123日と,有意差をもってA群が良好だった(HR 0.36;P=0.033).多変量解析で,CONUT scoreが全生存期間の予後因子と示された(HR 0.32;P=0.022).結語:ニボルマブ投与前の栄養状態が治療効果,予後と相関していた.CONUT scoreがニボルマブの治療効果を予測する因子として臨床上有用な指標になる可能性があると考えられた.
抄録全体を表示PDF形式でダウンロード (601K) HTML形式で全画面表示 -
山田 大作, 高橋 秀典, 向井 洋介, 飛鳥井 慶, 長谷川 慎一郎, 和田 浩志, 松田 宙, 安井 昌義, 大森 健, 宮田 博志原稿種別: 原著
2021 年 54 巻 10 号 p. 665-678
発行日: 2021/10/01
公開日: 2021/10/27
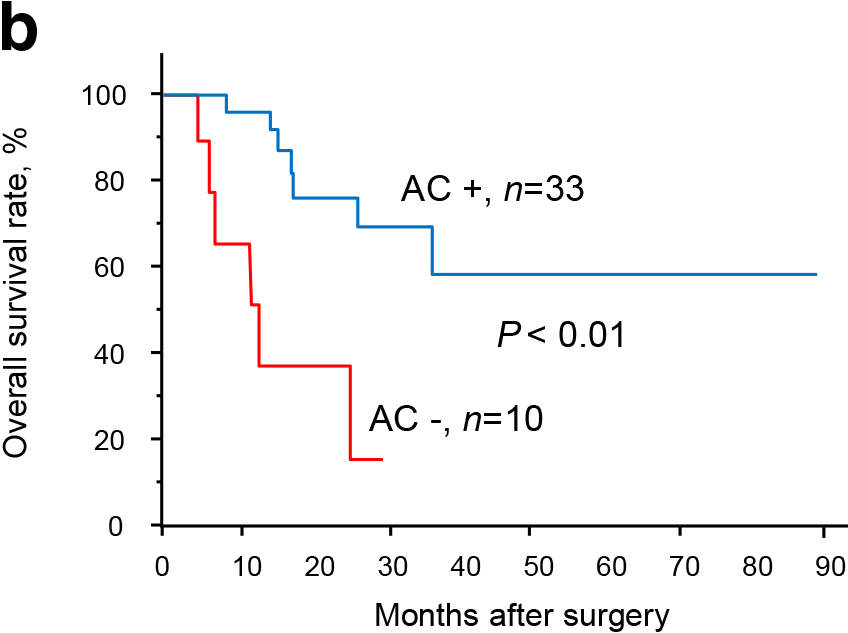
ジャーナル オープンアクセス HTML目的:切除不能膵癌症例に対する当センターの治療成績について後方視的に検討した.方法:診断時に膵癌取扱い規約第7版で規定される切除不能膵癌であった症例のうち,先行内科的治療後に施行した根治的膵切除をconversion surgery(以下,CSと略記)と定義した.2011年から当センターにおいて行われた43例のCSの治療成績について,短期手術成績と長期手術成績を調べ,これら治療成績と患者因子,腫瘍因子,治療因子との関連について検討した.結果:局所進行が42例,遠隔転移が2例含まれていた.先行治療として抗癌剤治療に放射線治療を併用した症例は39例であった.先行治療期間は,動脈合併切除によって治癒切除可能と判断した症例には半年以内,それ以外の症例には8か月以上の治療観察期間を基本とした.術後中央観察期間は17か月であり,3年生存率は62%であった.手術は膵頭十二指腸切除術を24例に施行し,28例に主要血管合併切除を要し,42例がR0手術となった.重篤な術後合併症はなく,術後補助化学療法は77%に施行され,術後無再発期間の中央値は14か月であった.全生存期間および無再発生存期間の検討では,どちらの検討でも先行治療後CA19-9正常化,術後補助療法完遂の2因子が独立した予後良好因子として示された.結語:CSは一定の長期生存が得られるが,CS後も補助化学療法が重要である可能性が示された.
 抄録全体を表示PDF形式でダウンロード (885K) HTML形式で全画面表示
抄録全体を表示PDF形式でダウンロード (885K) HTML形式で全画面表示
-
比毛 修太郎, 豊住 武司, 村上 健太郎, 上里 昌也, 早野 康一, 加野 将之, 浦濱 竜馬, 磯﨑 哲朗, 松本 泰典, 松原 久裕原稿種別: 症例報告
2021 年 54 巻 10 号 p. 679-688
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML症例は72歳の男性で,食道胃接合部神経内分泌細胞癌,cT1b-SM1,N0,M0,cStage Iの臨床診断でESDを施行した.Mixed adenoneuroendocrine carcinoma,pT1b-SM2,ly(+),v(+),pHM0,pVM0の病理診断で追加切除を要した.切除標本で胃粘膜下層~漿膜下層内にリンパ管侵襲主体の散在性腫瘍胞巣を認め,ESD-pT3,pN1,pM0,ESD-pStage IIIの病理診断となった.補助療法としてVP-16+CDDPを行うも術後4か月で肝転移再発を来した.CPT-11+CDDPを導入するも不耐で中止,肝動脈化学塞栓療法を行うも効果判定はPDで,併発した肺炎により他病死した.食道神経内分泌細胞癌は早期から局所進行やリンパ節転移を来しやすく,内視鏡的切除の適応は慎重な判断が必要と考えられる.
抄録全体を表示PDF形式でダウンロード (1741K) HTML形式で全画面表示 -
藤中 良彦, 倉光 正太郎, 井口 詔一, 平山 佳愛, 武谷 憲二, 由茅 隆文, 萱島 寛人, 古賀 聡, 甲斐 正徳, 梶山 潔原稿種別: 症例報告
2021 年 54 巻 10 号 p. 689-695
発行日: 2021/10/01
公開日: 2021/10/27
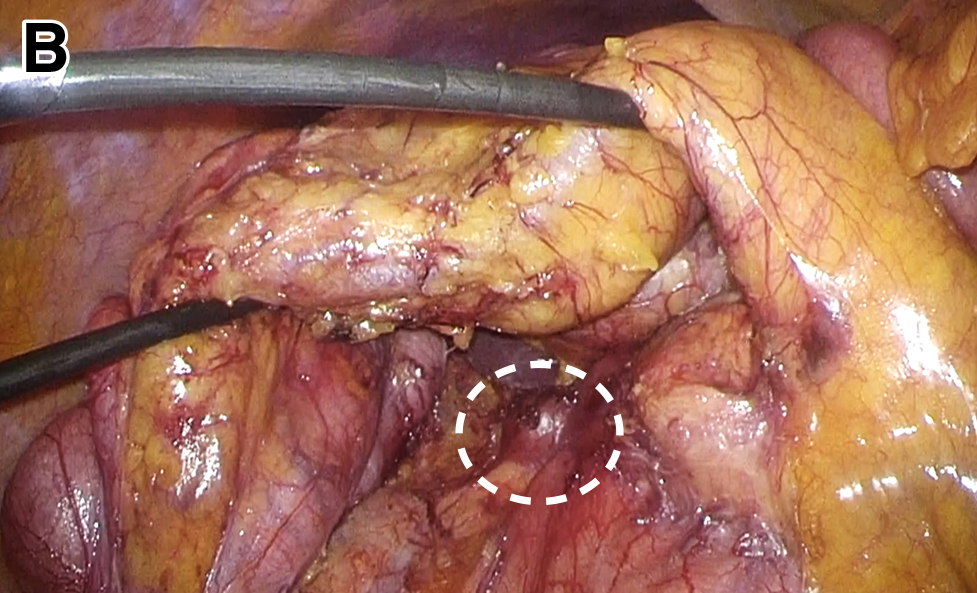
ジャーナル オープンアクセス HTML症例は69歳の男性で,健診の上部消化管内視鏡検査で十二指腸下行脚にdelleを伴わない粘膜下腫瘍を認めた.精査でgastrointestinal stromal tumor(以下,GISTと略記)の診断となり手術目的に当科紹介となった.腹腔鏡下十二指腸部分切除の方針としたが,右胃大網動脈を用いた冠動脈バイパス術後であったため後腹膜アプローチで開始した.小腸間膜付着部より結腸間膜剥離を開始し,十二指腸・膵臓が十分に露出するまで後腹膜から授動した.腫瘍被膜を損傷しないように同病変に沿って十二指腸壁を全層切開し標本を摘出した.十二指腸壁欠損部は有棘縫合糸による連続縫合で閉鎖した.十二指腸前面・結腸間膜背側にドレーンを留置して手術を終了した.術後経過は良好で術後7日に退院となった.右胃大網動脈を用いた冠動脈バイパス術後の十二指腸GISTに対して,後腹膜アプローチによる腹腔鏡下手術は有用と考えられた.
 抄録全体を表示PDF形式でダウンロード (1104K) HTML形式で全画面表示
抄録全体を表示PDF形式でダウンロード (1104K) HTML形式で全画面表示 -
平田 裕久, 綛谷 哲矢, 古河 洋原稿種別: 症例報告
2021 年 54 巻 10 号 p. 696-702
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML近年,消化管術後縫合不全に対してover-the-scope clip(以下,OTSCと略記)による治療成功例の報告が散見される.今回,胃空腸結腸瘻というまれな胃癌術後合併症に対して,OTSCにより瘻孔を閉鎖しえた1例を経験した.症例は68歳の男性で,幽門狭窄を伴う胃癌に対して,幽門側胃切除術を施行した.播種結節を認め,病理組織診断は低分化型腺癌stage IVであった.術後7日目に,縫合不全が疑われたため,経鼻胃管挿入および抗生剤投与を開始した.術後14日目に経鼻胃管の排液が便汁様に変化し,消化管造影にて胃空腸結腸瘻と診断した.術後16日目にOTSCによる瘻孔閉鎖を施行した.OTSC後,瘻孔はほぼ閉鎖したため,経口摂取可能となり,OTSC後18日目に退院した.胃空腸結腸瘻に対するOTSCによる瘻孔閉鎖は,患者のQOLを損なうことなく,身体的,精神的負担を軽減でき,有用であったと考える.
 抄録全体を表示PDF形式でダウンロード (821K) HTML形式で全画面表示
抄録全体を表示PDF形式でダウンロード (821K) HTML形式で全画面表示 -
中崎 佑介, 松山 隆生, 清水 康博, 三宅 謙太郎, 日比谷 孝志, 藪下 泰宏, 本間 祐樹, 熊本 宜文, 奥寺 康司, 遠藤 格原稿種別: 症例報告
2021 年 54 巻 10 号 p. 703-710
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML症例は55歳の男性で,肝腫瘍精査にて前医を受診し,経皮肝生検でadenocarcinomaを認め肝内胆管癌の診断となった.ERCPでは右肝管から肝門部に至る狭窄を認めた.CTでは肝右葉に45 mm大の不整形な乏血性腫瘤を認め,右肝動脈を含めた右グリソン鞘への浸潤を認めた.また,肝門リンパ節腫大を認めた.以上より,肝内胆管癌(T3N1M0 cStage IVA)と診断され,前医では切除不能と判断された.GEM+CDDP療法を計10コース施行したところ治療効果判定SDであったため切除の可否を含め当科紹介となった.当科では治癒切除可能と判断し,肝右葉尾状葉切除,肝外胆管切除,胆囊摘出術,D2郭清を施行した.病理学的には腫瘤形成型の中分化型腺癌であり,門脈浸潤・右肝管浸潤を認め,傍大動脈リンパ節を含めリンパ節転移を認めた.また,胆囊粘膜にも癌を認め,肝内胆管癌の胆囊転移と診断した.
抄録全体を表示PDF形式でダウンロード (1134K) HTML形式で全画面表示 -
佃 和彦, 大塚 英郎, 石田 晶玄, 水間 正道, 中川 圭, 林 洋毅, 森川 孝則, 粂 潔, 大森 優子, 正宗 淳, 古川 徹, ...原稿種別: 症例報告
2021 年 54 巻 10 号 p. 711-720
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML症例は22歳の男性で,新生児期に腸回転異常,先天性十二指腸閉鎖でダイアモンド吻合術を施行された.20歳時より繰り返す膵炎を発症し当院を受診した.精査にて屈曲・蛇行し走行する拡張胆管に十二指腸壁外で合流する膵管を認め,膵・胆管合流異常(以下,合流異常と略記)と診断した.合流部直上の拡張胆管に結石を認め,内視鏡的結石除去後も膵炎を発症した.膵頭部における拡張胆管と膵管との合流形態が膵液の流出を障害し,膵炎発症に深く関与していると考えられた.肝外胆管切除術で膵液の流出障害を解除することは困難と考え,亜全胃温存膵頭十二指腸切除術を施行した.先天性十二指腸閉鎖では,輪状膵や膵管癒合不全,合流異常などを伴い,術後長期を経て膵胆道系合併症の原因となることが指摘されている.合流異常では肝外胆管切除が標準治療であるが,遺残なく膵内胆管を切除することが困難な症例では膵頭十二指腸切除も選択肢の一つと考えられる.
抄録全体を表示PDF形式でダウンロード (1360K) HTML形式で全画面表示 -
西尾 梨沙, 田邊 太郎, 藤本 崇司, 山口 恵実, 中田 拓也, 岡田 大介, 古川 聡美, 岡本 欣也, 山名 哲郎原稿種別: 症例報告
2021 年 54 巻 10 号 p. 721-727
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML孤立性腹部内臓動脈解離は比較的まれな疾患で,なかでも大動脈解離を伴わない下腸間膜動脈解離は極めてまれである.今回,我々は孤立性下腸間膜動脈解離による腸管虚血から遅発性に下行結腸に著明な狭窄を来し手術を要した症例を経験したため報告する.症例は68歳の女性で,腹痛・嘔吐・下痢が出現したため近医受診し胃腸炎の診断で帰宅したが,第6病日食事摂取困難となり入院した.脱水・腎前性腎不全・左側結腸炎の診断で絶食・補液などの治療を受けたが,下痢が続くため第50病日に当院へ転院となった.腹部造影CTにて下腸間膜動脈の近位部に解離を認め,注腸で横行結腸脾彎曲部からS状結腸下行結腸移行部に高度の狭窄を認めた.下部消化管内視鏡検査ではS状結腸下行結腸移行部に高度狭窄を認め内視鏡は通過しなかった.下腸間膜動脈解離による遅発性の下行結腸狭窄の診断で腹腔鏡補助下左側結腸切除術と下腸間膜動脈結紮術を施行し,術後経過は良好だった.
抄録全体を表示PDF形式でダウンロード (1229K) HTML形式で全画面表示 -
後藤 健太郎, 松末 亮, 山口 高史, 森吉 弘毅, 猪飼 伊和夫原稿種別: 症例報告
2021 年 54 巻 10 号 p. 728-735
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML症例は76歳の女性で,3年前に肛門前方の無痛性腫瘤を触知し,数か月前から増大するため受診した.肛門前方の硬結を伴う2 cm大の皮下腫瘍が皮膚に露出し,表面は粘液で覆われていた.CTで腫瘍の肛門括約筋および膣への浸潤が疑われ,両側外腸骨リンパ節が腫大し,PET-CTで原発巣と両側外腸骨リンパ節に集積が亢進していた.生検でアポクリン腺癌や異所性乳房由来の腺癌が疑われた.両側外腸骨リンパ節転移を伴う会陰部アポクリン腺癌の診断で腹腔鏡下腹会陰式直腸切断・膣壁合併切除,両側外腸骨リンパ節摘出術を施行した.腫瘍は前方で膣壁上皮直下に達し後方では一部肛門管上皮に露出し,両側外腸骨リンパ節転移が確認された.アポクリン腺癌は浸潤性と転移性を獲得するまで数か月から数年の静止期があるとされる.会陰部の経時的に増大する皮下腫瘤ではアポクリン腺癌も鑑別疾患の一つとして考え,生検による早期確定診断が重要と考えられた.
 抄録全体を表示PDF形式でダウンロード (1242K) HTML形式で全画面表示
抄録全体を表示PDF形式でダウンロード (1242K) HTML形式で全画面表示 -
今村 沙弓, 浜川 卓也, 西川 和宏, 岸本 健太郎, 俊山 礼志, 三代 雅明, 高橋 佑典, 三宅 正和, 宮本 敦史, 加藤 健志, ...原稿種別: 症例報告
2021 年 54 巻 10 号 p. 736-743
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTML症例は78歳の女性で,嘔吐を主訴に受診し,進行胃癌と診断し,胃全摘術を施行する方針とした.バイアスピリン,ワルファリン,クロピドグレルを内服しており,休薬の上でヘパリン持続投与を開始した.術前に超音波ガイド法を用いて右鎖骨下静脈を穿刺し中心静脈カテーテル(central venous catheter;以下,CVCと略記)を挿入した.3日後に急激に出血性ショックを来した.造影CTで右胸壁に巨大血腫を認め,圧迫止血を試みたが出血の持続が懸念された.血管造影を行い,胸肩峰動脈の鎖骨枝の損傷による出血性ショックと診断し,CVCを抜去し,経動脈塞栓術を行った.これにより全身状態は安定化し,塞栓術から8日後に胃全摘術を施行した.鎖骨下静脈穿刺によるCVC挿入において動脈損傷は約8%に生じるとされる.血管造影は動脈損傷の確定診断と治療に際して非常に有用である.抗凝固療法など易出血性の素因がある症例においては遅発性に出血が顕在化する場合もあり,特に注意が必要である.
抄録全体を表示PDF形式でダウンロード (1159K) HTML形式で全画面表示
-
瀧口 修司原稿種別: 編集後記
2021 年 54 巻 10 号 p. en10-
発行日: 2021/10/01
公開日: 2021/10/27
ジャーナル オープンアクセス HTMLPDF形式でダウンロード (167K) HTML形式で全画面表示
- |<
- <
- 1
- >
- >|